Clostridioides difficile
 | |
| Taxonomia | |
|---|---|
| Regne | Bacillati |
| Fílum | Bacillota |
| Classe | Clostridia |
| Ordre | Eubacteriales |
| Família | Peptostreptococcaceae |
| Gènere | Clostridioides |
| Espècie | Clostridioides difficile |
| Nomenclatura | |
| Basiònim | Clostridium difficile |
Clostridioides difficile[1] (anteriorment Clostridium difficile)[2] és una espècie bacteriana del gènere Clostridioides, que són bacils gram positius formadors d'espores, anaerobis estrictes. Clostridioides difficile és part de la microbiota intestinal normal en un petit nombre d'individus sans i de pacients hospitalitzats.[3] C. difficile és la causa més important de colitis pseudomembranosa,[4] una infecció del còlon, amb freqüència secundària a l'erradicació de la microbiota sapròfita per l'ús extens d'antibiòtics. El tractament, en general, està basat a suspendre els antibiòtics, a excepció d'anti-clostridials, com el metronidazole.
Característiques
[modifica]Les Clostridia són bacteris mòbils que es troben universalment a la natura, amb especial prevalença a la terra. Sota el microscopi es veuen com escuradents de fòsfors amb el volum localitzat en un extrem terminal. Les cèl·lules de Clostridioides difficile són grampositives i les colònies mostren un creixement òptim en ser sembrades sobre agar sang a temperatura corporal humana. Quan el medi que els envolta es torna estressant, el bacteri produeix endòspores que toleren les condicions extremes que altrament destruirien el microorganisme. Descrites per primera vegada per Hail i O'Toole el 1935, va ser anomenat Clostridium difficile per la seva gran resistència als inicials intents de cultivar l'espècie, i si era sembrada, creixia molt lentament en els cultius.[5]
Clostridioides difficile és un bacteri comensal de l'intestí humà en una minoria de la població. Els pacients que han estat molt de temps hospitalitzats o en residències de cures especials tenen una probabilitat més gran de ser colonitzades per aquest organisme. En petit nombre, no tendeix a causar danys de significat clínic. Els antibiòtics, especialment els d'ampli espectre, causen un desequilibri de la flora intestinal, portant a una sobrepoblació pel C. difficile. Això comporta la colitis pseudomembranosa.
Manifestacions clíniques
[modifica]La toxina produïda per Clostridioides difficile és la responsable de malalties gastrointestinals associades a antibiòtics, que van des d'una diarrea relativament benigna i autolimitada, fins a una colitis pseudomembranosa greu que posa en risc la vida.[6]
Factors de virulència
[modifica]|
|
Aquest article o secció no cita les fonts o necessita més referències per a la seva verificabilitat. |
- Toxina A (Enterotoxina): Produeix quimiotaxi; indueix la producció de citocines amb hipersecreció de fluid; produeix necrosi hemorràgica.
- Toxina B (Citotoxina): Indueix la despolimerització de l'actina amb la pèrdua del citoesquelet cel·lular.
- Factor d'adhesió: Intervé a la unió a les cèl·lules colòniques humanes.
- Hialuronidasa : Facilita l'expansió de la infecció per mitjà de teixits sensibles a la mateixa.
- Formació d'endospores: Permet la supervivència del microorganisme durant mesos al medi hospitalari.
Des del 2001 s'han descrit ceps que causen brots amb més gravetat i amb més freqüència. Pertanyen a un sol tipus de ceps amb aquestes característiques: cep de camp polsant tipus NAP-1 (North America pulsed-field type 1), ribotip 027, endonucleasa de restricció tipus B1, toxinotip III.
El que fa que aquests ceps es propaguin amb més rapidesa i siguin més virulents és que tenen una mutació al gen regulador de la toxina tcd C (deleció parcial al gen regulador negatiu de la toxina), gens de toxina binari i mutacions de resistència a les fluoroquinolones.
Epidemiologia
[modifica]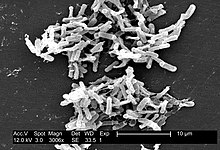
Aquest microorganisme és ubic. Colonitza l'intestí d'una petita proporció d'individus sans (menor al 5 %). L'exposició a antibiòtics s'associa amb el sobrecreixement i la malaltia posterior (infecció endògena). Clostridioides difficile és resistent a la majoria dels antibiòtics, més encara, és capaç de créixer sota aquestes condicions. Es transmet de persona a persona per la ruta fecal-oral. Com que l'organisme forma espores resistents a la calor (termorresistents), pot romandre en un hospital o ancianat per llargs períodes. Es pot desenvolupar a gairebé qualsevol superfície de l'hospital. Per exemple, les espores es poden detectar a les habitacions de l'hospital amb pacients infectats (fonamentalment al voltant dels llits i banys), podent ser una font exògena d'infecció (malaltia nosocomial). Quan les espores són ingerides, passen per l'estómac il·leses per ser àcid-resistents. Evolucionen a la seva forma vegetativa al còlon, on es multipliquen.
S'han observat que diversos desinfectants comunament usats als hospitals no són capaços de matar el bacteri, i més aviat poguessin promoure la formació d'espores. Tot i això, els desinfectants amb clor són eficaços destruint els organismes.[7]
Malalties i diagnòstic
[modifica]|
|
Aquest article o secció no cita les fonts o necessita més referències per a la seva verificabilitat. |
Clostridioides difficile pot causar una colonització asimptomàtica, una diarrea associada a antibiòtics o colitis pseudomembranosa. La malaltia per C. difficile es confirma amb l'aïllament del microorganisme o amb la detecció de la citotoxina o l'enterotoxina a la femta del pacient.
El cultiu de Clostridioides difficile pot ser útil en certes circumstàncies: quan la sospita clínica roman alta malgrat un assaig de citotoxicitat negatiu, i quan el tipatge del cep i l'estudi de susceptibilitat pot ser requerit per a estudis epidemiològics.
L'estudi de la citotoxicitat en cultiu cel·lular, amb neutralització o sense és considerat sovint el test diagnòstic estàndard d'or per a la colitis per C. difficile. Tot i això, el mètode de dos passos combinant el cultiu amb la citotoxicitat repta a la citotoxicitat sola per a l'estatus de l'estàndard d'or ja que l'anterior detecta de 15 a 23 % més aïllaments de C. difficile toxigènic. L'estudi de citotoxicitat permet la detecció dels dos tipus de ceps toxigènics A+/B+ i A-/B+.o PCR
L'ELISA és fàcil d'usar, de resultat molt ràpid i capaç de produir els resultats de lots de mostres, encara que el cost per test pot ser elevat quan es processen moltes mostres. Molts kit comercials posseeixen baixa sensibilitat de detecció encara que els protocols que usen EIA dirigits a toxines com un mètode confirmatori seguint test de screening dirigit a antigen de Clostridioides difficile més sensible, pot resoldre aquesta preocupació. La detecció de toxina A sola potser no es detecti aquells ceps A-/B+ que han causat malaltia greu en diversos brots. La detecció de glutamat deshidrogenasa sola no pot discriminar entre aïllaments toxigènics i no toxigènics.
Tractament, prevenció i control
[modifica]El tractament amb metronidazole i vancomicina s'ha de fer servir en malaltia greu.[8]
La recidiva és freqüent, ja que les espores no es veuen afectades pels antibiòtics; un segon cicle d'antibiòtics amb el mateix antibiòtic acostuma a tenir èxit. L'habitació de l'hospital s'ha de netejar a fons després que el pacient es doni d'alta.
El trasplantament de microbiota fecal (aportació de femta d'un subjecte sa a un malalt) és una teràpia estàndard i altament eficaç en el tractament de la recurrència de la infecció per Clostridioides difficile.[9][10]
Referències
[modifica]- ↑ ; Citron, Diane M; Tyrrell, Kerin L.; Finegold, Sydney M.; Lawson «[https://www.sciencedirect.com/science/article/abs/pii/S1075996416300762?via%3Dihub Reclassification of Clostridium difficile as Clostridioides difficile (Hall and O’Toole 1935) Prevot 1938]» (en anglès). Anaerobe, 40, 2016, pàg. 95-99. DOI: 10.1016/j.anaerobe.2016.06.008. ISSN: 1075-9964.
- ↑ Oren, Aharon; Rupnik, Maja «Clostridium difficile and Clostridioides difficile: Two validly published and correct names». Anaerobe, 52, 8-2018, pàg. 125–126. DOI: 10.1016/j.anaerobe.2018.07.005.
- ↑ Ryan KJ; Ray CG (editors). Sherris Medical Microbiology. 4th ed.. McGraw Hill, 2004, p. 322-4. ISBN 0-8385-8529-9.
- ↑ «Pseudomembranous Colitis». WebMD, 01-07-2005. [Consulta: 11 gener 2007].
- ↑ Hall I, O'Toole E «Intestinal flora in newborn infants with a description of a new pathogenic anaerobe, Bacillus difficilis». Am J Dis Child, 49, 1935, pàg. 390.
- ↑ Microbiología médica.. 7.a. Barcelona: Elsevier España. ISBN 9788490224205.
- ↑ «Cleaning agents 'make bug strong'». BBC News Online, 03-04-2006 [Consulta: 11 gener 2007].
- ↑ Adelman, Max W.; Woodworth, Michael H.; Shaffer, Virginia O.; Martin, Greg S.; Kraft, Colleen S. «Critical Care Management of the Patient with Clostridioides difficile» (en anglès). Critical Care Medicine, 49, 1, 1-2021, pàg. 127–139. DOI: 10.1097/CCM.0000000000004739. ISSN: 0090-3493 [Consulta: 23 març 2022].
- ↑ Gough, Ethan; Shaikh, Henna; Manges, Amee R. «Systematic review of intestinal microbiota transplantation (fecal bacteriotherapy) for recurrent Clostridium difficile infection». Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America, 53, 10, 11-2011, pàg. 994–1002. DOI: 10.1093/cid/cir632. ISSN: 1537-6591. PMID: 22002980 [Consulta: 23 març 2022].
- ↑ «Deadly superbug Clostridium difficile beaten using poo transplants from healthy people». Herald Sun Australia, 12-07-2011 [Consulta: 11 agost 2011].
Bibliografia
[modifica]- MacDonald, S.A.; Jakubec, S.L.. Community Health Nursing in Canada - E-Book. Elsevier Health Sciences, 2021. ISBN 978-0-323-69396-7 [Consulta: 24 setembre 2022].
- Murray P, Rosenthal K, Kobayashi G, Pfaller M. (2002). "Microbiologia Mèdica". Quarta Edició, pàgines 344, 345, 346.
Enllaços externs
[modifica]- Type strain of Clostridium difficile, BacDive - the Bacterial Diversity Metadatabase.

