Oxigenació per membrana extracorpòria
 | |
| CIM-9-MC | 39.65 |
|---|---|
| MeSH | D015199 |
| MedlinePlus | 007234 |
L'Oxigenació per membrana extracorpòria[1] (OMEC), també coneguda com a ECMO,[2] (acrònim de l'anglès ExtraCorporeal Membrane Oxygenation), és una tècnica extracorpòria que proporciona suport cardíac i respiratori prolongat a pacients els pulmons i cor dels quals són incapaços de desenvolupar les seves funcions vitals amb normalitat (circulació i oxigenació). L'ECMO extreu la sang del cos del pacient mintjançant una cànula i la fa circular a través d'un circuit extracorpori que la bombeja i n'elimina artificialment el diòxid de carboni i n'oxigena els glòbuls vermells mitjançant tecnologia de membrana.[3]
L'ECMO s'utilitza principalment en nens, però també s'empra en adults amb insuficiència cardíaca i respiratòria o aturada cardiorespiratòria. Generalment s'utilitza una derivació post-cardiopulmonar. En fase tardana d'una persona amb insuficiència cardíaca i/o pulmonar profunda permetent el tractament de la causa de detenció cardiopulmonar mentre es suporten les funcions vitals que haurien de dur a terme el cor i els pulmons.
Història
[modifica]Ja a la dècada del 1930 a Filadèlfia, el doctor John Heysham Gibbon va començar a treballar en tècniques de circulació extracorpòrica. La seva recerca va conduir en última instància al desenvolupament d'una màquina de cor-pulmó (coneguda també com «la bomba») usada amb èxit en una cirurgia de cor obert el 1953. No va ser fins al 1971 quan es va veure l'ús amb èxit en una derivació cardiopulmonar a la cama d'un pacient. Abans d'això, aquestes màquines no es beneficiaven d'un «oxigenador» per separar els gasos de la sang i els pacients només sobrevivien unes hores abans de desenvolupar trastorns sanguinis fatals (hemòlisi, trombocitopènia i coagulopatia).
L'ECMO va ser desenvolupada el 1950 per John Gibbon, i posteriorment per C. Walton Lillehei. El 1965, el doctor Robert Bartlett i el seu equip van assolir rescatar un nounat que va aspirar meconi amb aquesta tècnica, marcant l'inici de l'ECMO.[3][4]
La dècada del 1970 va marcar un període de gran progrés en la cura intensiva: creació d'unitats de cures intensives, ús de diàlisi, millor comprensió dels fenòmens de ventilació mecànica, inclosa la pressió positiva (PEEP).
A la Dècada del 1980, diversos estudis van demostrar les taxes d'èxit importants de l'ECMO en nens amb la síndrome del destret respiratori agut. Tot i això, els mateixos estudis aleatoris no són en absolut tan optimistes en adults, alguns mostren un 90% de mortalitat. Com a resultat d'aquests estudis, gairebé es va abandonar l'ús de l'ECMO en adults, mentre que el seu ús s'estén als nens (el 1986, alguns estudis informen una taxa de supervivència d'aproximadament el 50%).[5][6]
La dècada del 1990 es va crear l'Organització Extracorpòrea de Suport a la Vida (Extracorporeal Life Support Organization, ELSO) i el desenvolupament d'una nova onada d'estudis que buscaven popularitzar l'ECMO en adults, especialment amb l'ajut dels Instituts Nacionals de Salut dels Estats Units d'Amèrica.[7] Els avenços tecnològics en general en el camp de la medicina de reanimació han permès desenvolupar una ECMO amb una taxa de mortalitat molt diferent a la de la dècada del 1970. Un estudi britànic anomenat Ventilació convencional de suport vers oxigenació de membrana extracorpòrea per falla respiratòria greu per a adults (Conventional Ventilatory Support versus Extracorporeal Membrane Oxygenation for Severe Adult Respiratory Failure, CESAR) publicat el 2008, així com diversos altres estudis aleatoris, van participar en l'expansió de l'ECMO. A més, el seu èxit en el tractament de la pandèmia de grip per A(H1N1) de 2009 ha acabat popularitzant el seu ús.
Principis
[modifica]El principi de l'ECMO és deixar el cor o els pulmons (o els dos) en repòs més o menys plens mentre s'espera la seva curació (o intervenció per substituir-los). Així, els pacients són generalment sedats i paralitzats per permetre el descans d'aquests òrgans, inclosa la intubació traqueal i l'assistència mínima per ventilació mecànica.
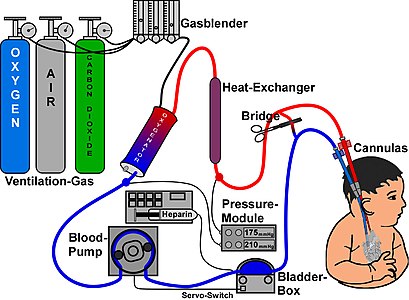
Un circuit ECMO és similar al d'una derivació cardiopulmonar utilitzat en cirurgia cardiovascular. Consisteix a inserir una cànula en un vas sanguini (normalment una vena gran) que permeti un important flux sanguini. Per tant, la sang venosa (desoxigenada i rica en CO₂ (diòxid de carboni)) és aspirada per una bomba centrífuga integrada al circuit (que gira a unes 3000 revolucions per minut, amb un volum sanguini mobilitzat de fins a 5 L / min).
Un cop fora del cos, la sang flueix contínuament a través de tubs de plàstic especialitzats, l'interior dels quals està revestit d'un anticoagulant (heparina, a més d'algun indicador per al citrat) per evitar que es formin coàguls al circuit. Després de passar la bomba, passa per un oxigenador de membrana que simula el procés d'intercanvi gasós que té lloc fisiològicament als alvèols pulmonars (reté el diòxid de carboni de la sang i injecta oxigen). La sang així oxigenada és circulada pel cos del pacient per una cànula venosa o arterial. Abans de ser reinjectada, la sang passa per un escalfador que restableix la temperatura sanguínia al cos (37 °C).
-
Esquema d'un equip d'ECMO
-
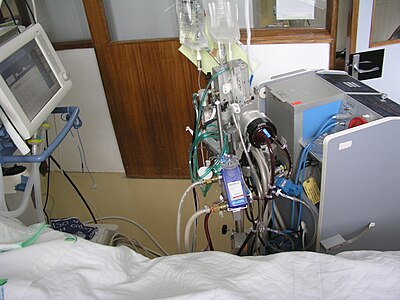
Màquina d'Oxigenació per membrana extracorpòria
L'anticoagulació sistèmica és necessària per mantenir un flux de sang adequat i evitar la coagulació precoç de les membranes. Així mateix, per evitar infeccions, el pacient generalment es beneficia de profilaxi antibiòtica.
Tipus
[modifica]Existeixen diferents maneres de fer una ECMO. Les més comunes són la ECMO VA (veno-arterial) i la ECMO VV (veno-venosa). En ambdues modalitats, la sang drenada del sistema circulatori és oxigenada fora del cos.
- Les ECMO-VA permeten el suport hemodinàmic en insuficiències cardíaques o cardiorespiratòries greus: la sang es retorna al sistema arterial.
- Les ECMO-VV s'empren únicament quan el pacient necessita assistència respiratòria: la sang es torna al sistema venós i no es proporciona suport cardíac.[8]
-
Esquema d'una ECMO veno-arterial (VA)
-
Esquema d'una ECMO veno-venosa (VV)
ECMO veno-arterial (VA)
[modifica]En una ECMO veno-arterial, generalment es col·loca una cànula venosa a la vena femoral comuna (dreta o esquerra) per a la extracció, i una cànula arterial generalment a l'artèria femoral (dreta o esquerra) per a la infusió. La punta de la cànula venosa femoral s'ha de mantenir a prop de la unió de la vena cava inferior i l'aurícula dreta, mentre que la punta de la cànula arterial femoral es manté a la artèria ilíaca. En adults, és preferible accedir a l'artèria femoral perquè la inserció és més senzilla. Es pot emprar la ECMO VA central si ja s'ha establert una derivació cardiopulmonar o si s'ha realitzat una re-estrernotomia d'emergència (amb cànules a l'àurícula dreta (o SVC / IVC per la reparació tricúspide) i aorta ascendent.[9]
ECMO veno-venosa (VV)
[modifica]En una ECMO veno-venosa, les cànules generalment es col·loquen a la vena femoral comuna dreta pel drenatge i a la vena jugular interna dreta per a la infusió. Alternativament, s'inserta un catèter de doble lúmen a la vena jugular interna dreta, drenant la sang de la vena cava superior i inferior i retornant-la a l'aurícula dreta.[10]
Altres sistemes
[modifica]Per a algunes indicacions específiques també es pot utilitzar un circuit veno-veno-arterial (VVA). Consisteix, com el seu nom indica, en una cànula de sortida venosa que extreu la sang de la vena femoral i la passa per la membrana. Després d'això, el circuit es divideix en dos: una cànula venosa (jugular) i una cànula arterial (caròtida o subclaviana). El mateix patró es pot aplicar a la regió femoral.
A més, si les ECMO tradicionals funcionen com una bomba centrífuga que xucla sang venosa per reinjectar-la després de passar per la membrana cap a la vena o la part posterior de l'artèria, ja existeix un nou sistema veno-arterial (VA) «sense bomba».[11] Aquest sistema utilitza la bomba natural del cor per expulsar la sang fora del cos a través de la cànula arterial i reinjectar-la al sistema venós després de ser oxigenada per la membrana.[12][13]
Usos mèdics
[modifica]
Les directrius que descriuen les indicacions i la pràctica de l'ECMO van ser publicades per l'Extracorporeal Life Support Organization (ELSO), entre altres.[14] Els criteris d'inici de l'ECMO varien segons la institució, però generalment inclouen una insuficiència cardíaca o pulmonar severa que és potencialment reversible i no que no es pot tractar amb mitjans convencionals. Entre els exemples de situacions clíniques que poden requerir l'inici de l'intervenció amb ECMO s'inclouen:[14]
- Insuficiència respiratòria hipoxèmica amb una proporció de tensió d'oxigen arterial a fracció d'oxigen inspirat (PaO₂ / FiO₂) de <100 mmHg malgrat l'optimització de la configuració del ventilador, inclosa la fracció d'oxigen inspirat (FiO₂), pressió positiva final-expiratòria (PEEP), i la relació inspiradora a expiratòria (I: E)
- Insuficiència respiratòria hipercàpnica amb un pH arterial <7,20
- Xoc cardiogènic refractari
- Aturada cardíaca
- Fallada en deslletament de la derivació cardiopulmonar després de la cirurgia cardiovascular
- Ús com a pont per al trasplantament cardíac o la col·locació d'un dispositiu d'assistència ventricular
- Com a pont per al trasplantament de pulmó
- L'ús més controvertit és en xoc sèptic, cada cop més estudiat de l'ECMO
- Hipotèrmia, amb temperatures centrals d'entre 28 °C i 24 °C i inestabilitat cardíaca, o per temperatures centrals inferiors als 24 °C
En pacients amb aturada cardiorespiratòria o xoc cardiogènic, sembla millorar la supervivència amb bons resultats.[15]
Ús de l'ECMO als nounats
[modifica]L'ECMO s'utilitza en unitats de cures intensives neonatals per a nounats amb dificultat pulmonar,[16] però també s'utilitzen en adults que, fins i tot amb l'ajuda respiratòria, necessiten oxigenar-se fins que el seu cos torni a fer-ho sense assistència. Un dels nous usos és per a adults i nens amb grip H1N.[17] El tractament ECMO proporciona oxigenació fins que les funcions pulmonars recuperen la capacitat suficient per mantenir una saturació suficient d'oxigen (O₂). Sovint és un darrer recurs.
Per salvar un nounat, l'eficàcia de l'ECMO és de l'ordre del 75%. No es pot aplicar l'ECMO a nounats si pesen menys d'uns 2 kg, perquè tenen vasos sanguinis extremadament prims per a la col·locació de cànules, cosa que dificulta el lliure flux de sang (es tracta d'un fenomen comparable a la «resistència vascular»).[18] Per tant, el mètode no es pot utilitzar en la majoria de nadons prematurs. De vegades, s'aplica l'ECMO a nadons acabats de néixer a causa d'un sistema respiratori que no funciona o per qualsevol altra malaltia congènita; però la taxa de supervivència és de al voltant del 33%.
Ús de l'ECMO en pacients amb COVID-19
[modifica]Des d'inicis del febrer de 2020, el personal sanitari de la Xina ha estat emprant l'ECMO com a suport complementari per a pacients que presenten pneumònia vírica aguda associada a la infecció per SARS-CoV-2 (COVID-19); quan, tot i la ventilació mecànica invasiva, els nivells d'oxigenació sanguínia es mantenen massa baixos (hipoxèmia) per a sostenir el pacient.[19] Els primers informes indiquen que ajuda a restaurar la saturació d'oxigen en sang dels pacients i a la reducció de víctimes mortals entre el 3% aproximadament dels casos greus en què s'ha utilitzat.[20][21][22][23]
El protocol clínic del Ministeri de Sanitat Espanyol recomana l'ús d'ECMO per a pacients amb Síndrome del destret respiratori agut (SDRA) els quals persisteixen amb insuficiència respiratòria greu i importants dificultats de ventilació tot i haver seguit el protocol: oxigenoteràpia, ventilació mecànica no invasiva (VNI), ventilació mecànica invasiva. S'indica l'ús d'ECMO veno-venosa a excepció que existeixi aturada cardíaca, valorant-se en aquest cas emprar la tècnica veno-arterial.[24]
Tot i la poca informació publicada (a març del 2020), el 26% dels pacients hospitalitzats amb la COVID-19 requereixen ingrés a l'UCI, dels quals un 47% requeriran ventilació mecànica, i un 11% suport amb oxigenació per membrana extracorpòria, és a dir, al voltant del 4% del total de pacients hospitalitzats.[24] Alguns estudis estimen que amb la tendència actual, només als Estats Units 12000 pacients podrien requerir oxigenació per membrana extracorpòria.[25]
Durada del tractament
[modifica]L'ECMO veno-venosa (VV) pot ser suficient per proporcionar oxigen durant diverses setmanes, permetent que els pulmons malalts es guareixin. No obstant això, a causa dels elevats requisits tècnics, el cost i el risc de complicacions, com ara un sagnat en la teràpia anticoagulant, l'ECMO es considera generalment només com a últim recurs.
La durada màxima d'una ECMO per a un nounat és generalment d'uns 21 dies. Thomas Krummel, que presideix la cirurgia general de la Universitat Stanford, va mantenir el rècord de temps de supervivència d'una ECMO amb 62 dies. Aquest registre va caure el 30 de gener de 2008, quan un pacient de l'Hospital NTU de Taiwan va sobreviure a un ofegament després de 117 dies de tractament amb ECMO.[26]
Resultats
[modifica]Els primers estudis varen mostrar un benefici en la supervivència amb l'ús de l'ECMO en persones amb insuficiència respiratòria aguda, especialment en el context del síndrome de dificultat respiratòria aguda.[27][28] Un registre de la ELSO de gairebé 51.000 persones que han rebut ECMO mostra resultats del 75% de supervivència per insuficiència respiratòria neonatal, 58% de supervivència per insuficiència respiratòria pediàtrica i un 58% de supervivència per insuficiència respiratòria en adults.[29]
Altres assajos clínics observacionals i no controlats han informat de taxes de supervivència del 50-70%.[30][31] Aquestes taxes de supervivència són millors que les observades històricament.[32][33][34] Tot i que l'ECMO s'empra per una gran varietat d'afeccions amb taxes de mortalitat variables, la ràpida detecció de la condició és clau per a prevenir la seva progressió i deteriorament dels òrgans i, per tant, augmentar les possibilitats de supervivència.[35]
Des de la seva creació el 1990, Organització Extracorpòrea de Suport a la Vida (Extracorporeal Life Support Organization, ELSO) publica regularment estadístiques d'ús internacional d'ECMO i actualitza les taxes de supervivència.
| Població | Patologia | Nombre de proceciments |
Surpervivència a l'ECMO | Supervivència a l'hospitalització | ||||
|---|---|---|---|---|---|---|---|---|
| Nombre | Taxa | Nombre | Taxa | |||||
| Neonatologia | Respiratòria | 32.634 | 28.627 | 87 % | 23.860 | 73 % | ||
| Cardíaca | 8.993 | 6.216 | 69 % | 3.899 | 43 % | |||
| Mixte | 2.080 | 1.463 | 70 % | 883 | 42 % | |||
| Pediatria | Respiratòria | 10.549 | 7.636 | 72 % | 6.347 | 60 % | ||
| Cardíaca | 12.863 | 9.271 | 72 % | 6.854 | 53 % | |||
| Mixte | 5.086 | 3.032 | 59 % | 2.159 | 42 % | |||
| Adults | Respiratòria | 25.631 | 17.832 | 69 % | 15.471 | 60 % | ||
| Cardíaca | 27.004 | 16.117 | 59 % | 11.891 | 44 % | |||
| Mixte | 8.558 | 3.582 | 41 % | 2.549 | 29 % | |||
| TOTAL | 133.371 | 93.776 | 70 % | 73.913 | 55 % | |||
El nombre de centres especialitzats equipats amb ECMO ha passat des de 83 centres l'any 1990 fins a 463 a tot el món el 2019.[36]
Contraindicacions
[modifica]La majoria de les contraindicacions són relatives, equilibrant els riscos del procediment (incloent el risc d'emprar recursos valuosos que podrien utilitzar-se per altres pacients) i els potencials beneficis. Les contraindicacions relatives són:
- Condicions incompatibles amb la vida normal si la persona es recupera.
- Condicions preexistents que afecten la qualitat de vida (estat del sistema nerviós central, càncers malignes en etapes terminals, risc d'hemorràgia sistemàtica amb anticoagulació).
- Edat i mida
- Futilitat: pacients molt malalts, que porten molt temps en teràpia convencional o tenen un diagnòstic mortal.
Complicacions
[modifica]Es pot produir una sèpsia severa quan els grans catèters inserits al coll es converteixen en un lloc on es desenvolupa una infecció.[37] Entre els riscos addicionals hi ha la possibilitat de sagnies, que és una possibilitat comuna, i la forma més temuda del nounat és el sagnat intracranial.[38] En els adults, les taxes de supervivència a l'ECMO són de l'ordre del 60%, i hi ha hagut informes de pacients que han estat en tractament més de 10 setmanes.
En el tractament veno-arterial (VA), els pacients amb una funció cardíaca que no es recupera prou ràpidament per suspendre l'assistència per ECMO poden ser dirigits a un dispositiu d'assistència ventricular (ventricular assist device, VAD) o un trasplantament de cor.
En els nadons menors de 34 setmanes d'embaràs, diversos sistemes fisiològics estan mal formats, particularment la vasculatura cerebral i la matriu germinal (germinal matrix), que resulta en una alta sensibilitat als canvis lleus de pH, de PaO₂ i de la pressió intracranial. Tenint en compte el risc d'hemorràgia intraventricular, ara és fa de forma estàndard una ecografia del cervell abans de sotmetre el pacient a l'ECMO.[18]
Investigació i estudis
[modifica]- El 2014 un estudi va mostrar que l'anticòs inhibidor del factor XIIa confereix tromboprotecció a l'ECMO sense incrementar el risc de sagnat.[39]
- Experiments en animals nounats mostren que el tractament amb ECMO pot provocar apoptosi d'enteròcits, danys a la paret mucosa intestinal i translocació bacteriana. Això podria explicar una major gravetat del síndrome de resposta inflamatòria sistèmica en nounats.[40]
- Ha estat demostrat que l'ús de l'ECMO en cadàvers incrementa la taxa de viabilitat del òrgans pel seu ús en trasplantaments.[41]
Cas mediàtic d'ús de l'ECMO a Catalunya
[modifica]El 3 de novembre de 2019, el Grup de Recolzament d'Actuacions Especials dels Bombers de la Generalitat de Catalunya va rescatar una excursionista britànica de 34 anys als Pirineus inconscient i amb signes molt clars d'hipotèrmia. Tot i les adverses condicions meteorològiques, la pacient va ser evacuada en helicòpter per començar les maniobres de reanimació cardiopulmonar (RCP) bàsiques a l'helisuperfície de Campdevànol. Quan el Sistema d'Emergències Mèdiques va començar a atendre la pacient, aquesta portava 2 hores d'aturada cardíaca i la temperatura del seu cos era de 18 °C. Després de continuar les maniobres d'RCP i escalfament del cos, es va procedir al traslladat a l'Hospital Universitari Vall d'Hebron en helicòpter. La pacient va entrar a urgències a les 17:45 hores on es va decidir immediatament l'aplicació de l'ECMO. En aquest punt presentava una temperatura corporal de 20 °C, sense activitat elèctrica al cor i portava 130 minuts sota maniobres d'RCP. L'ECMO va permetre l'oxigenació del cervell mentre es tractava la causa de l'aturada cardíaca. A les 21:46 quan la temperatura corporal de la pacient va assolir els 31 °C, es va procedir a l'aplicació d'una descàrrega elèctrica que va permetre la recuperació del batec de forma autònoma després de sis hores d'aturada cardíaca. Suposa el cas d'aturada cardíaca més prolongat d'Espanya i un dels més duradors mai descrits al món.[42][43][44]
Referències
[modifica]- ↑ «oxigenació per membrana extracorpòria, classificació internacional de malalties i procediments». TermCat. [Consulta: 6 desembre 2019].
- ↑ «ECMO». ésAdir. [Consulta: 26 maig 2023].
- ↑ 3,0 3,1 Mosier, Jarrod M.; Kelsey, Melissa; Raz, Yuval; Gunnerson, Kyle J.; Meyer, Robyn «Extracorporeal membrane oxygenation (ECMO) for critically ill adults in the emergency department: history, current applications, and future directions». Critical Care, 19, 2015. DOI: 10.1186/s13054-015-1155-7. ISSN: 1364-8535. PMC: 4699333. PMID: 26672979.
- ↑ Rodriguez-Cruz, Edwin «Pediatric Extracorporeal Membrane Oxygenation: Overview, Preparation, Technique». MedScape, 21-12-2017.
- ↑ Gattinoni, Luciano; et al. «Low-Frequency Positive-Pressure Ventilation With Extracorporeal CO2 Removal in Severe Acute Respiratory Failure» (en anglès). Journal of American Medical Association, 1986.
- ↑ O'Rourke, P. Pearl; et al. «Extracorporeal Membrane Oxygenation and Conventional Medical Therapy in Neonates With Persistent Pulmonary Hypertension of the Newborn: A Prospective Randomized Study» (en anglès). Pediatrics, 01-12-1989.
- ↑ «Diffusion of ECMO Technology -- Extracorporeal Membrane Oxygenation (Report of the Workshop)» (en anglès). National Institutes of Health. Eunice Kennedy Shriver National Institute of Child Health and Human Development.
- ↑ «Bellvitge torna a liderar la implantació de cors mecànics a tot l'Estat l'any 2018». Generalitat de Catalunya, Institut Català de la Salut, 15-03-2019. Arxivat de l'original el 2019-12-06. [Consulta: 6 desembre 2019].
- ↑ Madershahian, Navid; Nagib, Ragi; Wippermann, Jens; Strauch, Justus; Wahlers, Thorsten «A simple technique of distal limb perfusion during prolonged femoro-femoral cannulation» (en anglès). Journal of Cardiac Surgery, 21, 2, 3-2006, pàg. 168–169. DOI: 10.1111/j.1540-8191.2006.00201.x. ISSN: 0886-0440. PMID: 16492278.
- ↑ Wang, Dongfang; Zhou, Xiaoqin; Liu, Xiaojun; Sidor, Bill; Lynch, James «Wang-Zwische double lumen cannula-toward a percutaneous and ambulatory paracorporeal artificial lung» (en anglès). ASAIO journal (American Society for Artificial Internal Organs: 1992), 54, 6, 11-2008, pàg. 606–611. DOI: 10.1097/MAT.0b013e31818c69ab. ISSN: 1538-943X. PMID: 19033774.
- ↑ Falcoz, P. E; Capellier, G. «Principes et indications de l'ECMO en pathologie pulmonaire de l'adulte» (en francès). EM Consulte, 04-06-2009.
- ↑ Liebold, A; et al. «Pumpless extracorporeal lung assist using an arterio-venous shunt. Applications and limitations» (en anglès). Minerva Anestesiologica. Italian Society of Anesthesiology, Analgesia, Resuscitation and Intensive Care, 29-05-2002.
- ↑ Kopp, R.; et al. «Pumpless arterio-venous extracorporeal lung assist compared with veno-venous extracorporeal membrane oxygenation during experimental lung injury» (en anglès). Oxford Journals. British Journal of Anaesthesiologists, 27-02-2012.
- ↑ 14,0 14,1 «General Guidelines for all ECLS Cases» (
 PDF) (en anglès) p. 1-24. Extracorporeal Life Support Organization, 03-11-2013. [Consulta: 6 desembre 2019].
PDF) (en anglès) p. 1-24. Extracorporeal Life Support Organization, 03-11-2013. [Consulta: 6 desembre 2019].
- ↑ Ouweneel, Dagmar M.; Schotborgh, Jasper V.; Limpens, Jacqueline; Sjauw, Krischan D.; Engström, A. E. «Extracorporeal life support during cardiac arrest and cardiogenic shock: a systematic review and meta-analysis» (en anglès). Intensive Care Medicine, 42, 12, 12-2016, pàg. 1922–1934. DOI: 10.1007/s00134-016-4536-8. ISSN: 0342-4642.
- ↑ Elbourne, D; Field, D; Mugford, M. «Oxygénation extracorporelle par oxygénateur à membrane en cas d'insuffisance respiratoire sévère chez le nouveau-né» (en francès). Base de Données des Analyses Documentaires Systématiques Cochrane, 2007.
- ↑ «Grippe A(H1N1): recours accru à l'oxygénation extracorporelle en Australie et en Nouvelle-Zélande» (en anglès). APM International.
- ↑ 18,0 18,1 «Concepts Of Neonatal ECMO» (en anglès). The Internet Journal of Perfusionists, 13-02-2009. Arxivat de l'original el 2009-07-20. [Consulta: 8 desembre 2019].
- ↑ «30 to 39 pct of severe COVID-19 patients discharged from Wuhan hospitals: official - Xinhua | English.news.cn» (en anglès), 15-02-2020. Arxivat de l'original el 2020-02-16. [Consulta: 23 març 2020].
- ↑ CDC. «Coronavirus Disease 2019 (COVID-19)» (en anglès). Centers for Disease Control and Prevention, 07-03-2020. [Consulta: 23 març 2020].
- ↑ MacLaren, Graeme; Fisher, Dale; Brodie, Daniel «Preparing for the Most Critically Ill Patients With COVID-19: The Potential Role of Extracorporeal Membrane Oxygenation» (en anglès). JAMA, 19-02-2020. DOI: 10.1001/jama.2020.2342.
- ↑ Ramanathan, Kollengode; Antognini, David; Combes, Alain; Paden, Matthew; Zakhary, Bishoy «Planning and provision of ECMO services for severe ARDS during the COVID-19 pandemic and other outbreaks of emerging infectious diseases» (en anglès). The Lancet Respiratory Medicine, 0, 0, 20-03-2020. DOI: 10.1016/S2213-2600(20)30121-1. ISSN: 2213-2600.
- ↑ «ELSO Guidance Document: ECMO for COVID-19 Patients with Severe Cardiopulmonary Failure» (en anglès). Extracorporeal Life Support Organization (ELSO), 24-03-2020. [Consulta: 26 març 2020].
- ↑ 24,0 24,1 «Documento técnico: Manejo clínico del COVID-19: unidades de cuidados intensivos» (pdf) (en castellà). Ministerio de Sanidad, Gobierno de España, 19-03-2020. [Consulta: 23 març 2020].
- ↑ «ECMO could be used in US to Covid-19 as cases surge» (en anglès). Medical Device Network, 25-03-2020. Arxivat de l'original el 2020-03-26. [Consulta: 26 març 2020].
- ↑ «Patient recovers after 117 days of ECMO treatment - Taipei Times» (en anglès). Taipei Times.
- ↑ Peek, Giles J.; Moore, Hilliary M.; Moore, Nick; Sosnowski, Andrezj W.; Firmin, Richard K. «Extracorporeal Membrane Oxygenation for Adult Respiratory Failure» (en anglès). Chest, 112, 3, 9-1997, pàg. 759–764. DOI: 10.1378/chest.112.3.759.
- ↑ Lewandowski, K.; Rossaint, R.; Pappert, D.; Gerlach, H.; Slama, K.-J. «High survival rate in 122 ARDS patients managed according to a clinical algorithm including extracorporeal membrane oxygenation» (en anglès). Intensive Care Medicine, 23, 8, 29-08-1997, pàg. 819–835. DOI: 10.1007/s001340050418. ISSN: 0342-4642.
- ↑ Thiagarajan, Ravi R.; Barbaro, Ryan P.; Rycus, Peter T.; Mcmullan, D. Michael; Conrad, Steven A. «Extracorporeal Life Support Organization Registry International Report 2016:» (en anglès). ASAIO Journal, 63, 1, 2017, pàg. 60–67. DOI: 10.1097/MAT.0000000000000475. ISSN: 1058-2916.
- ↑ Hemmila, Mark R.; Rowe, Stephen A.; Boules, Tamer N.; Miskulin, Judiann; McGillicuddy, John W. «Extracorporeal Life Support for Severe Acute Respiratory Distress Syndrome in Adults:» (en anglès). Transactions of the ... Meeting of the American Surgical Association, CXXII, &NA;, 2004, pàg. 193–205. DOI: 10.1097/01.sla.0000141159.90676.2d. ISSN: 0066-0833.
- ↑ Brogan, Thomas V.; Thiagarajan, Ravi R.; Rycus, Peter T.; Bartlett, Robert H.; Bratton, Susan L. «Extracorporeal membrane oxygenation in adults with severe respiratory failure: a multi-center database» (en anglès). Intensive Care Medicine, 35, 12, 12-2009, pàg. 2105–2114. DOI: 10.1007/s00134-009-1661-7. ISSN: 0342-4642.
- ↑ Kolla, Srinivas; Awad, Samir; Rich, Preston; Schreiner, Robert; Hirschl, Ronald «Extracorporeal Life Support for 100 Adult Patients With Severe Respiratory Failure» (en anglès). Annals of Surgery, 226, 4, 10-1997, pàg. 544–566. ISSN: 0003-4932.
- ↑ Rich, Preston B.; Awad, Samir S.; Kolla, Srinivas; Annich, Gail; Schreiner, Robert J. «An approach to the treatment of severe adult respiratory failure» (en anglès). Journal of Critical Care, 13, 1, 01-03-1998, pàg. 26–36. DOI: 10.1016/S0883-9441(98)90026-0. ISSN: 0883-9441.
- ↑ Ullrich, Roman; Lorber, Christine; Röder, Georg; Urak, Georg; Faryniak, Barbara «Controlled Airway Pressure Therapy, Nitric Oxide Inhalation, Prone Position, and Extracorporeal Membrane Oxygenation (ECMO) as Components of an Integrated Approach to ARDS:» (en anglès). Anesthesiology, 91, 6, 12-1999, pàg. 1577. DOI: 10.1097/00000542-199912000-00007. ISSN: 0003-3022.
- ↑ Lich, Byran. The Manual of Clinical Perfusion (en anglès). 2a. Fort Myers, Florida: Perfusion.com, 2004. ISBN 978-0-9753396-0-2..
- ↑ 36,0 36,1 «ECLS Registry Report - International Summary» (en anglès). Extracorporeal Life Support Organization, 01-01-2016. Arxivat de l'original el 23 octubre, 2020.
- ↑ Widmer, Andreas; Francioli, Patrick. «Infections liées aux cathéters veineux centraux : revue» (en francès). Swiss Noso. Arxivat de l'original el 2007-11-11. [Consulta: 8 desembre 2019].
- ↑ Gold i Yannick, 2006, p. 404.
- ↑ Larsson, M.; Rayzman, V.; Nolte, M. W.; Nickel, K. F.; Bjorkqvist, J. «A Factor XIIa Inhibitory Antibody Provides Thromboprotection in Extracorporeal Circulation Without Increasing Bleeding Risk» (en anglès). Science Translational Medicine, 6, 222, 05-02-2014, pàg. 222ra17–222ra17. DOI: 10.1126/scitranslmed.3006804. ISSN: 1946-6234.
- ↑ MohanKumar, Krishnan; Killingsworth, Cheryl R.; Britt McILwain, R.; Timpa, Joseph G.; Jagadeeswaran, Ramasamy «Intestinal epithelial apoptosis initiates gut mucosal injury during extracorporeal membrane oxygenation in the newborn piglet» (en anglès). Laboratory Investigation, 94, 2, 2-2014, pàg. 150–160. DOI: 10.1038/labinvest.2013.149. ISSN: 1530-0307.
- ↑ Magliocca, Joseph; Magee, John; Rowe, Stephen; Gravel, Mark; Chenault, Richard «Extracorporeal Support for Organ Donation after Cardiac Death Effectively Expands the Donor Pool» (en anglès). The Journal of Trauma: Injury, Infection, and Critical Care, 58, 6, 6-2005, pàg. 1095–1102. DOI: 10.1097/01.TA.0000169949.82778.DF. ISSN: 0022-5282.
- ↑ TV3. «Salven la vida a una dona amb hipotèrmia greu que va estar 6 hores sense que el cor li bategués». CCMA, 05-12-2019. [Consulta: 6 desembre 2019].
- ↑ Garrido Granger, Gemma. «Tornar a la vida després de sis hores sense pols». Ara, 05-12-2019. [Consulta: 6 desembre 2019].
- ↑ «La història d'Audrey Mash, la dona “ressuscitada” després de sis hores en aturada cardíaca». Rac1, 12-05-2019. [Consulta: 6 desembre 2019].
Vegeu també
[modifica]- Suport vital
- Derivació cardiopulmonar
- Aturada cardiorespiratòria
- Insuficiència respiratòria
- Reanimació cardiopulmonar
- Catèter
Enllaços externs
[modifica]- Extracorporal Life Support Organization (anglès)
- Bellvitge torna a liderar la implantació de cors mecànics a tot l'Estat l'any 2018 Arxivat 2019-12-06 a Wayback Machine., Institut Català de la Salut (març 2019)
- Simulador d'una ECMO