Infart de miocardi
L'infart miocardíac o infart de miocardi, sovint abreviat com IAM (o infart agut de miocardi), conegut en l'ús col·loquial com a atac de cor, atac cardíac o infart, fa referència a una irrigació sanguínia insuficient, per necrosi del miocardi, produït per una obstrucció en una de les artèries coronàries, generalment a conseqüència de la trombosi d'una d'elles, esclerosada.[1]
La detecció precoç i una assistència sanitària el més ràpida possible determinen l'evolució del pacient afectat per un infart de miocardi, la recuperació dependrà de la quantitat de teixit cardíac que ha resultat lesionada.[2]
Un infart de miocardi és una urgència mèdica per definició i s'ha de buscar atenció mèdica immediata. Les demores són un error greu que es cobra milers de vides cada any. El pronòstic vital d'un pacient amb infart depèn de:
- l'extensió d'aquest, és a dir la quantitat de múscul cardíac perdut a conseqüència de la falta d'irrigació sanguínia;
- la rapidesa de l'atenció rebuda.
Epidemiologia
[modifica]L'infart de miocardi és la presentació més freqüent de la cardiopatia isquèmica. L'OMS va estimar que l'any 2002, el 12,6% de les morts a nivell mundial es devien a una cardiopatia isquèmica,[3] que és la principal causa de mort en països desenvolupats i la tercera causa de mort en països en vies de desenvolupament, després de la SIDA i les infeccions respiratòries baixes.[4]
En països desenvolupats com els Estats Units, i entre els que també es troba Espanya, les morts per cardiopaties són més nombroses que la mortalitat per càncer.[5] Les coronariopaties causen una de cada cinc morts als Estats Units i on més d'un milió de persones pateixen un atac coronari cada any, de les quals un 40% morirà a conseqüència de l'infart.[6] De manera que un nord-americà morirà cada minut d'un esdeveniment coronari patològic.
A l'Índia la malaltia cardiovascular és la principal causa de mort.[7] En aquest país un terç de les morts durant l'any 2007 es devien a una malaltia cardiovascular, xifra que s'espera augmentarà i passarà d'un milió el 1990 i 1,6 milions en 2000, a dos milions per a l'any 2010.[8][9][10]
Etiologia
[modifica]L'infart agut de miocardi s'observa en pacients portadors de cardiopatia isquèmica, ja fos perquè reconeixien tenir aquesta malaltia i estiguessin en tractament, o com un episodi inicial de la patologia. Sol estar precedit per antecedents d'angina de pit inestable, denominació que reben els episodis de dolor toràcic que es fan més freqüents, més duradors i que apareixen amb esforços menors que en l'evolució prèvia, o que no cedeixen amb la medicació habitual.
El miocardi, o múscul del cor, pateix un infart quan existeix una malaltia coronària avançada. En general això es produeix quan una placa d'ateroma que es troba a l'interior d'una artèria coronària es llaga o es trenca, causant una obstrucció aguda d'aquest vas.
La corona de vasos sanguinis que duen oxigen i nutrients al mateix múscul cardíac (artèries coronàries) pot desenvolupar plaques d'ateroma, la qual cosa compromet en major o menor grau el flux d'oxigen i nutrients al mateix cor, amb efectes que varien des d'una angina de pit (quan la interrupció del flux de sang al cor és temporal) a un infart miocardíac (quan és permanent i irreversible).
La presència d'arterioesclerosi en un vas sanguini fa que a l'esmentat vas hi hagi estrenyiments i que en ells es desenvolupi més fàcilment un trombe o coàgul sanguini. Una embòlia és un trombe que ha viatjat per la sang fins a arribar a un vas petit on s'enclava com un èmbol.
Factors de risc
[modifica]Els factors de risc en l'aparició d'un infart de miocardi es fonamenten en els factors de risc de l'arterioesclerosi, i inclouen, entre altres:
- Hipertensió arterial.
- Vellesa.
- Sexe masculí.[11]
- Tabaquisme.
- Hipercolesterolèmia, més específicament hiperlipoproteinèmia, en particular nivells elevats de la lipoproteïna de baixa densitat (LDL) i baixos de la lipoproteïna d'alta densitat (HDL).
- Diabetis mellitus, amb resistència a la insulina o sense.
- Obesitat,[12] definida com un índex de massa corporal major de 30 kg/m², la circumferència abdominal o per l'índex cintura / maluc.
- Estrès.
- Hiperhomocisteinèmia, una elevació sanguínia d'homocisteïna, un aminoàcid tòxic que s'eleva amb baixos nivells o insuficients en la ingesta de vitamina B2, B6, B12 i àcid fòlic.
Molts dels factors de risc cardíacs són modificables, de manera que molts atacs del cor poden ser previnguts al mantenir un estil de vida més saludable. L'activitat física, per exemple, s'associa amb riscos més baixos.[13] Els factors de risc no modificables inclouen l'edat, el sexe, els antecedents familiars i altres factors de predisposició genètics.[11]
Les dones que usen pastilles anticonceptives combinades, tenen un modest augment en el seu risc d'un infart de miocardi, especialment en presència d'altres factors com l'hàbit de fumar.[14]
Se sap que la inflamació és un pas important en el procés de formació d'una placa arterioescleròtic.[15] La proteïna C reactiva és un marcador sensible encara que no específic de la inflamació. Per aquesta raó, una elevació sanguínia de la proteïna C reactiva pot predir el risc d'un infart, així com d'un accident cerebrovascular i el desenvolupament de la diabetis, encara que no està clar si té un paper directe en la formació de l'arteroesclerosi.[15] Més encara, certes drogues usades en l'infart de miocardi poden reduir els nivells de la proteïna C reactiva.[15] No es recomana l'ús d'exàmens d'alta sensibilitat per a la proteïna C reactiva en la població general, encara que poden ser usats a discreció d'un professional de la salut en persones amb altres factors de risc importants.[16]
Recentment s'ha relacionat a la malaltia periodontal amb la coronariopatia i, sent que la periodontitis és molt comú, poden tenir conseqüències en salut pública.[17] Estudis serològics que han mesurat anticossos en contra de bacteris que causen la periodontitis clàssica, van trobar que són anticossos que estan presents en persones amb coronariopaties.[18] La periodontitis acostuma a augmentar els nivells sanguinis de la proteïna C reactiva, fibrinogen i citocines;[19] per la qual cosa la periodontitis pot intervenir el risc d'infart per aquests factors.[20] S'ha suggerit que l'agregació plaquetària mitjançada per bacteris causants de periodontitis pot promoure la formació de macròfags escumosos[21][22] així com altres processos específics que encara no han estat establerts amb claredat.[23]
El dipòsit de calci és una altra part en el procés de formació de la placa arterioescleròtic. Aquest cúmul de calci en les artèries coronàries pot ser detectada amb tomografia i poden tenir valor predictiu més enllà dels factors de risc clàssics.[24][25][26] S'han estudiat molts altres factors, incloent-hi les sutures de l'orella,[27] i altres signes dermatològics.[28]
Patologia
[modifica]

L'aparició d'un infart agut de miocardi es fonamenta en dos subtipus de la síndrome coronària aguda, a saber, l'infart de miocardi sense elevació del segment ST (IAMSEST) i l'infart de miocardi amb elevació del segment ST (IAMAEST o IAMEST), els quals són, sovint però no sempre, una manifestació d'una coronariopatia, és a dir, una malaltia de les artèries coronàries. L'esdeveniment inicial més comú és el despreniment d'una placa ateroscleròtica d'una de les artèries coronàries l'epicardi, és a dir, de la coberta del cor, que comporta la iniciació de la cascada de la coagulació, resultant de vegades en l'oclusió total de l'artèria.
Si el flux sanguini deficient al cor dura el temps suficient, es pot iniciar un procés anomenat cascada isquèmica, en la qual les cèl·lules del cor moren, principalment per necrosi, sense que puguin ja regenerar-se. En aquest punt de mort cel·lular es forma una cicatriu de col·lagen permanentment, danyant l'arquitectura cardíaca. Alguns estudis recents han indicat que el procés de mort cel·lular anomenat apoptosi també té un paper important en el procés del dany tissular després d'un infart de miocardi.[29] Com a resultat, el teixit fibròtic posa al pacient en una situació de risc de l'aparició de trastorns del ritme cardíac que tendeixen a ser potencialment perillosos per a la seva vida, incloent l'aparició d'una aneurisma ventricular que pot afectar amb conseqüències catastròfiques, generalment mortals.
El teixit cardíac així afectat, condueix els impulsos elèctrics més lentament i la diferència en la velocitat de conducció pot causar el que es coneix com un circuit de reentrada, un dels possibles causants d'arítmies letals. En el circuit de reentrada, l'impuls elèctric que surt d'un node arriba a un punt fibròtic en el seu camí que fa que l'impuls torni i estimuli al mateix node que li va donar origen, i pot causar més contraccions del que és normal. L'arítmia més severa és la fibril·lació ventricular o VF, que consisteix en contraccions extremadament ràpides i caòtiques que comporta a una mort sobtada cardíaca. Igualment seriosa és la taquicàrdia ventricular, encara que el pronòstic tendeix a ser menys letal. Una taquicàrdia ventricular i en especial, una VF impedeix que el cor bombi la sang eficaçment, fent que el cabal cardíac i la pressió arterial caiguin a nivells perillosos, i poden causar una isquèmia important i una extensió més gran de l'infart.
Quadre clínic
[modifica]Els principals signes i símptomes de l'infart miocardíac són:
- Dolor toràcic sobtat, intens i prolongat que es percep com una pressió intensa.
- Dispnea (dificultat per a respirar).
- Mareigs. És l'únic símptoma en un 10% dels casos.
- Palpitacions.
- D'altres, i quan l'infart és important, són propis del xoc: pal·lidesa, confusió o, fins i tot, pèrdua de consciència.
Dolor
[modifica]El dolor toràcic pot estendre's o irradiar cap als braços i espatlles –sobretot l'esquerre–, esquena, coll i fins i tot les dents i la mandíbula. El dolor associat a l'IAM és habitualment difús, no canvia amb la posició i dura més de 20 minuts.[30] És el que es coneix com a angor o angina de pit. No són infreqüents els infarts que cursen sense dolor, o amb dolors atípics que no coincideixen amb el descrit. Per això es diu que el diagnòstic és clínic, amb electrocardiograma, i de laboratori, ja que només aquests tres elements en el seu conjunt permeten un diagnòstic precís.
El dolor, quan és típic es descriu com un puny enorme que retorça el cor. Correspon a una angina de pit però que es prolonga en el temps, i no respon a l'administració dels medicaments amb què abans s'alleugeria, per exemple nitroglicerina sublingual, ni cedeix amb el repòs. El dolor de vegades es percep de forma diferent, o no segueix cap patró fix, sobretot en ancians i en diabètics. En els infarts que afecten la cara inferior o diafragmàtica del cor, pot percebre's també com un dolor prolongat a la part superior de l'abdomen que l'individu podria, erròniament, atribuir a indigestió o acidesa.
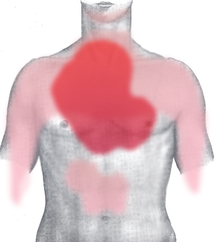
* vermell fosc: zona més habitual;
* vermell clar: altres zones possibles.

Aproximadament la meitat dels pacients amb infart presenten símptomes d'advertiment abans de l'incident.[31] L'aparició dels símptomes d'un infart de miocardi, generalment, passa de manera gradual, per l'espai de diversos minuts i poques vegades passa d'una manera instantània.[32] Qualsevol grup de símptomes compatibles amb una sobtada interrupció del flux sanguini al cor són agrupats en la síndrome coronària aguda.[33]
El dolor toràcic sobtat és el símptoma més freqüent d'un infart, és en general prolongat i es percep com una pressió intensa, que pot estendre o propagar-se als braços i espatlles sobretot l'esquerre, l'esquena, coll i fins i tot a les dents i la mandíbula. El dolor de pit a causa d'isquèmia o una falta de subministrament sanguini al cor es coneix com a angor o angina de pit, encara que no són infreqüents els infarts que cursen sense dolor, o amb dolors atípics que no coincideixen amb el descrit. Per això es diu que el diagnòstic és clínic, electrocardiogràfic i de laboratori, ja que només aquests tres elements en el seu conjunt permeten un diagnòstic precís. El dolor, quan és típic es descriu com un puny enorme que retorça el cor. Correspon a una angina de pit però que es perllonga en el temps, i no respon a l'administració dels medicaments amb els quals abans s'alleujava, per exemple nitroglicerina sublingual, ni cedeix amb el repòs. El dolor de vegades es percep de forma diferent, o no segueix cap patró fix, sobretot en ancians i en diabètics. En els infarts que afecten a la cara inferior o diafragmàtica del cor, pot percebre's com un dolor prolongat a la part superior de l'abdomen que l'individu podria, erròniament, atribuir a indigestió o acidesa. El signe de Levine ha estat categoritzat com un signe clàssic i predictiu d'un infart, en el qual l'afectat localitza el mal de pit agafant fortament el seu tòrax a nivell de l'estèrnum.[34]
Dispnea
[modifica]La dispnea o dificultat per poder respirar succeeix quan el dany del cor redueix la despesa cardíac del ventricle esquerre, causant insuficiència ventricular esquerra i com a conseqüència, un edema pulmonar. D'altres signes inclouen la diaforesi o una excessiva sudoració, debilitat, marejos (és l'únic símptoma en un 10% dels casos), palpitacions, nàusees d'origen desconegut, vòmits i defalliment. És probable que l'aparició d'aquests darrers símptomes sigui conseqüència d'un alliberament massiva de catecolamines del sistema nerviós simpàtic,[35] una resposta natural al dolor i les anormalitats hemodinàmiques que resulten a conseqüència de la disfunció cardíaca.
Altres signes i símptomes
[modifica]Els signes més greus inclouen la pèrdua de coneixement a causa d'una inadequada perfusió cerebral i xoc cardiogènic i fins i tot mort sobtada, en general per raó d'una fibril·lació ventricular.
Les dones tendeixen a experimentar símptomes marcadament diferents que el dels homes. Els símptomes més comuns en les dones són la dispnea, debilitat, fatiga i fins i tot somnolència, els quals es manifesten fins a un mes previs a l'aparició clínica de l'infart isquèmic. En les dones, el dolor de pit pot ser menys predictiu d'una isquèmia coronària que en els homes.[36]
Aproximadament un quart dels infarts de miocardi són silents, és a dir, apareixen sense dolor de pit i altres símptomes.[37] Aquests són normalment descoberts temps després durant electrocardiogrames subsegüents o durant una autòpsia sense història prèvia de símptomes relacionats a un infart. Aquest curs silent és més comú en els ancians, en pacients diabètics,[38] i després d'un trasplantament de cor, probablement per raó que un cor donat no està connectat als nervis de l'hoste.[39] En diabètics, les diferències en el llindar del dolor, la neuropatia autonòmica i altres factors fisiològics són possibles explicacions de l'absència de simptomatologia durant un infart.[38]
Histopatologia
[modifica]En produir-se l'infart de miocardi es van esdevenint canvis a nivell histològic.
En els primers 30 minuts - 1 hora es produeix una pèrdua de contracció amb l'estirament de les fibres, fet que desemboca en un allargament primerenc dels sarcòmers i nuclis i en un estat més eosinofílic de les miofibril·les. Aquesta pèrdua de contracció és detectable mitjançant immunohistoquímica, per la pèrdua de mioglobina i de troponina cardíaca. Entre 1-3 hores es produeixen les primeres manifestacions d'edema intersticial i de necrosi coagulativa, també coneguda com a hipereosinofília o “cariorrexis”, que arriba al seu punt àlgid entre el dia 1 i 3 d'evolució i que pot comportar una pèrdua d'estries cardíaques.
La fase inflamatòria s'inicia entre les 4-12h primeres hores. En aquesta etapa la necrosi de l'àrea infartada és més evident. A més, s'aprecia la infiltració de granulòcits, monòcits i macròfags, que s'acumulen a la perifèria del vas. Per diapedesi els leucòcits, destacant els neutròfils com els més precoços en iniciar el procés, surten del territori vascular i migren a la zona lesionada per quimiotaxi. Els leucòcits activats s'encarreguen de destruir microorganismes i cèl·lules necròtiques a través de la fagocitosi i l'acció d'enzims lisosòmics, entre d'altres. Després d'un període que oscil·la entre les 24-72 hores, els leucòcits moren per apoptosi i apareixen els macròfags i els limfòcits, amb una vida mitjana que els permet romandre més temps en el focus d'inflamació i actuar entre 10 dies - 2 mesos.
Dins dels 10 primers dies d'evolució es produeix una gran angiogènesi fins a la desaparició de capil·lars quan han transcorregut aproximadament 4 setmanes. L'angiogènesi coincideix amb el procés de formació del teixit cicatricial o de granulació, després que els miocardiòcits necròtics hagin estat eliminats i substituïts per teixit conjuntiu lax. Al voltant del dia 10-15 d'evolució el teixit conjuntiu es va tornant més dens i substitueix al teixit de granulació que va desapareixent. Així i tot, les fibres elàstiques són escasses i el teixit reconstruït prim. La taxa de desaparició del teixit de granulació depèn de la mida de l'infart, però en la majoria de casos es completa en el segon mes, deixant una cicatriu hipocel·lular compacta de teixit fibròtic amb predomini de col·lagen I.[40][41][42][43]
Diagnòstic diferencial
[modifica]El diagnòstic diferencial inclouen altres causes sobtades de mal de pit, com un tromboembolisme pulmonar, la dissecció aòrtica, pericarditis, el pneumotòrax a tensió i espasme esofàgic.[44]
Quant hi ha la mínima sospita d'infart, es procedeix a un electrocardiograma que confirmi o descarti aquesta sospita. L'activitat elèctrica del cor es caracteritza per una sèrie d'impulsos que es poden registrar mitjançant elèctrodes connectats a la superfície corporal. Quan hi ha una zona del cor lesionada, o que rep menys aportació sanguínia del necessari, queda reflectit en el registre electrocardiogràfic, posant en alerta al personal sanitari.[45]

El diagnòstic d'un infart de miocardi s'ha de formular integrant aspectes clínics de les malalties actuals de l'individu i un examen físic, inclòs un electrocardiograma i anàlisis de laboratori que indiquen la presència o absència de dany cel·lular de les fibres musculars.[46] És per això que la semiologia que el metge clínic ha d'aplicar davant la presència d'un dolor precordial (per les seves característiques i per la seva durada) l'ha de portar a proposar el diagnòstic d'infart agut del miocardi (IAM) amb suficient premura, ja que el retard en el plantejament es tradueix en la pèrdua d'un temps valuós necessari per instituir el mètode de reperfusió disponible amb la idea de recuperar la major extensió de miocardi, ja que, com és ben sabut, hi ha una relació inversa entre el temps transcorregut per iniciar el procediment i la quantitat de múscul "salvat".
Criteris de diagnòstic
[modifica]Els criteris de l'Organització Mundial de la Salut (OMS)[47] són els que clàssicament s'usen en el diagnòstic d'un infart de miocardi. Un pacient rep el diagnòstic probable d'infart si presenta dos dels següents criteris, i el diagnòstic serà definitiu si presenta els tres:
- Història clínica de dolor de pit isquèmic que duri per més de 30 minuts;
- Canvis electrocardiogràfics en una sèrie de traços, i
- Increment o caiguda de biomarcadors sèrics, com ara la creatina-cinasa tipus MB i la troponina.
Aquests criteris de l'OMS van ser redefinits en el 2000 per donar predomini als marcadors cardíacs.[48] D'acord amb les noves disposicions, un augment de la troponina cardíaca, acompanyada de símptomes típics, d'ones Q patològiques, d'elevació o depressió del segment ST o d'intervenció coronària, és suficient per a diagnosticar un infart de miocardi.
El diagnòstic clínic del IAM s'ha de basar, llavors, en la conjunció dels tres següents dades: dolor característic, canvis electrocardiogràfics suggestius i elevació dels enzims, i cal tenir present que aquesta última pot no presentar-se en forma oportuna, de manera que els dos primers canvis s'han de prendre en compte per iniciar la reperfusió a la major brevetat possible.
Tipus
[modifica]Els infarts de miocardi generalment es classifiquen clínicament en IAM amb elevació de l'ST (IAMAEST o IAMEST) i sense elevació de l'ST (IAMSEST). Es basen en canvis en l'ECG.[30] Els IAMAEST constitueixen al voltant d'un 25-40% dels IAM. També existeix un sistema de classificació més explícit, basat en consens internacional el 2012. Aquesta classifica els infarts de miocardi en cinc tipus:[30]
- IAM espontani relacionada amb l'erosió i/o fissuració o ruptura de la placa
- IAM relacionat amb la isquèmia, com per exemple a causa d'una augment de la demanda d'oxigen o disminució de l'oferta, per exemple. angioespasme coronari, embòlia coronària, anèmia, arrítmies, pressió arterial alta o baixa pressió arterial
- Mort cardíaca sobtada inesperada, incloent-hi una aturada cardíaca, on els símptomes poden suggerir IAM, es pot prendre un ECG amb canvis suggeridors o un coàgul de sang es troba en una artèria coronària en l'angiografia o en l'autòpsia, però no s'havien pogut obtenir mostres de sang o les mostres eren anteriors a la crisi
- Associat amb angioplàstia coronària o stents
- Associat a l'angioplàstia coronària percutània
- Associat a trombosi de stent segons es documenta per angiografia o autòpsia
- Associat amb derivació d'artèria coronària
- Associat amb dissecció coronaria espontània en dones joves i en forma
Examen físic
[modifica]
L'aparença general dels pacients amb infart de miocardi varia d'acord amb els símptomes. Es pot veure pacients còmodes o pacients agitats amb una freqüència respiratòria augmentada. És freqüent veure una pal·lidesa de la pell, el que suggereix vasoconstricció. Alguns pacients poden tenir una febre lleu (38-39 °C), amb pressió arterial elevada o en alguns casos disminuïda i el pols pot tornar-se irregular.[49][50]
Si apareix una insuficiència cardíaca, es pot trobar a l'exploració física un reflux hepatojugular per una pressió venosa jugular elevada, o edemes perifèrics (amb la inflor de les cames). Diverses anormalitats poden ser sentides durant l'auscultació, com ara un tercer i un quart soroll cardíac, frec pericardíac, desdoblament paradoxal del segon soroll i crepitacions pulmonars.[49][51]
Proves complementàries
[modifica]- Electrocardiograma (ECG). Si una persona pateix símptomes compatibles amb un infart, se li farà un ECG immediatament. De fet, estarà unit a un monitor d'ECG durant tot el temps que estigui a l'Hospital, almenys si s'ingressa a la sala dedicada als malalts greus del cor o unitat coronària. S'ha de fer més d'un ECG en poques hores atès que, en les primeres hores, el resultat pot ser normal, encara en presència d'infart.
- Anàlisi de sang i recerca de marcadors de necrosi miocardíaca: creatina-cinasa i troponina. A més de conèixer els nivells de certes substàncies com són el colesterol, la glucosa i certes hormones, en el moment de l'infart interessa especialment estudiar les concentracions d'alguns enzims cardíacs. Els enzims són proteïnes que intervenen en les reaccions químiques que tenen lloc en els teixits vius. Quan hi ha una lesió en el cor que es deu a la falta d'aportació de sang, es produeix un característic augment d'alguns enzims com la creatina-cinasa (coneguda com a CPK) i la troponina, el que permet diagnosticar l'infart.[45]
Referències
[modifica]- ↑ «Enciclopèdia Catalana: "Infart", a Diccionari enciclopèdic de medicina». Arxivat de l'original el 2012-10-02. [Consulta: 11 maig 2020].
- ↑ www.webconsultas.com/
- ↑ The World Health Report 2004 - Changing History (PDF). Organització Mundial de la Salut, 2004, p. 120-4. ISBN 92-4-156265-X.
- ↑ «Cause of Death - UC Atlas of Global Inequality». Center for Global, International and Regional Studies (CGIRS) at the University of California Santa Cruz. Arxivat de l'original el 2014-06-18. [Consulta: 7 desembre 2006].
- ↑ «Deaths and percentage of total death for the 10 leading causes of death: United States, 2002-2003» (PDF). National Center of Health Statistics. [Consulta: 7 abril 2007].
- ↑ «Heart Attack and Angina Statistics». American Heart Association, 2003. [Consulta: 7 desembre 2006].
- ↑ Mukherjee, A.K «Prediction of coronary heart disease using risk factor categories.». J Indian Med Assoc, 1995. PMID: 8713248.
- ↑ Ghaffar, A.; Reddy, K.S.; Singhi, M «Burden of non-communicable diseases in South Asia.» (PDF). BMJ, 328, 2004, pàg. 807-810.
- ↑ Rastogi, T; Vaz, M.; Spiegelman, D.; Reddy, K.S.; Bharathi, A.V.; Stampfer, M.J.; Willett, W.C.; Ascherio1, A «Physical activity and risk of coronary heart disease in India.» (PDF). Int. J. Epidemiol, 33, 2004, pàg. 1-9. DOI: 10.1093/ije/dyh042.
- ↑ Gupta, R «Escalating Coronary Heart Disease and Risk Factors in South Asians.» (PDF). Indian Heart Journal, 2007, pàg. 214-17. Arxivat de l'original el 2008-05-28 [Consulta: 11 maig 2020]. Arxivat 2008-05-28 a Wayback Machine.
- ↑ 11,0 11,1 Wilson, P.W.; D'Agostino, R.B.; Levy, D.; Belanger, A.M.; Silbershatz, H.; Kannel, W.B «Prediction of coronary heart disease using risk factor categories.» (PDF). Circulation, 97, 18, 1998, pàg. 1837-47. PMID: 9603539.
- ↑ Yusuf, S.; Hawken, S.; Ounpuu, S.; Bautista, L.; Franzosi, M.G.; Commerford, P.; Lang, C.C.; Rumboldt, Z.; Onen, C.L.; Lisheng, L.; Tanomsup, S.; Wangai, P.Jr.; Razak, F.; Sharma, A.M.; Anand, S.S.; INTERHEART Study Investigators «Obesity and the risk of myocardial infarction in 27,000 participants from 52 countries: a case-control study.». Lancet, 366, 9497, 2005, pàg. 1640-9. DOI: 10.1016/S0140-6736(05)67663-5. PMID: 16271645.
- ↑ Jensen, G.; Nyboe, J.; Appleyard, M.; Schnohr, P «Risk factors for acute myocardial infarction in Copenhagen, II: Smoking, alcohol intake, physical activity, obesity, oral contraception, diabetes, lipids, and blood pressure.». Eur Heart J, 12, 3, 1991, pàg. 298-308. PMID: 2040311.
- ↑ Khader, Y.S.; Rice, J.; John, L.; Abueita, O «Oral contraceptives use and the risk of myocardial infarction: a meta-analysis.». Contraception, 68, 1, 2003, pàg. 11-7. DOI: 10.1016/S0010-7824(03)00073-8. PMID: 12878281.
- ↑ 15,0 15,1 15,2 Wilson, A.M.; Ryan, M.C.; Boyle, A.J «The novel role of C-reactive protein in cardiovascular disease: risk marker or pathogen.». Int J Cardiol, 106, 3, 2006, pàg. 291-7. DOI: 10.1016/j.ijcard.2005.01.068. PMID: 16337036.
- ↑ Pearson, T.A.; Mensah, G.A.; Alexander, R.W.; Anderson, J.L.; Cannon, R.O.; Criqui, M.; Fadl, Y.Y.; Fortmann, S.P.; Hong, Y.; Myers, G.L.; Rifai, N.; Smith, S.C. Jr; Taubert, K.; Tracy, R.P.; Vinicor, F.; Centers for Disease Control and Prevention; American Heart Association «Markers of inflammation and cardiovascular disease: application to clinical and public health practice: A statement for healthcare professionals from the Centers for Disease Control and Prevention and the American Heart Association.» (PDF). Circulation, 107, 3, 2003, pàg. 499-511. DOI: 10.1161/01.CIR.0000052939.59093.45. PMID: 12551878.
- ↑ Janket SJ, Baird, A.E.; Chuang, S.K.; Jones, J.A. «Meta-analysis of periodontal disease and risk of coronary heart disease and stroke.». Oral Surg Oral Med Oral Pathol Oral Radiol Endod., 95, 5, 2003, pàg. 559-69. PMID: 12738947.
- ↑ Pihlstrom BL, Michalowicz BS, Johnson NW. «Periodontal diseases.». Lancet, 366, 9499, 2005, pàg. 1809-20. DOI: 10.1016/S0140-6736(05)67728-8. PMID: 16298220.
- ↑ Scannapieco FA, Bush RB, Paju S. «Associations between periodontal disease and risk for atherosclerosis, cardiovascular disease, and stroke. A systematic review.». Ann Periodontol, 8, 1, 2003, pàg. 38-53. DOI: 10.1902/annals.2003.8.1.38. PMID: 14971247.
- ↑ D'Aiuto, F.; Parkar, M.; Nibali, L.; Suvan, J.; Lessem, J.; Tonetti, M.S. «Periodontal infections cause changes in traditional and novel cardiovascular risk factors: results from a randomized controlled clinical trial.». Am Heart J, 151, 5, 2006, pàg. 977-84. PMID: 16644317.
- ↑ Lourbakos A, Yuan YP, Jenkins AL, Travis J, Andrade-Gordon, P.; Santulli, R.; Potempa, J.; Pike, R.N. «Activation of protease-activated receptors by gingipains from Porphyromonas gingivalis leads to platelet aggregation: a new trait in microbial pathogenicity.». Blood, 97, 12, 2001, pàg. 3790-7. DOI: 10.1182/blood.V97.12.3790. PMID: 11389018.
- ↑ Qi, M.; Miyakawa, H.; Kuramitsu, H.K. «Porphyromonas gingivalis induces murine macrophage foam cell formation.». Microb Pathog, 35, 6, 2003, pàg. 259-67. DOI: 10.1016/j.micpath.2003.07.002. PMID: 14580389.
- ↑ Spahr, A.; Klein, E.; Khuseyinova, N.; Boeckh, C.; Muche, R.; Kunze, M.; Rothenbacher, D.; Pezeshki G.; Hoffmeister A.; Koenig W. «Periodontal infections and coronary heart disease: role of periodontal bacteria and importance of total pathogen burden in the Coronary Event and Periodontal Disease (CORODONT) study.». Arch Intern Med, 166, 5, 2006, pàg. 554-9. DOI: 10.1001/archinte.166.5.554. PMID: 16534043.
- ↑ Greenland, P.; LaBree, L.; Azen, S.P.; Doherty, T.M.; Detrano, R.C. "Coronary artery calcium score combined with Framingham score for risk prediction in asymptomatic individuals". JAMA. 2004; 291: 210-215. PMID: 14722147
- ↑ Detrano R.; Guerci AD.; Carr JJ.; et al. Coronary calcium as a predictor of coronary events in four racial or ethnic groups. N Engl J Med. 2008;358(13):1336-45. PMID: 18367736
- ↑ Arad, Y.; Goodman, K.; Roth, M.; Newstein, D.; Guerci, A.D. "Coronary calcification, coronary disease risk factors, C-reactive protein, and atherosclerotic cardiovascular disease events: the St. Francis Heart Study". J Am Coll Cardiol. 2005;46:158-165. PMID: 15992651
- ↑ Lichstein E.; Chadda, K.D.; Naik D.; Gupta P.K. «Diagonal ear-lobe crease: prevalence and implications as a coronary risk factor.». N Engl J Med, 290, 11, 1974, pàg. 615-6. PMID: 4812503.
- ↑ Miric, D.; Fabijanic, D.; Giunio, L.; Eterovic, D.; Culic, V.; Bozic, I.; Hozo, I. «Dermatological indicators of coronary risk: a case-control study.». Int J Cardiol, 67, 3, 1998, pàg. 251-5. PMID: 9894707.
- ↑ Krijnen, P.A; Nijmeijer, R.; Meijer C.J.; Visser, C.A.;, Hack, C.E.; Niessen, H.W. «Apoptosis in myocardial ischaemia and infarction.». J Clin Pathol, 55, 11, 2002, pàg. 801-11. DOI: 10.1136/jcp.55.11.801. PMID: 12401816.
- ↑ 30,0 30,1 30,2 «Third universal definition of myocardial infarction». Circulation, 126, 16, 10-2012, pàg. 2020–35. DOI: 10.1161/CIR.0b013e31826e1058. PMID: 22923432.
- ↑ D. Lee; D. Kulick; J. Marks. Heart Attack (Myocardial Infarction) a MedicineNet.com. Consultat el 28 de novembre de 2006.
- ↑ National Heart, Lung and Blood Institute. Heart Attack Warning Signs. Consultat el 22 de novembre de 2006
- ↑ Acute Coronary Syndrome. American Heart Association. Consultat el 25 de novembre de 2006.
- ↑ Marcus, G.M.; Cohen, J.; Varosy, P.D. et al «The utility of gestures in patients with chest discomfort». Am. J. Med., 120, 1, 2007, pàg. 83–9. DOI: 10.1016/j.amjmed.2006.05.045. PMID: 17208083.
- ↑ Little, R.A.; Frayn, K.N.; Randall, P.E. et al «Plasma catecholamines in the acute phase of the response to myocardial infarction». Arch Emerg Med, 3, 1, 1986, pàg. 20–7. PMID: 3524599.
- ↑ McSweeney, J.C.; Cody, M.; O'Sullivan, P.; Elberson, K.; Moser, D.K.; Garvin, B.J. «Women's early warning symptoms of acute myocardial infarction». Circulation, 108, 21, 2003, pàg. 2619-23. DOI: 10.1161/01.CIR.0000097116.29625.7C. PMID: 14597589.
- ↑ Kannel WB. «Silent myocardial ischemia and infarction: insights from the Framingham Study.». Cardiol Clin, 4, 4, 1986, pàg. 583-91. PMID: 3779719.
- ↑ 38,0 38,1 Davis, T.M; Fortun, P.; Mulder, J.; Davis, W.A.; Bruce, D.G. «Silent myocardial infarction and its prognosis in a community-based cohort of Type 2 diabetic patients: the Fremantle Diabetes Study». Diabetologia, 47, 3, 2004, pàg. 395-9. DOI: 10.1007/s00125-004-1344-4. PMID: 14963648.
- ↑ Rubin's Pathology - Clinicopathological Foundations of Medicine. Maryland: Lippincott Williams & Wilkins, 2001, p. 549. ISBN 0-7817-4733-3.
- ↑ Michaud, K., Basso, C., d'Amati, G., Giordano, C., Kholová, I., Preston, S.D., Rizzo S., Sabatasso, S., Sheppard, M.N., Vink, A.van der Wal, A.C. & Association for European Cardiovascular Pathology (AECVP). Diagnosis of myocardial infarction at autopsy: AECVP reappraisal in the light of the current clinical classification. Virchows Archiv 2020; 476:179–194.
- ↑ Blanco Pampín J., Varela Gómez M., & Román Rodríguez J. L. Cambios histopatológicos en la necrosis miocardíaca mediante la expresión de fibronectina. Cuad Med Forense 2014; 20(4): 170-179
- ↑ Emanuela Turillazzi, Marco Di Paolo, Margherita Neri, Irene Riezzo, Vittorio Fineschi. A theoretical timeline for myocardial infarction: immunohistochemical evaluation and western blot quantification for Interleukin-15 and Monocyte chemotactic protein-1 as very early markers. Journal of Translational Medicine 2014; 12:188.
- ↑ Cabrerizo Medina E., Villanueva De la Torre H. & Salguero Villadiego M. Estudio histopatológico de la evolución temporal de las lesiones. Cuad Med Forense 2015; 21(3-4): 127-134.
- ↑ Boie, E.T. «Initial evaluation of chest pain». Emerg. Med. Clin. North Am., 23, 4, 2005, pàg. 937–57. DOI: 10.1016/j.emc.2005.07.007. PMID: 16199332.
- ↑ 45,0 45,1 www.webconsultas.com/
- ↑ Myocardial infarction: diagnosis and investigations - GPnotebook (anglès).
- ↑ Gillum RF, Fortmann SP, Prineas RJ, Kottke TE. International diagnostic criteria for acute myocardial infarction and acute stroke. Am Heart J 1984;108:150-8. PMID: 6731265 (anglès)
- ↑ Alpert JS, Thygesen K, Antman E, Bassand JP. «Myocardial infarction redefined--a consensus document of The Joint European Society of Cardiology/American College of Cardiology Committee for the redefinition of myocardial infarction.». J Am Coll Cardiol, 36, 3, 2000, pàg. 959-69. PMID: 10987628.
- ↑ 49,0 49,1 S. Garas et al.. Myocardial Infarction. eMedicine. Retrieved November 22, 2006.
- ↑ Kasper DL, Braunwald E, Fauci AS, Hauser SL, Longo DL, Jameson JL. Harrison's Principles of Internal Medicine. p. 1444. New York: McGraw-Hill, 2005. ISBN 0-07-139140-1
- ↑ Kasper DL, et al. Harrison's Principles of Internal Medicine. p. 1450.
Enllaços externs
[modifica]- «Infart agut de miocardi». Canal Salut. Generalitat de Catalunya.
- FORUMCLINIC. Informació per a pacients sobre l'infart agut de miocardi: vídeos, notícies i fòrums Arxivat 2007-08-27 a Wayback Machine. (català)(en castellà)
- Tutorials interactius a Salut Medline Plus: Infart agut de miocardi Amb gràfiques animades i àudio. (en castellà)

