Infart lacunar
 TC de 2 infarts lacunars, marcats en vermell. | |
| Tipus | ictus trombòtic |
|---|---|
| Especialitat | neurologia |
| Classificació | |
| CIM-11 | 8B26.5 |
| CIM-10 | I63.8 |
| CIM-9 | 434.91 |
| Recursos externs | |
| OMIM | 601367 |
| DiseasesDB | 31186 |
| eMedicine | 322992 |
| MeSH | D059409 |
| UMLS CUI | C0333559 |
Un infart lacunar o ictus lacunar o infart cerebral lacunar (ICL) és el tipus d'ictus isquèmic més comú, resultant de l'oclusió de petites artèries penetrants que proporcionen sang a les estructures profundes de l'encèfal. Es pot descriure que els pacients que presenten símptomes d'un ictus lacunar, però que encara no han realitzat cap diagnòstic per la imatge, pateixen de síndrome d'ictus lacunar.
Gran part del coneixement actual dels accidents cerebrovasculars lacunars prové de les disseccions de cadàvers de pacients amb ictus post-mortem de C. Miller Fisher. Va observar "llacunes" (espais buits) a les estructures cerebrals profundes després de l'oclusió de 200 a 800 μm que penetraven les artèries i les connectaven amb cinc síndromes clàssiques. Aquestes síndromes encara s'observen en l'actualitat, tot i que els infarts lacunars es diagnostiquen en funció del judici clínic i de la imatge radiològica.
Signes i símptomes
[modifica]Cadascun dels cinc síndromes lacunars clàssics té un complex de símptomes relativament diferent. Els símptomes poden aparèixer de forma sobtada, progressiva o de manera fluctuant (per exemple, la síndrome d'alerta capsular). Ocasionalment, els infarts corticals i les hemorràgies intracranials poden imitar els infarts lacunars, però els signes corticals veritables (afàsia, negligència visoespacial, desviació de la mirada i defectes del camp visual) sempre estan absents en els ictus lacunars. Les síndromes clàssiques són les següents:
| Nom | Localització de l'infart | Presentació |
|---|---|---|
| Accident cerebrovascular pur / hemiparèsia (síndrome lacunar més freqüent: 33-50%) | Braç posterior de la càpsula interna, part basilar de la protuberància, corona radiata | Està marcat per una hemiparèsia o hemiplegia que normalment afecta la cara, el braç o la cama del costat del cos oposada a la ubicació de l'infart. També es poden presentar disàrtria, disfàgia i símptomes sensorials transitoris. |
| Hemiparèsia atàctica (segona síndrome lacunar més freqüent) | Braç posterior de la càpsula interna, part basilar de la protuberància i corona radiata, nucli vermell, nucli lentiforme, infarts SCA, infarts ACA | Mostra una combinació de símptomes cerebel·lars i motors, inclosa debilitat i mal-destresa, al costat ipsilateral del cos. Sol afectar més la cama que el braç; per tant, també es coneix com atàxia homolateral i parèsia crural. L'aparició dels símptomes sovint passa per hores o dies. |
| Disàrtria amb mà maldestra (de vegades es considera una variant de l'hemiparèsia atàxica, però generalment encara es classifica com a síndrome lacunar independent) | Part basilar de la protuberància, membre anterior o genu de la càpsula interna, corona radiata, ganglis basals, tàlem, peduncle cerebral | Els símptomes principals són la disàrtria i la mal-destresa (és a dir, debilitat) de la mà, que sovint són més importants quan el pacient escriu. |
| Traç sensorial pur | Tàlem contralateral (VPL), càpsula interna, corona radiata, cervell mitjà | Marcat per adormiment (pèrdua de sensació) en un costat del cos; més tard pot desenvolupar formigueig, dolor, ardor o una altra sensació desagradable en un costat del cos. |
| Traç sensoriomotor mixt | Tàlem i càpsula interna posterior adjacent, laterals de la protuberància | Aquesta síndrome lacunar implica hemiparèsia o hemiplegia (debilitat) amb deteriorament sensorial a la part contralateral. |
Infart lacunar silenciós
[modifica]Un infart lacunar silenciós (SLI) és un tipus d'ictus silenciós que normalment no presenta símptomes externs identificables i, per tant, s'anomena "silenci". Com que l'ictus és un diagnòstic clínic (és a dir, es defineix per símptomes clínics), es debat sobre si es considera que els SLI són ictus, tot i que la fisiopatologia és presumiblement la mateixa. Les persones que pateixen un SLI sovint desconeixen completament que han patit un ictus. Aquest tipus d'ictus sol causar lesions al teixit cerebral circumdant que es detecten de manera visible mitjançant tècniques de neuroimatge com la ressonància magnètica i la tomografia axial computaritzada (tomografia computada). Els accidents cerebrovasculars silenciosos, inclosos els infarts lacunars silenciosos, han demostrat ser molt més comuns del que es pensava anteriorment, amb una taxa de prevalença estimada d'onze milions per any als Estats Units. Aproximadament el 10% d'aquests cops silenciosos són infarts lacunars silenciosos. Tot i que s'anomenen "silenciosos" a causa de la manca immediata de símptomes d'ictus clàssics, els SLI poden causar danys al teixit cerebral circumdant i poden afectar diversos aspectes de l'estat d'ànim, la personalitat i el funcionament cognitiu d'una persona. Un SLI o qualsevol tipus d'ictus silenciós posa un individu en més risc de patir un ictus major futur.[1][2]
Fisiopatologia
[modifica]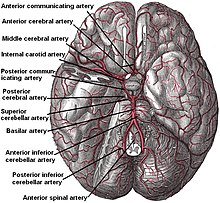
Segons Koffler et al., Les llacunes es deriven d'una "oclusió d'una única artèria penetrant profunda que sorgeix directament dels components del cercle de Willis, les artèries cerebel·lars i l'artèria basilar". Altres lesions associades a llacunes apareixen als "nuclis profunds del cervell (37% de putamen, 14% de tàlem i 10% de caudats), així com a les protuberància (16%) o al membre posterior de la càpsula interna (10%) ". Aquestes lesions són menys freqüents en altres regions cerebrals com el cerebel, la substància blanca cerebral i l'extremitat anterior de la càpsula interna.[3]
Els dos mecanismes proposats són el microateroma i la lipohialinosi.[4] Al principi, es creia que la lipohialinosi era la principal patologia dels vasos petits, però ara es creu que el microateroma és el mecanisme més comú d'oclusió arterial (o estenosi). Ocasionalment, l'ateroma de l'artèria mare bloqueja l'orifici de l'artèria penetrant (ateroma luminal), o l'ateroma implica l'origen de l'artèria penetrant (ateroma de la unió). Alternativament, es creu que la hipoperfusió és el mecanisme quan hi ha estenosi de l'artèria penetrant. Quan no es troba cap evidència de malaltia dels vasos petits en l'examen histològic, s'assumeix una causa embòlica, ja sigui embòlia artèria a artèria o cardioembolisme. En una sèrie recent, el 25% dels pacients amb llacunes clíniques definides radiològicament tenien una causa cardíaca potencial dels seus ictus.
Avenços més recents també han suggerit que aquests mecanismes poden tenir un paper combinat en l'etiologia de l'infart lacunar. La teoria més actual indica que la disfunció endotelial i l'augment de la permeabilitat de la barrera hematoencefàlica permeten primer la filtració de contingut sanguini, afavorint la gliosi i la hiperintensitat de la substància blanca en la ressonància magnètica. A més, l'estrenyiment focal dels vasos cerebrals i el deteriorament de la seva capacitat de dilatació en resposta a diversos estímuls poden provocar una disminució del flux sanguini cerebral i, en última instància, un ictus lacunar.[5]
L'edat avançada, la hipertensió crònica, el tabaquisme i la diabetis mellitus són factors de risc. No és clar si hi ha una associació amb el consum d'alcohol, colesterol elevat o antecedents d'ictus previs. Els ictus lacunars poden resultar de la patologia de l'artèria caròtida o de microembolismes del cor, com en la fibril·lació auricular. Els pacients sovint es recuperen bé, però si hi ha prou malaltia de la substància blanca per patologia lacunar, es pot veure una demència subcortical com la malaltia de Binswanger.
Tractament i pronòstic
[modifica]Normalment, l'activador del plasminogen tisular es pot administrar en un termini de 3 a 4,5 hores després de l'aparició de l'ictus si el pacient no té contraindicacions (és a dir, una diàtesi sagnant com una cirurgia major recent o càncer amb metàstasis cerebrals). Es pot administrar una dosi elevada d'aspirina en 48 hores. Per a la prevenció a llarg termini de la recurrència, els règims mèdics solen estar orientats a corregir els factors de risc subjacents dels infarts lacunars com la hipertensió, la diabetis mellitus i el tabaquisme. Els anticoagulants com l'heparina i la warfarina no han demostrat cap benefici respecte a l'aspirina pel que fa a la supervivència de cinc anys.
Els pacients que pateixen ictus lacunars tenen més possibilitats de sobreviure més enllà dels trenta dies (96%) que aquells amb altres tipus d'ictus (85%) i una millor supervivència més enllà d'un any (87% versus 65-70%). Entre un 70% i un 80% són independents funcionalment a 1 any, en comparació amb menys del 50% en cas contrari.[6][7]
Les intervencions de teràpia ocupacional i fisioteràpia s'utilitzen en la rehabilitació de l'ictus lacunar. Un programa de fisioteràpia millorarà el rang de moviment articular de l'extremitat parètica mitjançant exercicis de moviment passiu. Quan es toleren els augments de l'activitat i es fan millores d'estabilitat, els pacients passaran de rodar a estirar-se de costat, de peu (amb progressions cap a propenses, quadrúpedes, ponts, llargues assegudes i agenollades, per exemple) i aprendran a transferir amb seguretat (de el seu llit a una cadira o d'una cadira de rodes a un cotxe per exemple). Les ajudes d'assistència i deambulació s'utilitzen quan sigui necessari quan el pacient comença a caminar i disminueix a mesura que augmenta la funció. A més, es poden utilitzar fèrules i claus per recolzar les extremitats i les articulacions per prevenir o tractar complicacions com contractures i espasticitat. L'equip sanitari de rehabilitació també hauria d'educar el pacient i la seva família sobre els símptomes comuns de l'ictus i sobre com gestionar l'aparició de l'ictus. És essencial continuar el seguiment amb un metge perquè el metge pugui controlar la dosi de medicaments i els factors de risc.
Epidemiologia
[modifica]S'estima que els infarts lacunars representen el 25% de tots els ictus isquèmics, amb una incidència anual d'aproximadament 15 per cada 100.000 persones.[8] Poden ser més freqüents en homes i en persones d'origen africà, mexicà i xinès de Hong Kong.[9]
Referències
[modifica]- ↑ Grau-Olivares, Marta; Arboix, Adrià; Bartrés-Faz, David; Junqué, Carme Journal of the Neurological Sciences, 257, 1–2, 2007, pàg. 160–5. DOI: 10.1016/j.jns.2007.01.022. PMID: 17316693.
- ↑ Longstreth Jr, W. T.; Bernick, C; Manolio, T. A.; Bryan, N; Jungreis, C. A. Archives of Neurology, 55, 9, 1998, pàg. 1217–25. DOI: 10.1001/archneur.55.9.1217. PMID: 9740116.
- ↑ Neuropsychology : a review of science and practice, volume III, 2018-12-17. ISBN 978-0-19-065256-2. OCLC 1078637067.
- ↑ Caplan, L. R. (2015). Lacunar Infarction and Small Vessel Disease: Pathology and Pathophysiology. J Stroke, 17(1), 2–6. https://doi.org/10.5853/jos.2015.17.1.2
- ↑ Regenhardt, R. W., Das, A. S., Lo, E. H., & Caplan, L. R. (2018). Advances in Understanding the Pathophysiology of Lacunar Stroke: A Review. JAMA Neurology, 1–9. https://doi.org/10.1001/jamaneurol.2018.1073
- ↑ Bamford, J.; Sandercock, P.; Jones, L.; Warlow, C. Stroke, 18, 3, 1987, pàg. 545–51. DOI: 10.1161/01.STR.18.3.545. PMID: 3590244 [Consulta: free].
- ↑ Bejot, Y.; Catteau, A.; Caillier, M.; Rouaud, O.; Durier, J. Stroke, 39, 7, 2008, pàg. 1945–51. DOI: 10.1161/STROKEAHA.107.510933. PMID: 18436869 [Consulta: free].
- ↑ Sacco, S.; Marini, C.; Totaro, R.; Russo, T.; Cerone, D. Neurology, 66, 9, 2006, pàg. 1335–8. DOI: 10.1212/01.wnl.0000210457.89798.0e. PMID: 16682663.
- ↑ Mok, Vincent C.; Wong, Adrian; Lam, Wynnie W.; Baum, Lawrence W.; Ng, Ho Keung Clinical Neurology and Neurosurgery, 110, 7, 2008, pàg. 649–56. DOI: 10.1016/j.clineuro.2008.03.013. PMID: 18456396.
