Sistema immunitari
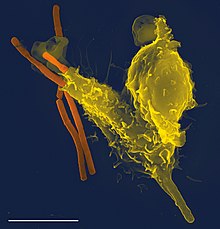
El sistema immunitari és el conjunt d'estructures i processos biològics que tenen els organismes per protegir-se contra les malalties. Detecta una gran varietat d'agents nocius, que van des dels virus fins als cucs paràsits, tot distingint-los dels teixits sans de l'organisme. En moltes espècies, se subdivideix en sistema immunitari innat i sistema immunitari adaptatiu, que compleixen les seves funcions mitjançant la immunitat humoral i la immunitat cel·lular. En els éssers humans, la barrera hematoencefàlica, la barrera hematocefalorraquídia i altres barreres cerebrals separen el sistema immunitari perifèric del sistema neuroimmunitari, que protegeix el cervell.
De la mateixa manera que els patògens evolucionen constantment i no deixen de desenvolupar noves adaptacions per evadir el sistema immunitari, els mecanismes de defensa també han evolucionat per reconèixer i neutralitzar millor els patògens. Fins i tot els organismes unicel·lulars senzills, com ara els bacteris, tenen un sistema immunitari rudimentari consistent en un conjunt d'enzims que els protegeixen contra els bacteriòfags. Altres mecanismes immunitaris bàsics evolucionaren en els eucariotes primitius i encara es troben en els seus descendents moderns, incloent-hi les plantes i els invertebrats. Aquests mecanismes inclouen la fagocitosi, pèptids antimicrobians coneguts com a defensines i el sistema del complement. Els vertebrats mandibulats, entre els quals es troben els éssers humans, tenen sistemes defensius encara més avançats,[1] incloent-hi la capacitat d'adaptar-se amb el pas del temps per reconèixer patògens específics amb més eficàcia. La immunitat adaptativa o adquirida genera una memòria immunitària a partir de la seva resposta inicial a un patogen determinat que permet oferir una resposta més potent la propera vegada que el sistema immunitari es trobi amb el mateix patogen. La vacunació es fonamenta en aquest procés.
Els trastorns del sistema immunitari poden causar malalties autoimmunitàries, malalties inflamatòries i càncer. La immunodeficiència, un estat en el qual el sistema immunitari no funciona de manera eficaç, pot desembocar en infeccions recurrents i potencialment mortals. El seu origen pot raure en una malaltia genètica, com ara la immunodeficiència combinada greu, una malaltia adquirida, com ara la sida, o l'ús de medicaments immunosupressors. L'autoimmunitat és el fenomen pel qual un sistema immunitari hiperactiu ataca teixits normals com si fossin organismes aliens. La tiroïditis de Hashimoto, l'artritis reumatoide, la diabetis mellitus de tipus 1 i el lupus eritematós sistèmic són algunes de les malalties autoimmunitàries més freqüents. La immunologia és la branca de la ciència que estudia el sistema immunitari en el seu conjunt.
Línies de defensa immunològiques
[modifica]El sistema immunitari protegeix els organismes de les infeccions amb diverses línies de defensa d'especificitat creixent. Les més simples són les barreres físiques, que eviten que patògens com ara bacteris i virus entrin en l'organisme. Si un patogen penetra aquestes barreres, el sistema immunitari innat ofereix una resposta immediata, però no específica. El sistema immunitari innat existeix en totes les plantes i animals.[2] Tanmateix, si els patògens eviten amb èxit la resposta innata, els vertebrats tenen una tercera capa de protecció, el sistema immunitari adaptatiu, que és activat per la resposta innata. En aquest cas, el sistema immunitari adapta la seva resposta durant una infecció per millorar el seu reconeixement del patogen. Aquesta resposta millorada és posteriorment retinguda després de l'eliminació del patogen, en forma de memòria immunitària, i permet al sistema immunitari adaptatiu llançar atacs més ràpids i potents cada cop que aquest patogen és retrobat.[3]
| Sistema immunitari innat | Sistema immunitari adaptatiu |
|---|---|
| La resposta no és específica | Resposta específica als patògens i antígens |
| L'exposició comporta una resposta màxima immediata | Interval entre exposició i resposta màxima |
| Components cel·lular i humoral | Components cel·lular i humoral |
| Cap memòria immunitària | L'exposició forma una memòria immunitària |
| Existeix en gairebé tots els organismes | Existeix només en els vertebrats mandibulats |
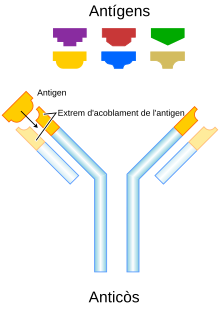
Tant la immunitat innata com l'adaptativa depenen de la capacitat del sistema immunitari per distingir entre les molècules pròpies i les alienes. En immunologia, les cèl·lules pròpies són els components del cos d'un organisme que poden ser distingits de les substàncies externes pel sistema immunitari.[4] En canvi, les molècules alienes són les que són reconegudes com a molècules externes. Un tipus de molècules alienes reben el nom d'antígens (de «generadors d'anticossos»), i se les defineix com a les molècules que s'uneixen a receptors immunitaris específics i provoquen una resposta immunitària.[5]
Barreres de superfície
[modifica]
Diverses barreres protegeixen els organismes de les infeccions, incloent-hi barreres mecàniques, químiques i biològiques. La cutícula ceruminosa de moltes fulles, l'exoesquelet dels insectes, les closques i membranes dels ous postos a l'exterior, i la pell són exemples de les barreres mecàniques que formen la primera línia defensiva contra les infeccions.[5] Tanmateix, com que els organismes no poden aïllar-se completament del seu medi, altres sistemes participen en la protecció de les obertures corporals, com ara els pulmons, intestins i l'aparell genitourinari. Als pulmons, la tos i els esternuts expulsen mecànicament els patògens i altres irritants de les vies respiratòries. L'acció netejadora de les llàgrimes i l'orina també expulsa patògens mecànicament, mentre que les mucositats secretades pels aparells respiratori i gastrointestinal serveixen per atrapar i enganxar els microorganismes.[6]
Les barreres químiques també protegeixen de les infeccions. La pell i l'aparell digestiu secreten pèptids antimicrobians, com ara les β-defensines.[7] Enzims com ara els lisozims i les fosfolipases A2 en la saliva, llàgrimes i la llet materna també són antibacterians.[8][9] Les secrecions vaginals serveixen de barrera química després de la menarquia, quan esdevenen lleugerament àcides, mentre que el semen conté defensines i zinc per matar patògens.[10][11] A l'estómac, els àcids gàstrics i les proteases actuen com a potents defenses químiques davant dels patògens ingerits.
Dins els aparells genitourinari i gastrointestinal, la microbiota comensal serveix de barrera biològica, competint amb bacteris patògens per l'aliment i per l'espai i, en alguns casos, canviant les condicions del seu medi, com ara el pH o la quantitat de ferro disponible.[12] Això redueix la probabilitat que els patògens arribin a assolir un nombre suficient per causar malalties. Tanmateix, com que la majoria d'antibiòtics ataquen els bacteris de manera no específica i no afecten els fongs, l'ús d'antibiòtics per via oral pot provocar un creixement excessiu de fongs i causar malalties com ara la candidosi vulvovaginal (una infecció per llevats).[13] Hi ha proves solvents que la reintroducció de microbiota probiòtica, com ara cultius purs de lactobacils que normalment es troben als iogurts no pasteuritzats, contribueix a restaurar un equilibri saludable de les poblacions microbianes en les infeccions intestinals en la mainada, i també hi ha dades preliminars encoratjadores en estudis sobre gastroenteritis bacteriana, malalties inflamatòries intestinals, infeccions urinàries i infeccions postquirúrgiques.[14][15][16]
Immunitat innata
[modifica]Els microorganismes o toxines que aconsegueixin entrar en un organisme es trobaran amb les cèl·lules i els mecanismes del sistema immunitari innat. La resposta innata sol desencadenar-se quan els microbis són identificats per receptors de reconeixement de patrons, que reconeixen components que estan presents en amples grups de microorganismes,[17] o quan les cèl·lules danyades, lesionades o estressades envien senyals d'alarma, molts dels quals (però no tots) són reconeguts pels mateixos receptors que reconeixen els patògens.[18] Les defenses immunitàries innates són inespecífiques, cosa que vol dir que responen als patògens d'una manera genèrica.[5] Aquest sistema no confereix una immunitat permanent contra un patogen. El sistema immunitari innat és el sistema dominant de defensa en la majoria d'organismes.[2]
Barreres humorals i químiques
[modifica]Inflamació
[modifica]La inflamació és una de les primeres respostes del sistema immunitari davant una infecció.[19] Els símptomes de la inflamació són una vermellor i una tumefacció, que són causades per l'augment del flux sanguini vers un teixit. La inflamació és produïda pels eicosanoides i les citocines, que són alliberats per cèl·lules lesionades o infectades. Els eicosanoides inclouen les prostaglandines que produeixen febre i la vasodilatació dels vasos sanguinis relacionats amb la inflamació, i leucotriens que atrauen certs glòbuls blancs (leucòcits).[20][21] Les citocines més habituals inclouen les interleucines, encarregades de la comunicació entre els glòbuls blancs; les quimiocines, que promouen la quimiotaxi i els interferons, que tenen efectes antivírics, com ara el tancament de la biosíntesi de proteïnes a la cèl·lula hoste.[22] També es poden alliberar factors de creixement i factors citotòxics. Aquestes citocines i altres substàncies químiques recluten cèl·lules immunitàries al punt d'infecció i promouen la curació de tots els teixits danyats un cop els patògens han estat eliminats.[23]
Sistema del complement
[modifica]El sistema del complement és una cascada bioquímica que ataca la superfície de les cèl·lules alienes. Conté més de vint proteïnes diferents i deu el nom a la seva capacitat de complementar l'eliminació de patògens per part dels anticossos. El complement és el component humoral principal de la resposta immunitària innata.[24][25] Moltes espècies tenen sistemes del complement, incloent-hi organismes no mamífers com ara les plantes, els peixos i alguns invertebrats.[26]
En els humans, aquesta resposta és activada per la unió del complement a anticossos que s'han ancorat a aquests microbis, o la unió de proteïnes del complement a carbohidrats de la superfície dels microbis. Aquest senyal desencadena una ràpida acció letal.[27] La velocitat de la resposta és el resultat d'una amplificació del senyal que té lloc després de l'activació proteolítica seqüencial de les molècules del complement, que també són proteases. Un cop les proteïnes del complement s'han unit inicialment al microbi, engeguen la seva activitat de proteases, cosa que al seu torn activa altres proteases del complement, i així una vegada i una altra. Això produeix una cascada catalítica que amplifica el senyal inicial per mitjà d'una retroalimentació positiva controlada.[28] La cascada resulta en la producció de pèptids que atrauen les cèl·lules immunitàries, incrementen la permeabilitat vascular i opsonitzen (recobreixen) la superfície d'un patogen, marcant-lo per ser destruït. Aquest recobriment del complement també pot matar cèl·lules directament per mitjà de la disrupció de la seva membrana plasmàtica.[24]
Barreres cel·lulars
[modifica]
Els leucòcits (glòbuls blancs) actuen com a organismes unicel·lulars independents, i són el segon braç del sistema immunitari adaptatiu.[5] Els leucòcits innats inclouen els fagòcits (macròfags, neutròfils i cèl·lules dendrítiques), mastòcits, eosinòfils, basòfils i cèl·lules NK. Aquestes cèl·lules identifiquen i eliminen els patògens, o bé atacant els patògens més grans per contacte directe, o bé absorbint i posteriorment eliminant els microorganismes.[26] Les cèl·lules innates també són mediadores importants en l'activació del sistema immunitari adaptatiu.[3]
La fagocitosi és una part important de la immunitar innata cel·lular duta a terme per cèl·lules anomenades fagòcits, que absorbeixen, o es mengen, patògens i partícules. Generalment, els fagòcits patrullen el cos a la recerca de patògens, però poden ser cridats a punts específics per les citocines.[5] Un cop un patogen ha estat absorbit per un fagòcit, queda atrapat en una vesícula intracel·lular anomenada fagosoma, que posteriorment es fusiona amb una altra vesícula anomenada lisosoma per formar un fagolisosoma. El patogen és mort per l'activitat d'enzims digestius o després d'un esclat oxidatiu que allibera radicals lliures dins el fagolisosoma.[29][30] La fagocitosi evolucionà com a mitjà d'adquirir nutrients, però aquest paper s'estengué en els fagòcits per incloure l'absorció de patògens com a mecanisme de defensa.[31] La fagocitosi representa probablement la forma més antiga de defensa, car s'han identificat fagòcits tant en animals vertebrats com en invertebrats.[32]
Els neutròfils i els macròfags són fagòcits que viatgen pel cos a la recerca de patògens invasors.[33] Els neutròfils es troben normalment dins la sang i són el tipus més abundant de fagòcit, representant normalment entre el 50% i el 60% del total de leucòcits circulants.[34] Durant la fase aguda de la inflamació, especialment com a resultat d'una infecció bacteriana, els neutròfils migren vers el punt d'inflamació en un procés anomenat quimiotaxi, i generalment són les primeres cèl·lules a arribar al punt d'infecció. Els macròfags són cèl·lules versàtils que resideixen dins de teixits i produeixen una gran varietat de substàncies incloent-hi enzims, proteïnes del complement i factor reguladors com ara la interleucina 1.[35] Els macròfags també fan la funció de carronyaires, eliminant les cèl·lules desgastades i altres residus del cos, i com a cèl·lules presentadores d'antígens que activen el sistema immunitari adaptatiu.[3]
Les cèl·lules dendrítiques són fagòcits situats en teixits que estan en contacte amb el medi extern; per tant, es troben principalment a la pell, el nas, els pulmons, l'estómac i els intestins.[36] Deuen el nom a la seva semblança amb les dendrites neuronals, car ambdues tenen projeccions semblants a espines però les cèl·lules dendrítiques no tenen cap mena de relació amb el sistema nerviós. Les cèl·lules dendrítiques fan la funció d'enllaç entre els teixits corporals i els sistemes immunitaris innat i adaptatiu, car presenten antígens als limfòcits T, un dels tipus de cèl·lula clau del sistema immunitari adaptatiu.[36]
Els mastòcits es troben als teixits conjuntius i les mucoses, i regulen la resposta inflamatòria.[37] Sovint estan associats a les al·lèrgies i les anafilaxis.[34] Els basòfils i eosinòfils estan relacionats amb els neutròfils. Secreten mediadors químics que estan implicats en la defensa contra els paràsits i tenen un paper en les reaccions al·lèrgiques, com ara l'asma.[38] Les cèl·lules NK (natural killer) són leucòcits que ataquen i destrueixen cèl·lules tumorals o cèl·lules infectades per virus.[39]
Immunitat adaptativa
[modifica]El sistema immunitari adaptatiu evolucionà en els primers vertebrats i permet una resposta immunitària més forta, així com la memòria immunitària, en què cada patogen és «recordat» per un antigen distintiu.[40] La resposta immunitària adaptativa és específica per cada antigen i requereix el reconeixement d'antígens aliens específics durant un procés anomenat presentació d'antigen. L'especificitat de l'antigen permet generar respostes a mesura per cada patogen o cèl·lula infectada per un patogen específic. La capacitat d'oferir aquestes respostes a mesura és conservada al cos per les cèl·lules de memòria. Si un patogen infecta el mateix cos més d'una vegada, es fan servir aquestes cèl·lules de memòria específiques per eliminar-lo ràpidament.
Limfòcits
[modifica]Les cèl·lules del sistema immunitari adaptatiu són uns tipus especials de leucòcits, anomenats limfòcits. Els limfòcits B i els limfòcits T són els tipus principals de limfòcits i deriven de cèl·lules pluripotents hematopoètiques de la medul·la òssia.[26] Els limfòcits B estan implicats en la resposta immunitària humoral, mentre que els limfòcits T estan implicats en la resposta immunitària cel·lular.
Tant els limfòcits B com els limfòcits T porten molècules receptores que reconeixen dianes específiques. Les cèl·lules T només reconeixen una diana aliena, com ara un patogen, després que els antígens (petits fragments del patogen) hagin estat processats i presentats en combinació amb un receptor propi anomenat molècula de complex d'histocompatibilitat principal (MHC). Hi ha dos subtipus principals de limfòcits T: els limfòcits T citotòxics i els limfòcits T col·laboradors. Els limfòcits T citotòxics només reconeixen antígens acoblats a molècules d'MHC de classe I, mentre que els limfòcits T col·laboradors només reconeixen antígens acoblats a molècules d'MHC de classe II. Aquests dos mecanismes de presentació d'antigen reflecteixen els rols diferents dels dos tipus de limfòcit T. Un tercer tipus, menys important, són els limfòcits T γδ, que reconeixen antígens intactes que no estan acoblats a cap receptor d'MHC.[41]
En canvi el receptor específic a cada antigen dels limfòcits B és una molècula d'anticòs a la superfície del limfòcit B, i reconeix patògens sencers sense necessitat de processament antigènic. Cada llinatge de limfòcits B expressa un anticòs diferent, de manera que el conjunt complet de receptors antigènics dels limfòcits B representen tots els anticossos que el cos pot manufacturar.[26]
Limfòcits T citotòxics
[modifica]Els limfòcits T citotòxics són un subgrup de limfòcits T que maten les cèl·lules que han estat infectades per virus (o altres patògens) o que estan danyades o disfuncionals.[42] Com en el cas dels limfòcits B, cada tipus de limfòcit T reconeix un antigen diferent. Els limfòcits T citotòxics són activats quan el seu receptor dels limfòcits T s'uneix a aquest antigen específic en un complex amb el receptor d'MHC de classe I d'una altra cèl·lula. El reconeixement d'aquest complex MHC-antigen és facilitat per un coreceptor del limfòcit T, anomenat CD8. Aleshores, el limfòcit T viatja pel cos a la recerca de cèl·lules en què els receptors d'MHC de classe I portin aquest antigen. Quan un limfòcit T activat entra en contacte amb una cèl·lula d'aquestes, allibera citotoxines, com ara la perforina, que formen porus a la membrana plasmàtica de la cèl·lula, permetent que hi entrin ions, aigua i toxines. L'entrada d'una altra toxina anomenada granulisina (una proteasa) indueix la cèl·lula diana a entrar en apoptosi.[43] L'eliminació per part dels limfòcits T de cèl·lules pròpies és especialment important a l'hora d'evitar la replicació dels virus. L'activació dels limfòcits T està altament controlada i generalment requereix un senyal d'activació MHC-antigen molt fort, o senyals d'activació addicionals subministrats per limfòcits T col·laboradors (vegeu més avall).[43]
Limfòcits T col·laboradors
[modifica]
Els limfòcits T col·laboradors regulen tant la resposta immunitària innata com l'adaptativa, i contribueixen a determinar quin tipus de resposta immunitària oferirà el cos davant un patogen particular.[44][45] Aquests limfòcits no tenen cap mena d'activitat citotòxica i no maten les cèl·lules infectades ni eliminen patògens directament. En canvi, controlen la resposta immunitària dirigint altres cèl·lules perquè duguin a terme aquestes tasques.
Els limfòcits T col·laboradors expressen receptors dels limfòcits T que reconeixen antígens units a molècules d'MHC de classe II. El complex MHC-antigen també és reconegut pel coreceptor CD4 del limfòcit T col·laborador, que recluta molècules de dins del limfòcit T (com ara l'Lkc) que són responsables de l'activació del limfòcit T. Els limfòcits T col·laboradors tenen una associació més feble amb el complex MHC-antigen que la dels limfòcits T citotòxics, cosa que vol dir que molts receptors (uns 200-300) del limfòcit T col·laborador han de quedar units a un MHC-antigen per tal d'activar el limfòcit, mentre que els limfòcits T citotòxics poden ser activats per l'acoblament d'una única molècula d'MHC-antigen. L'activació dels col·laboradors també requereix una unió de durada superior amb una cèl·lula presentadora d'antigen.[46] L'activació d'un limfòcit T col·laborador en repòs fa que alliberi citocines que influencien l'activitat de molts tipus de cèl·lules. Els senyals de citocines produïts pels limfòcits T col·laboradors milloren la funció microbicida dels macròfags i l'activitat dels limfòcits T citotòxics.[5] A més, l'activació dels limfòcits T col·laboradors provoca un augment de les molècules que s'expressen a la superfície del limfòcit T, com ara el lligand CD40 (anomenat també CD154), que envien senyals estimulants addicionals requerits generalment per activar els limfòcits B, productors d'anticossos.[47]
Limfòcits T γδ
[modifica]Els limfòcits T γδ tenen un receptor dels limfòcits T (TCR) alternatiu diferent del dels limfòcits T CD4+ i CD8+ (αβ), i comparteixen les característiques dels limfòcits T col·laboradors, limfòcits T citotòxics i cèl·lules NK. Les condicions que produeixen respostes dels limfòcits T γδ no estan completament compreses. Com altres subconjunts de limfòcits T «no convencionals» amb TCRs invariants, com ara els limfòcits T NK CD1d-restringides, els limfòcits T γδ se situen al límit entre la immunitat innata i l'adaptativa.[48] D'una banda, els limfòcits T γδ són un component de l'adaptativa, car rearrangen gens dels TCR per augmentar la diversitat de receptors i també poden desenvolupar un fenotip de memòria. D'altra banda, els diversos subconjunts també formen part del sistema immunitari innat, car els receptors TCR o NK restringits poden ser utilitzats com a receptors de reconeixement de patrons. Per exemple, grans quàntitats de limfòcits T Vγ9/Vδ2 T humans responen en poques hores a molècules comunes produïdes per microbis, i limfòcits T Vδ1+ altament restringits de l'epiteli responen a les cèl·lules epitelials estressades.[49]
Limfòcits B i anticossos
[modifica]Un limfòcit B identifica patògens quan els anticossos de la seva superfície s'uneixen a un antigen aliè específic.[50] Aquest complex antigen/anticòs és recuperat pel limfòcit B i processat en pèptids per mitjà de la proteòlisi. Aleshores, el limfòcit B presenta aquests pèptids antigènics a les seves molècules superficials d'MHC de classe II. Aquesta combinació d'MHC i antigen atrau un limfòcit T col·laborador corresponent, que allibera limfocines i activa el limfòcit B.[51] Quan el limfòcit B activat comença a dividir-se, la seva descendència (plasmòcits) secreten milions de còpies de l'anticòs que reconeix aquest antigen. Aquests antígens circulen dins el plasma sanguini i la limfa, s'uneix a patògens que expressin l'antigen i els marca per destrucció per activació del complement, o per absorció i destrucció per fagòcits. Els anticossos també poden neutralitzar directament les amenaces, unint-se a les toxines bacterianes o interferint amb els receptors que utilitzen els virus i els bacteris per infectar cèl·lules.[52]
Sistema immunitari adaptatiu alternatiu
[modifica]Tot i que les molècules clàssiques del sistema immunitari adaptatiu (ex. anticossos i receptors dels limfòcits T) només existeixen en els vertebrats mandibulats, s'ha observat una molècula distinta derivada dels limfòcits en vertebrats no mandibulats primitius, com ara les llamprees i els mixinoïdeus. Aquests animals tenen un ample conjunt de molècules conegudes com a receptors variables dels limfòcits (VLRs) que, com els receptors d'antígens dels vertebrats mandibulats, només són produïts per un nombre reduït (un o dos) de gens). Es creu que aquestes molècules s'uneixen a antígens patògens de manera similar als anticossos, i amb el mateix grau d'especificitat.[53]
Memòria immunitària
[modifica]Quan els limfòcits B i els limfòcits T són activats i comencen a proliferar, algunes de les seves descendents esdevindran cèl·lules de memòria longeves. Durant la vida de l'animal, aquestes cèl·lules de memòria recordaran cada patogen que s'hagi trobat l'organisme i poden llançar una resposta contundent si el patogen és detectat de nou. És una memòria adaptativa perquè es conserva durant tota la vida d'un individu com una adaptació a la infecció per aquest patogen i prepara el sistema immunitari per amenaces futures. La memòria immunitària pot existir en forma de memòria passiva a llarg termini o memòria activa a llarg termini.
Memòria passiva
[modifica]Els infants nounats no han tingut cap exposició anterior als microbis i són especialment vulnerables a les infeccions. La mare els ofereix diverses capes de protecció passiva. Durant la gestació, un tipus especial d'anticòs anomenat IgG és transportat de la mare al fill directament a través de la placenta, de manera que els bebès tenen nivells alts d'anticossos fins i tot en néixer, amb la mateixa varietat d'especificitats antigèniques que la seva mare.[54] La llet materna també conté anticossos que són transferits a l'intestí de l'infant i protegeixen el nounat d'infeccions bacterianes fins que sigui capaç de sintetitzar els seus propis anticossos.[55] Això és una immunitat passiva perquè el fetus no fabrica cèl·lules de memòria ni anticossos – només les manlleva. Aquesta immunitat passiva sol ser a curt termini, amb una durada d'entre uns pocs dies i diversos mesos. En medicina també es pot transferir artificialment immunitat passiva d'un individu a un altre per mitjà d'un sèrum ric en anticossos.[56]

Memòria activa i immunització
[modifica]S'adquireix una memòria activa a llarg termini després d'una infecció per l'activació de limfòcits B i T. La immunitat activa també pot ser produïda artificialment per mitjà de la vacunació. El principi de la vacunació (anomenada també immunització) és introduir un antigen d'un patogen per tal d'estimular el sistema immunitari i desenvolupar una immunitat específica contra aquest patogen en concret, sense causar la malaltia corresponent.[5] Aquesta inducció deliberada d'una resposta immunitària funciona perquè aprofita l'especificitat natural del sistema immunitari, així com la seva induïbilitat. Sent les malalties infecciones una de les primeres causes de mort entre els humans, la vacunació representa la manipulació més eficient del sistema immunitari que ha desenvolupat la humanitat.[57][26]
La majoria de vacunes víriques estan basades en virus vius atenuats, mentre que moltes vacunes bacterianes estan basades en components no cel·lulars dels microorganismes, incloent-hi toxines inofensives.[5] Com que molts antígens derivats de vacunes no cel·lulars no indueixen una forta resposta adaptativa, la majoria de vacunes bacterianes porten adjuvants que activen les cèl·lules presentadores d'antigen del sistema immunitari innat i maximitzen la immunogenicitat.[58]
Trastorns de la immunitat humana
[modifica]El sistema immunitari és una estructura notablement eficient que conjuga especificitat, induïbilitat i adaptació. Tanmateix, a vegades falla la defensa, i aleshores es dona un de tres casos: immunodeficiència, autoimmunitat i hipersensibilitat.
Immunodeficiència
[modifica]La immunodeficiència té lloc quan un o més dels components del sistema immunitari queden inactius. La capacitat del sistema immunitari de respondre a patògens és reduïda tant en els infants com en els vells, i la resposta immunitària comença a entrar en declivi a partir d'aproximadament els cinquanta anys, a causa de la immunosenescència.[59][60] Als països desenvolupats, l'obesitat, l'alcoholisme i l'ús de drogues són causes habituales d'una funció immunitària pobra.[60] Tanmateix, la malnutrició és la causa més habitual d'immunodeficiència als països en desenvolupament.[60] S'associa una dieta mancada de suficients proteïnes amb deficiències en la immunitat cel·lular, l'activitat del complement, el funcionament dels fagòcits, les concentracions d'anticossos IgA i la producció de citocines. La deficiència de nutrients concrets com ara ferro, coure, zinc, seleni, vitamines A, C, E i B₆ i àcid fòlic (vitamina B₉) també redueix la resposta immunitària.[60] A més, la pèrdua del tim a una edat primerenca a causa d'una mutació genètica o l'extirpació quirúrgica resulta en una greu immunodeficiència i una gran vulnerabilitat a les infeccions.[61]
La immunodeficiència també pot ser heretada o adquirida.[5] La malaltia granulomatosa crònica, en què els fagòcits tenen una capacitat reduïda de destruir patògens, és un exemple d'immunodeficiència heretada o congènita. La sida i alguns tipus de càncer causen una immunodeficiència adquirida.[62][63]
Autoimmunitat
[modifica]Una resposta immunitària excessiva representa l'altre extrem de l'espectre de les disfuncions immunitàries, especialment els trastorns autoimmunitaris. El sistema immunitari no és capaç de distingir correctament entre allò que és propi i el que és aliè, i ataca parts del cos. En condicions normals, molts limfòcits T i anticossos reaccionen amb pèptids propis.[64] Una de les funcions de les cèl·lules especialitzades (situades al tim i la medul·la òssia) és presentar antígens propis, produïts arreu del cos, als limfòcits joves i eliminar els limfòcits que reconeixen antígens propis, evitant l'autoimmunitat.[50]
Hipersensibilitat
[modifica]La hipersensibilitat és una resposta immunitària que danya els teixits propis del cos. Es divideixen en quatre classes (tipus I-IV) segons els mecanismes implicats i el curs temporal de la reacció hipersensible. La hipersensibilitat de tipus I és una reacció immediata o anafilàctica, sovint associada amb les al·lèrgies. Els símptomes van de lleus molèsties fins a la mort. La hipersensibilitat de tipus I és mitjançada per IgE alliberada per les cèl·lules plasmàtiques, que desgranula els mastòcits i basòfils.[65] La hipersensibilitat de tipus II és quan els anticossos s'uneixen a antígens de les cèl·lules pròpies del pacient, marcant-les per destrucció. També rep el nom d'hipersensibilitat anticòs-dependent (o citotòxica), i és mitjançada pels anticossos IgG i IgM.[65] Els immunocomplexos (agrupacions d'antígens, proteïnes del complement i anticossos IgG i IgM) dipositats en diversos teixits desperten reaccions d'hipersensibilitat de tipus III.[65] La hipersensibilitat de tipus IV (també coneguda com a hipersensibilitat cel·lular o hipersensibilitat retardada sol trigar entre dos i tres dies a desenvolupar-se. Les reaccions de tipus IV estan implicades en moltes malalties autoimmunitàries i infeccioses, però també poden implicar dermatitis de contacte (Toxicodendron radicans). Aquestes reaccions estan mediades pels limfòcits T, els monòcits i els macròfags.[65]
Altres mecanismes
[modifica]És probable que un sistema immunitari adaptatiu amb múltiples components aparegués amb els primers vertebrats, car els invertebrats no generen limfòcits ni tenen una resposta humoral basada en anticossos.[66] Tanmateix, moltes espècies utilitzen mecanismes que semblen precursors d'aquests aspectes de la immunitat dels vertebrats. Fins i tot els éssers vius estructuralment més simples tenen un sistema immunitari; els bacteris utilitzen un mecanisme de defensa únic, anomenat sistema de restricció-modificació, per protegir-se de patògens vírics, anomenats bacteriòfags.[67] Els procariotes també tenen una immunitat adquirida, per mitjà d'un sistema que utilitza seqüències CRISPR per retenir fragments del genoma de bacteriòfags amb què han entrat en contacte en el passat, cosa que els permet aturar la replicació dels virus gràcies a una forma d'ARN d'interferència.[68][69]
Els receptors de reconeixement de patrons són unes proteïnes utilitzades per gairebé tots els organismes per identificar molècules associades amb patògens. Els pèptids antimicrobians anomenats defensines són un component conservat durant l'evolució de la resposta immunitària innata que es troba en tots els animals i plantes, i representen la forma principal de la immunitat sistèmica dels invertebrats.[66] El sistema del complement i els fagòcits també són utilitzats per la majoria d'organismes invertebrats. Les ribonucleases i la ruta de la interferència de l'ARN estan conservades en tots els eucariotes, i es creu que tenen un paper en la resposta immunitària als virus.[70]
A diferència dels animals, les plantes manquen de fagòcits, i la majoria de respostes immunitàries vegetals impliquen senyals químics que són enviats arreu de la planta.[71] Quan una part de la planta és infectada, la planta produeix una resposta hipersensible localitzada, per la qual les cèl·lules situades al punt d'infecció sofreixen una apoptosi ràpida per evitar que la malaltia s'estengui a altres parts de la planta. La resistència sistèmica adquirida (SAR) és un tipus de resposta defensiva utilitzada per les plantes que fa que la planta sencera esdevingui resistent a un patogen en concret.[71] Els mecanismes de silenciació de l'ARN són especialment importants en aquesta resposta sistèmica, car poden bloquejar la replicació dels virus.[72]
Immunologia dels tumors
[modifica]
Una altra funció important del sistema immunitari és identificar i eliminar tumors. Les «cèl·lules transformades» dels tumors expressen antígens que no es troben en cèl·lules normals. Pel sistema immunitari, aquests antígens semblen aliens, i la seva presència fa que les cèl·lules immunitàries ataquin les cèl·lules tumorals transformades. Els antígens expressats pels tumors tenen diversos orígens;[74] alguns deriven de virus oncògens com el papil·lomavirus humà, que causa càncer de cèrvix,[75] mentre que d'altres són les mateixes cèl·lules de l'organisme que existeixen a nivells baixos en cèl·lules normals però que assoleixen nivells alts en cèl·lules tumorals. N'és un exemple l'enzim anomenat tirosinasa, que, quan és expressat a nivells alts, transforma certes cèl·lules de la pell (com ara els melanòcits) en tumors anomenats melanomes.[76][77] Un tercer origen possible dels antígens tumorals són les proteïnes normalment importants per la regulació del creixement i la supervivència de les cèl·lules, que habitualment muten en molècules induïdores de càncer anomenades oncògenes.[74][78][79]
La resposta principal del sistema immunitari davant dels tumors és la destrucció de les cèl·lules anormals per mitjà de limfòcits T citotòxics, a vegades amb l'ajut de limfòcits T col·laboradors.[77][80] Els antígens tumorals són presentatsen molècules d'MHC de classe I de manera similar als antígens vírics. Això permet als limfòcits T citotòxics reconèixer la cèl·lula tumoral com a anormal.[81] Les cèl·lules NK també maten cèl·lules tumorals de manera similar, especialment si les cèl·lules tumorals tenen menys molècules d'MHC de classe I que de costum; això és un fenomen habitual en els tumors.[82] A vegades, es generen anticossos contra les cèl·lules tumorals, permetent-ne la destrucció per mitjà del sistema del complement.[78]
Clarament, alguns tumors evadeixen el sistema immunitari i esdevenen càncers.[83] Les cèl·lules tumorals tenen un nombre reduït de molècules d'MHC de classe I a la superfície, evitant així ser detectades pels limfòcits T citotòxics.[81] Algunes cèl·lus tumorals també alliberen productes que inhibeixen la resposta immunitària; per exemple, secretant la citocina TGF-β, que suprimeix l'activitat dels macròfags i limfòcits.[84] A més, es pot desenvolupar una tolerància immunitària contra els antígens tumorals, de manera que el sistema immunitari ja no ataca les cèl·lules tumorals.[83] Paradoxalment, els macròfags poden afavorir el creixement dels tumors[85] quan les cèl·lules tumorals secreten citocines que atreuen els macròfags, que generen citocines i factors de creixement que promouen el desenvolupament del tumor. A més, una combinació d'hipòxia al tumor i una citocina produïda pels macròfags indueix les cèl·lules tumorals a reduir la producció d'una proteïna que impedeix la metàstasi, contribuint a l'extensió de les cèl·lules canceroses.
Regulació fisiològica
[modifica]Les hormones poden actuar com a immunomoduladors, alterant la sensibilitat del sistema immunitari. Per exemple, les hormones sexuals femenines són coneguts immunoestimuladors tant del sistema immunitari adaptatiu[86] com de l'innat.[87] Algunes malalties autoimmunitàries com ara el lupus eritematós afecten més a les dones, i comencen sovint a la pubertat. En canvi, les hormones sexuals masculines com ara la testosterona semblen immunosupressores.[88] Altres hormones també semblen regular el sistema immunitari, notablement la prolactina, l'hormona del creixement i la vitamina D.[89][90] Es teoritza que un declivi progressiu en els nivells hormonals és en part responsable de la resposta immunitària debilitada dels individus vells.[91] En canvi, algunes hormones són regulades pel sistema immunitari, notablement l'activitat de les hormones tiroidals.[92]
El sistema immunitari és beneficiat pel son i el descans,[93] i es veu perjudicat per l'estrès.[94]
La dieta pot afectar el sistema immunitari; per exemple, els fruits frescos, les verdures i els aliments rics en certs àcids grassos poden promoure un sistema immunitari saludable.[95] En canvi, una malnutrició fetal pot provocar una deficiència permanent del sistema immunitari.[96] En la medicina tradicional, es creu que algunes herbes estimulen el sistema immunitari, com ara l'equinàcia, la regalèssia, el ginseng, l'astràgal, la sàlvia, l'all, el saüc, els bolets xiitake i pipa, l'hisop i la mel. Uns estudis han suggerit que aquestes herbes poden estimular el sistema immunitari,[97] tot i que el seu mode de funcionament és complex i difícil de determinar.
Manipulació en la medicina
[modifica]
La resposta immunitària pot ser manipulada per suprimir respostes no desitjades causades per l'autoimmunitat, al·lèrgia o rebuig de trasplantament, o per estimular respostes protectores contra patògens que pràcticament evadeixen el sistema immunitari. Els medicaments immunosupressors es fan servir per controlar trastorns autoimmunitaris o inflamacions quan es produeix un dany tissular excessiu, i per evitar el rebuig després d'un trasplantament d'òrgan.[26][98]
Els medicaments antiinflamatoris es fan servir sovint per controlar els efectes de la inflamació. Els glucocorticoides són els més potents d'aquests medicaments; tanmateix, poden tenir molts efectes secundaris no desitjats (com ara obesitat central, hiperglicèmia o osteoporosi) i s'ha de controlar estrictament el seu ús.[99] Per tant, se solen utilitzar dosis més baixes de medicaments antiinflamatoris en combinació amb medicaments immunosupressors o citotòxics, com ara el metotrexat o l'azatioprina. Els medicaments citotòxics inhibeixen la resposta immunitària matant cèl·lules en procés de divisió, com els limfòcits T activats. Tanmateix, aquesta mort és indiscriminada i també queden afectats altres cèl·lules constantment en divisió i els seus òrgans, cosa que produeix efectes secundaris tòxics.[98] Els medicaments immunosupressors com ara la ciclosporina eviten que els limfòcits T responguin correctament a senyals per mitjà de la inhibició de rutes de transducció de senyals.[100]
Els medicaments més grans (> 500 Da) poden provocar una resposta immunitària neutralitzadora, especialment si són presos repetidament o en grans dosis. Això limita l'eficiència dels medicaments basats en pèptids grans i proteïnes (que solen ser més grans de 6.000 Da). En alguns casos, el medicament en si no és immunogen, però pot ser coadministrat amb un compost immunogen, com a vegades és el cas amb el taxol. S'han desenvolupat mètodes computacionals per predir la immunogenicitat de pèptids i proteïnes, que són especialment útils per dissenyar anticossos terapèutics, determinar la virulència probable de mutacions en les partícules de l'embolcall víric, i la validació de tractaments farmacològics proposats basats en pèptids. Les primeres tècniques es basaven principalment en l'observació que els aminoàcids hidròfils estan més representats a les regions dels epítops que no pas els aminoàcids hidròfobs;[101] tanmateix, els desenvolupaments més recents es basen en tècniques d'aprenentatge automàtic utilitzant bases de dades dels epítops coneguts existents, generalment en proteïnes víriques ben estudiades, com a conjunt d'aprenentatge.[102] S'ha establert una base de dades accessible pel públic pel catalogament d'epítops de patògens que se sap que poden ser reconeguts pels limfòcits B.[103] El camp emergent dels estudis de la immunogenicitat basats en la bioinformàtica rep el nom d'immunoinformàtica.[104]
Manipulació pels patògens
[modifica]L'èxit de qualsevol patogen depèn de la seva capacitat d'evadir la resposta immunitària de l'hoste. Per tant els patògens han desenvolupat diversos mètodes que els permeten infectar un hoste amb èxit, evitant ser detectats o destruïts pel sistema immunitari.[105] Els bacteris sovint superen les barreres físiques secretant enzims que digereixen la barrera – per exemple, utilitzant un sistema de secreció de tipus II.[106] Alternativament, utilitzant un sistema de secreció de tipus III, poden inserir un tub buit dins la cèl·lula hoste, fornint una ruta directa perquè les proteïnes es moguin del patogen a l'hoste. Aquestes proteïnes són utilitzades per eliminar les defenses de l'hoste.[107]
Una estratègia d'evasió utilitzada per diversos patògens per evitar el sistema immunitari innat és ocultar-se dins les cèl·lules del seu hoste (també anomenat patogènesi intracel·lular). En aquest cas, el patogen roman durant gran part del seu cicle vital dins les cèl·lules hostes, on queda protegit del contacte directe amb les cèl·lules immunitàries, els anticossos i el complement. Alguns exemples de patògens intracel·lulars inclouen els virus, el bacteri intoxicador dels aliments Salmonella, i els paràsits eucariotes que causen la malària (Plasmodium falciparum) i la leishmaniosi (Leishmania spp.). Altres bacteris, com Mycobacterium tuberculosis, viuen dins d'una càpsula protectora que impedeix la lisi pel complement.[108] Molts patògens secreten compostos que redueixen o enganyen la resposta immunitària de l'hoste.[105] Alguns bacteris formen biofilms per protegir-se de les cèl·lules i proteïnes del sistema immunitari. Aquests biofilms es troben en moltes infeccions reeixides, com ara lex cròniques Pseudomonas aeruginosa i Burkholderia cenocepacia infeccions típiques de la fibrosi cística.[109] Altres bacteris generen proteïnes de superfície que s'uneixen als anticossos, fent-los inofensius; en són exemples Streptococcus (proteïna G), Staphylococcus aureus (proteïna A), i Peptostreptococcus magnus (proteïna L).[110]
Els mecanismes utilitzats per evitar el sistema immunitari adaptatiu són més complicats. L'enfocament més simple és canviar ràpidament els epítops no essencials (aminoàcids i/o sucres) de la superfície del patogen, mantenint ocults els epítops essencials. Això rep el nom de variació antigènica. Un exemple és el VIH, que muta ràpidament, de manera que les proteïnes del seu embolcall víric que són essencials per penetrar dins la cèl·lula diana de l'hoste canvien constantment. Aquest canvi constant d'antígens podrien explicar el fracàs de les vacunes contra aquest virus.[111] El paràsit Trypanosoma brucei utilitza una estratègia similar, canviant constantment un tipus de proteïna de superfície per un altre, permetent-li anar un pas per davant de la resposta d'anticossos.[112] Emmascarar els antígens amb molècules de l'hoste és una altra estratègia comuna per evitar la detecció pel sistema immunitari. En el VIH, l'embolcall que cobreix el virió es compon de la membrana exterior de la cèl·lula hoste; aquests virus "autoocults" fan que sigui difícil pel sistema immunitari identificar-los com a estructures alienes.[113]
Història de la immunologia
[modifica]La immunologia és la ciència que estudia l'estructura i el funcionament del sistema immunitari. Es basa en la medicina i en estudis antics de les causes de la immunitat a les malalties. La primera menció coneguda de la immunitat data de la plaga d'Atenes del 430 aC. Tucídides escrigué que la gent que s'havia recuperat d'un cop anterior de la malaltia podien cuidar els malalts sense contreure la malaltia una segona vegada.[114] Aquesta observació de la immunitat adquirida fou més endavant aprofitada per Louis Pasteur en el seu desenvolupament de la vacunació i la seva teoria microbiana de la malaltia.[115] La teoria de Pasteur s'oposava directament a les teories de la malaltia d'aquell temps, com ara la teoria miasmàtica. No fou fins a les proves del 1891 de Robert Koch, que li valgueren el Premi Nobel del 1905, que els microorganismes foren confirmats com a causa de les malalties infeccioses.[116] Els virus foren confirmats com a patògens dels humans el 1901, amb el descobriment del virus de la febre groga per part de Walter Reed.[117]
La immunologia feu grans avenços vers la fi del segle xix, gràcies a un desenvolupament ràpid de l'estudi de la immunitat humoral i la immunitat cel·lular.[118] Fou especialment important el treball de Paul Ehrlich, que proposà la teoria de la cadena lateral per explicar l'especificitat de la reacció antigen-anticòs; les seves contribucions a la comprensió de la immunitat humoral li foren reconegudes amb el guardó d'un Premi Nobel el 1908, que fou concedit també al fundador de la immunitat cel·lular Ilià Ilitx Métxnikov.[119]
Referències
[modifica]- ↑ Parker, 2017, «Basic Immunobiology» (G. A. Parker i T. L. Papenfuss).
- ↑ 2,0 2,1 Litman G, Cannon J, Dishaw L «Reconstructing immune phylogeny: new perspectives». Nat. Rev. Immunol., 5, 11, 2005, pàg. 866–79. DOI: 10.1038/nri1712. PMID: 16261174.
- ↑ 3,0 3,1 3,2 Mayer, Gene. «Immunology - Chapter One: Innate (non-specific) Immunity». Microbiology and Immunology On-Line Textbook. USC School of Medicine, 2006. [Consulta: 1r gener 2007].
- ↑ Smith A. D. (Ed). Oxford dictionary of biochemistry and molecular biology. (1997) Oxford University Press. ISBN 0-19-854768-4
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 5,7 5,8 Alberts, Bruce; Alexander Johnson, Julian Lewis, Martin Raff, Keith Roberts, and Peter Walters. Molecular Biology of the Cell; Fourth Edition. Nova York i Londres: Garland Science, 2002. ISBN 0-8153-3218-1.
- ↑ Boyton R, Openshaw P «Pulmonary defences to acute respiratory infection». Br Med Bull, 61, 2002, pàg. 1–12. DOI: 10.1093/bmb/61.1.1. PMID: 11997295.
- ↑ Agerberth B, Gudmundsson G «Host antimicrobial defence peptides in human disease». Curr Top Microbiol Immunol, 306, pàg. 67–90. DOI: 10.1007/3-540-29916-5_3. PMID: 16909918.
- ↑ Moreau J, Girgis D, Hume E, Dajcs J, Austin M, O'Callaghan R «Phospholipase A(2) in rabbit tears: a host defense against Staphylococcus aureus». Invest Ophthalmol Vis Sci, 42, 10, 2001, pàg. 2347–54. PMID: 11527949.
- ↑ Hankiewicz J, Swierczek E «Lysozyme in human body fluids». Clin Chim Acta, 57, 3, 1974, pàg. 205–9. DOI: 10.1016/0009-8981(74)90398-2. PMID: 4434640.
- ↑ Fair W, Couch J, Wehner N «Prostatic antibacterial factor. Identity and significance». Urology, 7, 2, 1976, pàg. 169–77. DOI: 10.1016/0090-4295(76)90305-8. PMID: 54972.
- ↑ Yenugu S, Hamil K, Birse C, Ruben S, French F, Hall S «Antibacterial properties of the sperm-binding proteins and peptides of human epididymis 2 (HE2) family; salt sensitivity, structural dependence and their interaction with outer and cytoplasmic membranes of Escherichia coli». Biochem J, 372, Pt 2, 2003, pàg. 473–83. Arxivat de l'original el 2019-09-16. DOI: 10.1042/BJ20030225. PMID: 12628001 [Consulta: 15 novembre 2008].
- ↑ Gorbach S «Lactic acid bacteria and human health». Ann Med, 22, 1, 1990, pàg. 37–41. DOI: 10.3109/07853899009147239. PMID: 2109988.
- ↑ Hill L, Embil J «Vaginitis: current microbiologic and clinical concepts». CMAJ, 134, 4, 1986, pàg. 321–31. PMID: 3510698.[Enllaç no actiu]
- ↑ Reid G, Bruce A «Urogenital infections in women: can probiotics help?». Postgrad Med J, 79, 934, 2003, pàg. 428–32. DOI: 10.1136/pmj.79.934.428. PMID: 12954951.
- ↑ Salminen S, Gueimonde M, Isolauri E «Probiotics that modify disease risk». J Nutr, 135, 5, 2005, pàg. 1294–8. PMID: 15867327.
- ↑ Reid G, Jass J, Sebulsky M, McCormick J «Potential uses of probiotics in clinical practice». Clin Microbiol Rev, 16, 4, 2003, pàg. 658–72. DOI: 10.1128/CMR.16.4.658-672.2003. PMID: 14557292.
- ↑ Medzhitov R «Recognition of microorganisms and activation of the immune response». Nature, 449, 7164, 2007, pàg. 819–26. DOI: 10.1038/nature06246. PMID: 17943118.
- ↑ Matzinger P «the danger model: a renewed sense of self». Science, 296, 5566, 2002, pàg. 301-5. DOI: 10.1126/science.1071059.
- ↑ Kawai T, Akira S «Innate immune recognition of viral infection». Nat Immunol, 7, 2, 2006, pàg. 131–7. DOI: 10.1038/ni1303. PMID: 16424890.
- ↑ Miller, SB «Prostaglandins in Health and Disease: An Overview». Seminars in Arthritis and Rheumatism, 36, 1, 2006, pàg. 37–49. DOI: 10.1016/j.semarthrit.2006.03.005. PMID: 16887467.
- ↑ Ogawa Y, Calhoun WJ. «The role of leukotrienes in airway inflammation». J Allergy Clin Immunol., 118, 4, 2006, pàg. 789–98. DOI: 10.1016/j.jaci.2006.08.009. PMID: 17030228.
- ↑ Le Y, Zhou Y, Iribarren P, Wang J «Chemokines and chemokine receptors: their manifold roles in homeostasis and disease» (PDF). Cell Mol Immunol, 1, 2, 2004, pàg. 95–104. PMID: 16212895.
- ↑ Martin P, Leibovich S «Inflammatory cells during wound repair: the good, the bad and the ugly». Trends Cell Biol, 15, 11, 2005, pàg. 599–607. DOI: 10.1016/j.tcb.2005.09.002. PMID: 16202600.
- ↑ 24,0 24,1 Rus H, Cudrici C, Niculescu F «The role of the complement system in innate immunity». Immunol Res, 33, 2, 2005, pàg. 103–12. DOI: 10.1385/IR:33:2:103. PMID: 16234578.
- ↑ Mayer, Gene. «Immunology - Chapter Two: Complement». Microbiology and Immunology On-Line Textbook. USC School of Medicine, 2006. [Consulta: 1r gener 2007].
- ↑ 26,0 26,1 26,2 26,3 26,4 26,5 Janeway CA, Jr. et al.. Immunobiology.. 6a ed.. Garland Science, 2005. ISBN 0-443-07310-4.
- ↑ Liszewski M, Farries T, Lublin D, Rooney I, Atkinson J «Control of the complement system». Adv Immunol, 61, 1996, pàg. 201–83. DOI: 10.1016/S0065-2776(08)60868-8. PMID: 8834497.
- ↑ Sim R, Tsiftsoglou S «Proteases of the complement system» (PDF). Biochem Soc Trans, 32, Pt 1, 2004, pàg. 21–7. DOI: 10.1042/BST0320021. PMID: 14748705.
- ↑ Ryter A «Relationship between ultrastructure and specific functions of macrophages». Comp Immunol Microbiol Infect Dis, 8, 2, 1985, pàg. 119–33. DOI: 10.1016/0147-9571(85)90039-6. PMID: 3910340.
- ↑ Langermans J, Hazenbos W, van Furth R «Antimicrobial functions of mononuclear phagocytes». J Immunol Methods, 174, 1–2, 1994, pàg. 185–94. DOI: 10.1016/0022-1759(94)90021-3. PMID: 8083520.
- ↑ May R, Machesky L «Phagocytosis and the actin cytoskeleton». J Cell Sci, 114, Pt 6, 2001, pàg. 1061–77. PMID: 11228151.
- ↑ Salzet M, Tasiemski A, Cooper E «Innate immunity in lophotrochozoans: the annelids». Curr Pharm Des, 12, 24, 2006, pàg. 3043–50. DOI: 10.2174/138161206777947551. PMID: 16918433.
- ↑ Zen K, Parkos C «Leukocyte-epithelial interactions». Curr Opin Cell Biol, 15, 5, 2003, pàg. 557–64. DOI: 10.1016/S0955-0674(03)00103-0. PMID: 14519390.
- ↑ 34,0 34,1 Stvrtinová, Viera; Ján Jakubovský and Ivan Hulín. Inflammation and Fever from Pathophysiology: Principles of Disease. Computing Centre, Slovak Academy of Sciences: Academic Electronic Press, 1995 [Consulta: 1r gener 2007].
- ↑ Bowers, William. «Immunology -Chapter Thirteen: Immunoregulation». Microbiology and Immunology On-Line Textbook. USC School of Medicine, 2006. [Consulta: 4 novembre 2007].
- ↑ 36,0 36,1 Guermonprez P, Valladeau J, Zitvogel L, Théry C, Amigorena S «Antigen presentation and T cell stimulation by dendritic cells». Annu Rev Immunol, 20, 2002, pàg. 621–67. DOI: 10.1146/annurev.immunol.20.100301.064828. PMID: 11861614.
- ↑ Krishnaswamy G, Ajitawi O, Chi D «The human mast cell: an overview». Methods Mol Biol, 315, pàg. 13–34. PMID: 16110146.
- ↑ Kariyawasam H, Robinson D «The eosinophil: the cell and its weapons, the cytokines, its locations». Semin Respir Crit Care Med, 27, 2, 2006, pàg. 117–27. DOI: 10.1055/s-2006-939514. PMID: 16612762.
- ↑ Middleton D, Curran M, Maxwell L «Natural killer cells and their receptors». Transpl Immunol, 10, 2–3, 2002, pàg. 147–64. DOI: 10.1016/S0966-3274(02)00062-X. PMID: 12216946.
- ↑ Pancer Z, Cooper M «The evolution of adaptive immunity». Annu. Rev. Immunol., 24, 2006, pàg. 497–518. DOI: 10.1146/annurev.immunol.24.021605.090542. PMID: 16551257.
- ↑ Holtmeier W, Kabelitz D «gammadelta T cells link innate and adaptive immune responses». Chem. Immunol. Allergy, 86, pàg. 151–83. PMID: 15976493.
- ↑ Harty J, Tvinnereim A, White D «CD8+ T cell effector mechanisms in resistance to infection». Annu. Rev. Immunol., 18, 2000, pàg. 275–308. DOI: 10.1146/annurev.immunol.18.1.275. PMID: 10837060.
- ↑ 43,0 43,1 Radoja S, Frey A, Vukmanovic S «T-cell receptor signaling events triggering granule exocytosis». Crit. Rev. Immunol., 26, 3, 2006, pàg. 265–90. PMID: 16928189.
- ↑ Abbas A, Murphy K, Sher A «Functional diversity of helper T lymphocytes». Nature, 383, 6603, 1996, pàg. 787–93. DOI: 10.1038/383787a0. PMID: 8893001.
- ↑ McHeyzer-Williams L, Malherbe L, McHeyzer-Williams M «Helper T cell-regulated B cell immunity». Curr Top Microbiol Immunol, 311, 2006, pàg. 59–83. DOI: 10.1007/3-540-32636-7_3. PMID: 17048705.
- ↑ Kovacs B, Maus M, Riley J, Derimanov G, Koretzky G, June C, Finkel T «Human CD8+ T cells do not require the polarization of lipid rafts for activation and proliferation». Proc Natl Acad Sci U S a, 99, 23, 2002, pàg. 15006–11. DOI: 10.1073/pnas.232058599. PMID: 12419850.
- ↑ Grewal I, Flavell R «CD40 and CD154 in cell-mediated immunity». Annu Rev Immunol, 16, 1998, pàg. 111–35. DOI: 10.1146/annurev.immunol.16.1.111. PMID: 9597126.
- ↑ Girardi M «Immunosurveillance and immunoregulation by γδ T cells». J Invest Dermatol, 126, 1, 2006, pàg. 25–31. DOI: 10.1038/sj.jid.5700003. PMID: 16417214.
- ↑ Holtmeier W, Kabelitz D «γδ T cells link innate and adaptive immune responses». Chem Immunol Allergy, 86, 2005, pàg. 151–183. DOI: 10.1159/000086659. PMID: 15976493.
- ↑ 50,0 50,1 Sproul T, Cheng P, Dykstra M, Pierce S «A role for MHC class II antigen processing in B cell development». Int Rev Immunol, 19, 2–3, 2000, pàg. 139–55. DOI: 10.3109/08830180009088502. PMID: 10763706.
- ↑ Kehry M, Hodgkin P «B-cell activation by helper T-cell membranes». Crit Rev Immunol, 14, 3–4, 1994, pàg. 221–38. PMID: 7538767.
- ↑ Bowers, William. «Immunology - Chapter nine: Cells involved in immune responses». Microbiology and Immunology On-Line Textbook. USC School of Medicine, 2006. [Consulta: 4 gener 2007].
- ↑ M.N. Alder, I.B. Rogozin, L.M. Iyer, G.V. Glazko, M.D. Cooper, Z. Pancer «Diversity and Function of Adaptive Immune Receptors in a Jawless Vertebrate». Science, 310, 5756, 2005, pàg. 1970–1973. DOI: 10.1126/science.1119420. PMID: 16373579.
- ↑ Saji F, Samejima Y, Kamiura S, Koyama M «Dynamics of immunoglobulins at the feto-maternal interface» (PDF). Rev Reprod, 4, 2, 1999, pàg. 81–9. Arxivat de l'original el 2008-06-24. DOI: 10.1530/ror.0.0040081. PMID: 10357095 [Consulta: 29 novembre 2008].
- ↑ Van de Perre P «Transfer of antibody via mother's milk». Vaccine, 21, 24, 2003, pàg. 3374–6. DOI: 10.1016/S0264-410X(03)00336-0. PMID: 12850343.
- ↑ Keller, Margaret A. and E. Richard Stiehm «Passive Immunity in Prevention and Treatment of Infectious Diseases». Clinical Microbiology Reviews, 13, 4, 2000, pàg. 602–614. Arxivat de l'original el 2020-04-08. DOI: 10.1128/CMR.13.4.602-614.2000. PMID: 11023960 [Consulta: 29 novembre 2008]. Arxivat 2020-04-08 a Wayback Machine.
- ↑ Death and DALY estimates for 2002 by cause for WHO Member States. Organització Mundial de la Salut. Consultat l'01-01-2007.
- ↑ Singh M, O'Hagan D «Advances in vaccine adjuvants». Nat Biotechnol, 17, 11, 1999, pàg. 1075–81. DOI: 10.1038/15058. PMID: 10545912.
- ↑ Aw D, Silva A, Palmer D «Immunosenescence: emerging challenges for an ageing population». Immunology, 120, 4, 2007, pàg. 435–446. DOI: 10.1111/j.1365-2567.2007.02555.x. PMID: 17313487.
- ↑ 60,0 60,1 60,2 60,3 Chandra, RK «Nutrition and the immune system: an introduction». American Journal of Clinical Nutrition, Vol 66, 1997, pàg. 460S–463S. PMID: 9250133. Free full-text pdf available
- ↑ Miller JF «The discovery of thymus function and of thymus-derived lymphocytes». Immunol. Rev., 185, 2002, pàg. 7–14. Arxivat de l'original el 2018-12-15. PMID: 12190917 [Consulta: 29 novembre 2008]. Arxivat 2018-12-15 a Wayback Machine.
- ↑ Joos L, Tamm M «Breakdown of pulmonary host defense in the immunocompromised host: cancer chemotherapy». Proc Am Thorac Soc, 2, 5, 2005, pàg. 445–8. DOI: 10.1513/pats.200508-097JS. PMID: 16322598.
- ↑ Copeland K, Heeney J «T helper cell activation and human retroviral pathogenesis». Microbiol Rev, 60, 4, 1996, pàg. 722–42. PMID: 8987361.[Enllaç no actiu]
- ↑ Miller J «Self-nonself discrimination and tolerance in T and B lymphocytes». Immunol Res, 12, 2, 1993, pàg. 115–30. DOI: 10.1007/BF02918299. PMID: 8254222.
- ↑ 65,0 65,1 65,2 65,3 Ghaffar, Abdul. «Immunology - Chapter Seventeen: Hypersensitivity Reactions». Microbiology and Immunology On-Line Textbook. USC School of Medicine, 2006. [Consulta: 1r gener 2007].
- ↑ 66,0 66,1 Beck, Gregory; Gail S. Habicht «Immunity and the Invertebrates» (
 PDF). Scientific American, Novembre 1996, pàg. 60–66 [Consulta: 1r gener 2007].
PDF). Scientific American, Novembre 1996, pàg. 60–66 [Consulta: 1r gener 2007].
- ↑ Bickle T, Krüger D «Biology of DNA restriction». Microbiol Rev, 57, 2, 1993, pàg. 434–50. PMID: 8336674.[Enllaç no actiu]
- ↑ Barrangou R, Fremaux C, Deveau H, et al. «CRISPR provides acquired resistance against viruses in prokaryotes». Science (journal), 315, 5819, Març 2007, pàg. 1709–12. DOI: 10.1126/science.1138140. PMID: 17379808.
- ↑ Brouns SJ, Jore MM, Lundgren M, et al. «Small CRISPR RNAs guide antiviral defense in prokaryotes». Science (journal), 321, 5891, Agost 2008, pàg. 960–4. DOI: 10.1126/science.1159689. PMID: 18703739.
- ↑ Stram Y, Kuzntzova L. «Inhibition of viruses by RNA interference». Virus Genes, 32, 3, 2006, pàg. 299–306. DOI: 10.1007/s11262-005-6914-0. PMID: 16732482.
- ↑ 71,0 71,1 Schneider, David. «Innate Immunity - Lecture 4: Plant immune responses». Stanford University Department of Microbiology and Immunology, Primavera 2005. Arxivat de l'original el 2011-11-03. [Consulta: 1r gener 2007].
- ↑ Baulcombe D «RNA silencing in plants». Nature, 431, 7006, 2004, pàg. 356–63. DOI: 10.1038/nature02874. PMID: 15372043.
- ↑ Morgan R et al. «Cancer regression in patients after transfer of genetically engineered lymphocytes». Science, 314, 2006, pàg. 126–129. DOI: 10.1126/science.1129003. PMID: 16946036.
- ↑ 74,0 74,1 Andersen MH, Schrama D, Thor Straten P, Becker JC «Cytotoxic T cells». J Invest Dermatol, 126, 1, 2006, pàg. 32–41. DOI: 10.1038/sj.jid.5700001. PMID: 16417215.
- ↑ Boon T, van der Bruggen P «Human tumor antigens recognized by T lymphocytes». J Exp Med, 183, 1996, pàg. 725–29. DOI: 10.1084/jem.183.3.725. PMID: 8642276.
- ↑ Castelli C, Rivoltini L, Andreola G, Carrabba M, Renkvist N, Parmiani G «T cell recognition of melanoma-associated antigens». J Cell Physiol, 182, 2000, pàg. 323–31. DOI: 10.1002/(SICI)1097-4652(200003)182:3<323::AID-JCP2>3.0.CO;2-#. PMID: 10653598.
- ↑ 77,0 77,1 Romero P, Cerottini JC, Speiser DE «The human T cell response to melanoma antigens». Adv Immunol., 92, 2006, pàg. 187–224. DOI: 10.1016/S0065-2776(06)92005-7. PMID: 17145305.
- ↑ 78,0 78,1 Guevara-Patino JA, Turk MJ, Wolchok JD, Houghton AN «Immunity to cancer through immune recognition of altered self: studies with melanoma». Adv Cancer Res., 90, 2003, pàg. 157–77. DOI: 10.1016/S0065-230X(03)90005-4. PMID: 14710950.
- ↑ Renkvist N, Castelli C, Robbins PF, Parmiani G «A listing of human tumor antigens recognized by T cells». Cancer Immunol Immunother, 50, 2001, pàg. 3–15. DOI: 10.1007/s002620000169. PMID: 11315507.
- ↑ Gerloni M, Zanetti M. «CD4 T cells in tumor immunity». . Springer Semin Immunopathol, 27, 1, 2005, pàg. 37–48. DOI: 10.1007/s00281-004-0193-z. PMID: 15965712.
- ↑ 81,0 81,1 Seliger B, Ritz U, Ferrone S «Molecular mechanisms of HLA class I antigen abnormalities following viral infection and transformation». Int J Cancer, 118, 1, 2006, pàg. 129–38. DOI: 10.1002/ijc.21312. PMID: 16003759.
- ↑ Hayakawa Y, Smyth MJ. «Innate immune recognition and suppression of tumors». Adv Cancer Res, 95, 2006, pàg. 293–322. DOI: 10.1016/S0065-230X(06)95008-8. PMID: 16860661.
- ↑ 83,0 83,1 Seliger B «Strategies of tumor immune evasion». BioDrugs, 19, 6, 2005, pàg. 347–54. DOI: 10.2165/00063030-200519060-00002. PMID: 16392887.
- ↑ Frumento G, Piazza T, Di Carlo E, Ferrini S «Targeting tumor-related immunosuppression for cancer immunotherapy». Endocr Metab Immune Disord Drug Targets, 6, 3, 2006, pàg. 233–7. DOI: 10.2174/187153006778250019. PMID: 17017974.
- ↑ Stix, Gary «A Malignant Flame» (PDF). Scientific American, Juliol 2007, pàg. 60–67. Arxivat de l'original el 2011-07-16 [Consulta: 1r gener 2007]. Arxivat 2011-07-16 a Wayback Machine.
- ↑ Wira, CR; Crane-Godreau M, Grant K. «Endocrine regulation of the mucosal immune system in the female reproductive tract». A: In: Ogra PL, Mestecky J, Lamm ME, Strober W, McGhee JR, Bienenstock J (editors). Mucosal Immunology. San Francisco: Elsevier, 2004. ISBN 0124915434.
- ↑ Lang, TJ «Estrogen as an immunomodulator». Clin Immunol, 113, 2004, pàg. 224–230. DOI: 10.1016/j.clim.2004.05.011. PMID: 15507385.
Moriyama, A; Shimoya K, Ogata I et al. «Secretory leukocyte protease inhibitor (SLPI) concentrations in cervical mucus of women with normal menstrual cycle». Molecular Human Reproduction, 5, 1999, pàg. 656–661. DOI: 10.1093/molehr/5.7.656. PMID: 10381821.
Cutolo, M; Sulli A, Capellino S, Villaggio B, Montagna P, Seriolo B, Straub RH «Sex hormones influence on the immune system: basic and clinical aspects in autoimmunity». Lupus, 13, 2004, pàg. 635–638. DOI: 10.1191/0961203304lu1094oa. PMID: 15485092.
King, AE; Critchley HOD, Kelly RW «Presence of secretory leukocyte protease inhibitor in human endometrium and first trimester decidua suggests an antibacterial role». Molecular Human Reproduction, 6, 2000, pàg. 191–196. DOI: 10.1093/molehr/6.2.191. PMID: 10655462. - ↑ Fimmel; Zouboulis CC «Influence of physiological androgen levels on wound healing and immune status in men». Aging Male, 8, 2005, pàg. 166–174. DOI: 10.1080/13685530500233847. PMID: 16390741.
- ↑ Dorshkind, K; Horseman ND «The Roles of Prolactin, Growth Hormone, Insulin-Like Growth Factor-I, and Thyroid Hormones in Lymphocyte Development and Function: Insights from Genetic Models of Hormones and Hormone Receptor Deficiency». Endocrine Reviews, 21, 2000, pàg. 292–312. Arxivat de l'original el 2010-07-31. DOI: 10.1210/er.21.3.292. PMID: 10857555 [Consulta: 21 desembre 2008].
- ↑ Nagpal, Sunil; Songqing Naand and Radhakrishnan Rathnachalam «Noncalcemic Actions of Vitamin D Receptor Ligands». Endocrine Reviews, 26, 5, 2005, pàg. 662–687. Arxivat de l'original el 2009-02-19. DOI: 10.1210/er.2004-0002. PMID: 15798098 [Consulta: 21 desembre 2008].
- ↑ Hertoghe, T «The "multiple hormone deficiency" theory of aging: Is human senescence caused mainly by multiple hormone deficiencies?». Annals of the New York Academy of Science, 1051, 2005, pàg. 448–465. DOI: 10.1196/annals.1322.035. PMID: 16399912.
- ↑ Klein, JR «The immune system as a regulator of thyroid hormone activity». Exp Biol Med, 231, 2006, pàg. 229–236. PMID: 16514168.
- ↑ Lange, T; Perras B, Fehm HL, Born J «Sleep Enhances the Human Antibody response to Hepatitis A Vaccination». Psychosomatic Medicine, 65, 2003, pàg. 831–835. DOI: 10.1097/01.PSY.0000091382.61178.F1. PMID: 14508028.
- ↑ Khansari, DN; Murgo AJ, Faith RE «Effects of stress on the immune system». Immunology Today, 11, 1990, pàg. 170–175. DOI: 10.1016/0167-5699(90)90069-L. PMID: 2186751.
- ↑ Pond, CM «Adipose tissue and the immune system». Prostaglandins, Leukotrienes, and Essential Fatty Acids, 73, 2005, pàg. 17–30. DOI: 10.1016/j.plefa.2005.04.005. PMID: 15946832.
- ↑ Langley-Evans, SC; Carrington LJ «Diet and the developing immune system». Lupus, 15, 2006, pàg. 746–752. DOI: 10.1177/0961203306070001. PMID: 17153845.
- ↑ Spelman, K; Burns J, Nichols D, Winters N, Ottersberg S, Tenborg M «Modulation of cytokine expression by traditional medicines: a review of herbal immunomodulators». Alternative Medicine reviews, 11, 2006, pàg. 128–150. PMID: 16813462.
Brush, J; Mendenhall E, Guggenheim A, Chan T, Connelly E, Soumyanth A, Buresh R, Barrett R, Zwickey H «The effect of Echinacea purpurea, Astragalus membranaceus and Glycyrrhiza glabra on CD69 expression and immune cell activation in humans». Phytotherapy Research, 20, 2006, pàg. 687–695. DOI: 10.1002/ptr.1938. PMID: 16807880. - ↑ 98,0 98,1 Taylor A, Watson C, Bradley J «Immunosuppressive agents in solid organ transplantation: Mechanisms of action and therapeutic efficacy». Crit Rev Oncol Hematol, 56, 1, 2005, pàg. 23–46. DOI: 10.1016/j.critrevonc.2005.03.012. PMID: 16039869.
- ↑ Barnes P «Corticosteroids: the drugs to beat». Eur J Pharmacol, 533, 1–3, 2006, pàg. 2–14. DOI: 10.1016/j.ejphar.2005.12.052. PMID: 16436275.
- ↑ Masri M «The mosaic of immunosuppressive drugs». Mol Immunol, 39, 17–18, 2003, pàg. 1073–7. DOI: 10.1016/S0161-5890(03)00075-0. PMID: 12835079.
- ↑ Welling GW, Wiejer WJ, van der Zee R, Welling-Werster S. «Prediction of sequential antigenic regions in proteins». J Mol Recognit, 88, 2, 1985, pàg. 215–8. PMID: 2411595.
- ↑ Sollner J, Mayer B. «Machine learning approaches for prediction of linear B-cell epitopes on proteins». Journal of Molecular Recognition, 19, 3, 2006, pàg. 200–8. DOI: 10.1002/jmr.771. PMID: 16598694.
- ↑ Saha S, Bhasin M, Raghava GP. «Bcipep: a database of B-cell epitopes». BMC Bioinformatics, 6, 1, 2005, pàg. 79. DOI: 10.1186/1471-2105-6-79. PMID: 15921533.
- ↑ Flower DR, Doytchinova IA. «Immunoinformatics and the prediction of immunogenicity». Appl. Bioinformatics, 1, 4, 2002, pàg. 167–76. PMID: 15130835.
- ↑ 105,0 105,1 Finlay B, McFadden G «Anti-immunology: evasion of the host immune system by bacterial and viral pathogens». Cell, 124, 4, 2006, pàg. 767–82. DOI: 10.1016/j.cell.2006.01.034. PMID: 16497587.
- ↑ Cianciotto NP. «Type II secretion: a protein secretion system for all seasons». Trends Microbiol., 13, 12, 2005, pàg. 581–8. DOI: 10.1016/j.tim.2005.09.005. PMID: 16216510.
- ↑ Winstanley C, Hart CA «Type III secretion systems and pathogenicity islands». J Med Microbiol., 50, 2, 2001, pàg. 116–26. PMID: 11211218.
- ↑ Finlay B, Falkow S «Common themes in microbial pathogenicity revisited» (PDF). Microbiol Mol Biol Rev, 61, 2, 1997, pàg. 136–69. PMID: 9184008.
- ↑ Kobayashi H «Airway biofilms: implications for pathogenesis and therapy of respiratory tract infections». Treat Respir Med, 4, 4, 2005, pàg. 241–53. DOI: 10.2165/00151829-200504040-00003. PMID: 16086598.
- ↑ Housden N, Harrison S, Roberts S, Beckingham J, Graille M, Stura E, Gore M «Immunoglobulin-binding domains: Protein L from Peptostreptococcus magnus» (PDF). Biochem Soc Trans, 31, Pt 3, 2003, pàg. 716–8. DOI: 10.1042/BST0310716. PMID: 12773190.
- ↑ Burton, Dennis R.; Robyn L. Stanfield and Ian A. Wilson «Antibody vs. HIV in a clash of evolutionary titans». Proc Natl Acad Sci U S A., 102, 42, 2005, pàg. 14943–8. DOI: 10.1073/pnas.0505126102. PMID: 16219699.
- ↑ Taylor JE, Rudenko G «Switching trypanosome coats: what's in the wardrobe?». Trends Genet., 22, 11, novembre 2006, pàg. 614–20. DOI: 10.1016/j.tig.2006.08.003. PMID: 16908087.
- ↑ Cantin R, Methot S, Tremblay MJ. «Plunder and stowaways: incorporation of cellular proteins by enveloped viruses». J Virol., 79, 11, 2005, pàg. 6577–87. DOI: 10.1128/JVI.79.11.6577-6587.2005. PMID: 15890896.
- ↑ Retief F, Cilliers L «The epidemic of Athens, 430-426 BC». S Afr Med J, 88, 1, 1998, pàg. 50–3. PMID: 9539938.
- ↑ Plotkin S «Vaccines: past, present and future». Nat Med, 11, 4 Suppl, 2005, pàg. S5–11. DOI: 10.1038/nm1209. PMID: 15812490.
- ↑ El Premi Nobel de Fisiologia o Medicina 1905 Nobelprize.org Consultat el 8 de gener del 2007.
- ↑ Major Walter Reed, Medical Corps, U.S. Army Arxivat 2007-10-23 a Wayback Machine. Walter Reed Army Medical Center. Consultat el 8 de gener del 2007.
- ↑ Metchnikoff, Ilià Métxnikov; Translated by F.G. Binnie.. Immunity in Infective Diseases (Full Text Version: Google Books). Cambridge University Press, 1905. ISBN 1-146-29601-0 (per la reedició del 2010).
- ↑ El Premi Nobel de Fisiologia o Medicina 1905 Nobelprize.org Consultat el 8 de gener del 2007.
Bibliografia
[modifica]- Parker, G. A. Immunopathology in Toxicology and Drug Development (en anglès). Volum 1: Immunobiology, Investigative Techniques, and Special Studies. Humana Press, 2017. ISBN 9783319473772.
Enllaços externs
[modifica]- Llibre de text en línia de microbiologia i immunologia, de la Facultat de Medicina de la Universitat de Carolina del Sud (anglès)
