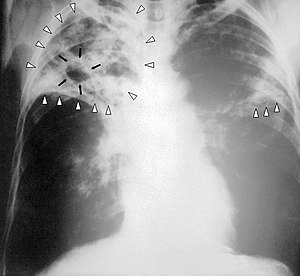
Tuberculosi
La tuberculosi (TBC) és una malaltia infecciosa causada generalment pel bacteri Mycobacterium tuberculosis (MTB). Sol afectar els pulmons, encara que també pot tocar la resta del cos.[1] Altres micobacteris, com M. bovis, M. africanum, M. canetti i M. microti també causen tuberculosi, però són espècies més rares.
Els símptomes clàssics de la tuberculosi són una tos crònica, amb esput sanguinolent, febre, suors nocturnes i pèrdua de pes. La infecció d'altres òrgans causa una àmplia varietat de símptomes. El diagnòstic es basa en la radiologia (habitualment radiografies toràciques), una prova de la tuberculina cutània i anàlisis de sang, així com una examinació al microscopi i un cultiu microbiològic dels líquids corporals. El tractament de la tuberculosi és complicat i requereix llargs tractaments amb diversos antibiòtics. Els contactes, si és necessari, també són analitzats i tractats. La resistència als antibiòtics és un problema creixent en la tuberculosi àmpliament resistent als fàrmacs (definida per l'OMS com una TBC resistent a rifampicina i isoniazida, a alguna quinolona i a algun dels medicaments de segona línia injectables d'ús comú: amikacina, capreomicina o kanamicina).[2] La prevenció es basa en programes garbell i vacunació, generalment amb la vacuna Bacillus Calmette-Guérin (BCG).
La tuberculosi s'encomana per via aèria, quan les persones infectades tussen, esternuden o escupen. Un terç de la població actual del món està infectada amb M. tuberculosis, i cada segon és infectada una nova persona.[3] Tanmateix, en la majoria d'aquests casos la malaltia no es desenvoluparà completament; les infeccions asimptomàtiques i latents són les més habituals. Aproximadament una de cada deu infeccions latents progressarà finalment a la malaltia activa, que, si no és tractada, mata més de la meitat de les víctimes. El 2004, les estadístiques de mortalitat i morbiditat incloïen 14,6 milions de casos actius crònics, 8,9 milions de casos nous, i 1,6 milions de morts, majoritàriament en països en desenvolupament.[3] A més, un nombre creixent de persones del món desenvolupat estan contraient la tuberculosi, car el seu sistema immunitari es veu compromès per medicaments immunosupressors, abús de drogues o la sida.
La distribució de la tuberculosi no és uniforme arreu del món; aproximadament el 80% de la població de molts països asiàtics i africans donen positiu en les proves de la tuberculina, mentre que només 5-10% de la població dels Estats Units dona positiu.[4] L'any 2014 es detectaren 1.147 casos de tuberculosi a Catalunya, cosa que en aquell temps significava una incidència de 15,1 casos per cada 100.000 habitants.[5] El mateix any, n'hi hagué 133 a les Balears,[6] i 424 al País Valencià.[7]
Altres noms
[modifica]En el passat, la tuberculosi havia rebut el nom de «consumpció», car semblava consumir la gent des de dins, amb una tos sanguinolenta, febre, pal·lidesa i un llarg afebliment inexorable. Altres noms incloïen «tisi» (del grec fthissis, 'consumpció') o «tisi pulmonar»; «escròfula» (en adults), quan afecta el sistema limfàtic i provoca la tumefacció de les glàndules cervicals; «tabes mesentèrica», tuberculosi de l'abdomen, i «lupus vulgaris», tuberculosi de la pell; «malaltia afeblidora»; «pesta blanca», car les víctimes es tornen molt pàl·lides; «mal del rei», car es creia que el tacte d'un rei podia curar l'escròfula; i «malaltia de Pott», o «gibbus» de la columna vertebral i les articulacions.[8][9] La tuberculosi miliar (avui en dia coneguda habitualment com a «TB disseminada») es produeix quan la infecció envaeix el sistema circulatori, causant lesions que tenen l'aparença de llavors de mill a les radiografies.[8][10] La TBC també és denominada «malaltia de Koch», en honor del científic Robert Koch.[11]
Altres noms que se n'ha arribat a dir però que son menys comuns que els termes «consumpció» i «tisi» son: etiquesa, hectiquesa,[12] fímia, granúlia i mala seguida.[13]
Símptomes
[modifica]
Quan la malaltia esdevé activa, el 75% dels casos són de TBC pulmonar. Els símptomes inclouen mal al pit, tos sanguinolenta, i una tos productiva i perllongada que dura més de tres setmanes. Els símptomes sistèmics inclouen febre, esgarrifances, suors nocturnes, pèrdua d'apetit, pèrdua de pes, pal·lidesa, i sovint una tendència a cansar-se molt fàcilment (fatiga).[3]

En el 25% restant de casos actius, la infecció es mou dels pulmons, causant altres tipus de TB, denominats col·lectivament tuberculosi extrapulmonar.[14] Això es dona més sovint en persones immunosuprimides i infants joves. Els llocs d'infecció extrapulmonar inclouen la pleura en la pleuritis tuberculosa, el sistema nerviós central en la meningitis, i el sistema limfàtic en l'escròfula del coll, el sistema genitourinari en la tuberculosi urogenital, i els ossos i les articulacions en la malaltia de Pott de la columna vertebral. Una forma especialment greu és la TBC disseminada, coneguda també com a «tuberculosi miliar». Tot i que la TBC extrapulmonar no és contagiosa, pot coexistir amb la TBC pulmonar, que sí que ho és.[15]
Espècies bacterianes
[modifica]
La causa principal de TB, Mycobacterium tuberculosis, és un eubacteri aeròbic que es divideix cada 16-20 hores, un ritme extremament lent en comparació amb altres bacteris, que se solen dividir en menys d'una hora[16] (per exemple, un dels bacteris que creixen més ràpidament és una soca d'E. coli que es pot dividir aproximadament cada vint minuts). Com que MTB té una paret cel·lular però manca de membrana exterior fosfolipídica, és classificat com a bacteri grampositiu. Tanmateix, si s'efectua una tinció Gram, MTB es taca molt lleugerament com a grampositiu o no reté la tinció a causa de l'alt contingut en lípids i àcid micòlic de la paret cel·lular.[17] MTB és un petit bacil amb forma de barra que pot resistir a desinfectants poc potents i sobreviure en un estat sec durant setmanes. A la natura, el bacteri només pot créixer dins les cèl·lules d'un organisme hoste, però M. tuberculosis pot ser cultivat in vitro.[18]
Utilitzant tincions histològiques sobre mostres d'esput de flegma, els científics poden identificar MTB sota un microscopi normal. Com que MTB reté certes tincions després de ser tractat amb una solució àcida, se'l classifica com a bacteri acidoresistent (AFB).[4][17] La tècnica de tinció acidoresistent més comuna, la tinció de Ziehl-Neelsen, tenyeix els AFBs d'un vermell brillant que destaca clarament contra un rerefons blau. Altres formes de visualitzar els AFBs inclouen la tinció auramina-rodamina i la microscòpia de fluorescència.
El complex M. tuberculosis inclou tres altres micobacteris que causen TB: M. bovis, M. africanum i M. microti. M. africanum no està estès, però en parts d'Àfrica és una causa important de tuberculosi.[19][20] M. bovis era antigament una causa habitual de tuberculosi, però la introducció de la llet pasteuritzada pràcticament l'ha eliminat com a problema de salut pública als països desenvolupats.[4][21] M. microti es dona majoritàriament en persones immunodeficients, tot i que és possible que la prevalença d'aquest patogen hagi estat subestimada.[22]
Altres micobacteris patògens coneguts inclouen M. leprae, M. avium i M. kansasii. Els dos últims formen part del grup dels micobacteris no tuberculosos (NTM). Els micobacteris no tuberculosos no causen ni TB ni lepra, però sí que causen malalties pulmonars que s'assemblen a la TBC.[23]

Evolució
[modifica]La tuberculosi ha coevolucionat amb els humans durant milers d'anys, i potser tant com diversos milions d'anys,[24] però les restes humanes més antigues en què s'han trobat signes de tuberculosi tenen 9.000 anys.[25] Durant aquesta evolució, M. tuberculosis ha perdut nombroses regions codificants i no codificants del seu genoma, unes pèrdues que poden ser utilitzades per distingir entre soques del bacteri. La implicació és que les soques de M. tuberculosis difereixen geogràficament, de manera que les seves diferències genètiques poden ser utilitzades per determinar l'origen i el moviment de cada soca.[26]
Transmissió
[modifica]La TBC pulmonar es pot transmetre amb la tos, esternuts, en parlar o escopir, expulsant gotetes d'aerosol d'entre 0.5 i 5 µm de diàmetre. Un sol esternut pot alliberar fins a 40.000 gotetes.[27] Cadascuna d'aquestes gotetes pot transmetre la malaltia, car la dosi infecciosa de la tuberculosi és molt baixa i la inhalació d'un sol bacteri ja pot causar una nova infecció.[28]
La gent que té un contacte prolongat, freqüent o intens, amb una persona malalta de tuberculosi corre un risc especialment gran de quedar infectada, amb una taxa d'infecció estimada del 22%. Una persona amb tuberculosi activa, però no tractada, pot infectar entre deu i quinze altres persones cada any.[3] Altres persones que corren risc inclouen la gent que viu en zones on la TBC és comuna, la gent que s'injecta drogues amb xeringues no higienitzades, els habitants i empleats de llocs multitudinaris d'alt risc, poblacions amb un sistema sanitari deficient o pobres, poblacions racials o de minories ètniques d'alt risc, infants exposats a adults de categories d'alt risc, pacients immunocompromesos per trastorns com el VIH/sida, els que prenen medicaments immunosupressors, i treballadors del sistema sanitari que atenen aquests pacients d'alt risc.[29]
Només els malalts amb TB activa (no latent) poden encomanar la tuberculosi.[4] La probabilitat de transmissió d'una persona a una altra depèn de la quantitat de gotetes infeccioses expulsades pel portador, l'eficiència de la ventilació, la durada de l'exposició, i la virulència de la soca de M. tuberculosis.[15] Així doncs, es pot trencar la cadena de transmissió aïllant els pacients que pateixen la forma activa de la malaltia i començant una teràpia antituberculosa eficient. Després de dues setmanes de tractament, els pacients de TBC activa no resistent solen deixar de ser contagiosos. Si algú és infectat, caldrà un mínim de 21 dies, o entre tres i quatre setmanes, perquè la persona novament infectada pugui transmetre la malaltia als altres.[30] La TBC també es pot transmetre quan es menja carn infectada amb TBC. Mycobacterium bovis causa TBC en el bestiar boví (vegeu els detalls més avall).
Patogènesi
[modifica]
Aproximadament el 90% de les persones infectades amb Mycobacterium tuberculosis tenen una infecció latent asimptomàtica (a vegades denominada LTBI), amb només una possibilitat del 10% que en algun moment de la vida la infecció latent progressi a TBC activa.[4] Tanmateix, sense tractament, la taxa de mortalitat en els casos de TBC activa és superior al 50%.[31]
La infecció per TB comença quan els micobacteris arriben als alvèols pulmonars, on envaeixen els endosomes dels macròfags alveolars i s'hi repliquen a l'interior.[4][32] El lloc principal d'infecció als pulmons rep el nom de focus de Ghon, i generalment està situat a la part superior del lòbul inferior, o la part inferior del lòbul superior.[4] Els bacteris són recollits per les cèl·lules dendrítiques, que no en permeten la replicació, tot i que aquestes cèl·lules poden transportar els bacils als ganglis limfàtics locals (mediastínics). El patogen també s'estén per la sang a altres teixits i òrgans, on es poden desenvolupar lesions tuberculoses secundàries en altres parts del pulmó (particularment l'àpex dels lòbuls superiors), els ganglis limfàtics perifèrics, els ronyons, el cervell i els ossos.[4][33] Totes les parts del cos poden ser afectades per la malaltia, tot i que rarament afecta el cor, els músculs esquelètics, el pàncrees i la tiroide.[34]
La tuberculosi és classificada com una malaltia inflamatòria granulomatosa. Els macròfags, els limfòcits T, els limfòcits B i els fibroblasts són algunes de les cèl·lules que s'agreguen per formar un granuloma, amb els limfòcits envoltant els macròfags infectats. El granuloma no només serveix per evitar que es disseminin els micobacteris, sinó també forneix un medi local per la comunicació de les cèl·lules del sistema immunitari. Dins del granuloma, els limfòcits T (CD4+) secreten citocines com ara l'interferó gamma, que activa els macròfags perquè destrueixin els bacteris amb què estan infectats.[35] Els limfòcits T (CD8+) també poden matar cèl·lules infectades directament.[32]
Cal remarcar que els bacteris no sempre són eliminats dins el granuloma, sinó que poden esdevenir dorments, resultant en una infecció latent.[4] Una altra característica dels granulomes de la tuberculosi humana és el desenvolupament de mort cel·lular, anomenada també necrosi, al centre dels tubercles. A l'ull nu, això té la textura de formatge blanc tou, i se l'ha denominat necrosi caseosa.[36]
Si els bacteris de TBC aconsegueixen entrar al flux sanguini des d'una àrea de teixit danyat, es poden estendre pel cos i generar molts focus d'infecció, tots amb l'aparença de minúsculs tubercles blancs als teixits. Aquesta forma greu de tuberculosi és més comuna en els infants i la gent gran i rep el nom de tuberculosi miliar. Els pacients amb aquesta forma de TBC disseminada tenen una taxa de mortalitat d'aproximadament el 20%, fins i tot amb tractament intensiu.[37]
En molts pacients, la infecció creix i minva. La destrucció de teixits i la necrosi són compensades per la curació i la fibrosi.[36] El teixit afectat és substituït per cicatrius i les cavitats emplenades amb material necròtic blanc caseós. Durant la malaltia activa, algunes d'aquestes cavitats s'uneixen amb les vies respiratòries (bronquis) i el material pot ser expulsat per la tos. Conté bacteris vivents, de manera que pot transmetre la infecció. El tractament amb antibiòtics adients mata els bacteris i permet que el cos es curi. Un cop curades, les àrees afectades són finalment substituïdes per teixit cicatritzat.[36]
Diagnòstic
[modifica]
La tuberculosi és diagnosticada definitivament identificant l'organisme causant (Mycobacterium tuberculosis) en una mostra clínica (per exemple, esput o pus). Quan això no és possible, se'n pot fer un diagnòstic probable utilitzant imatgeria (rajos X o escanejades) i/o una prova de la tuberculina.
El problema principal amb el diagnòstic de la tuberculosi és la dificultat de cultivar aquest organisme de creixement lent al laboratori (pot trigar entre un i tres mesos per un cultiu de sang o esput). Una avaluació mèdica completa de la TBC ha d'incloure l'historial mèdic, una examinació física, una radiografia toràcica, frotis, cultius microbiològics i la prova de la tuberculina.
La interpretació de la prova de la tuberculina depèn dels factors de risc d'infecció de la persona i del progrés a la TB, com ara exposició a altres casos de TBC o immunosupressió.[15] Actualment, una infecció latent es diagnostica en una persona no immunitzada per mitjà d'una prova de la tuberculina, que causa una resposta hipersensible retardada a un extracte fet de M. tuberculosis.[4] Les persones immunitzades a la TBC o amb una infecció anterior ja resolta presenten una hipersensibilitat paral·lela igual a la de les persones actualment infectades, de manera que la prova ha de ser utilitzada amb precaució, especialment amb les persones de països en què és habitual la immunització a la TBC.[38] Les proves de la tuberculina tenen el desavantatge que poden produir falsos negatius, especialment quan el pacient també pateix de sarcoïdosi, la malaltia de Hodgkin, malnutrició o, notablement, tuberculosi activa.[4] S'estan desenvolupant noves proves de la tuberculosi que ofereixen l'esperança d'una detecció de la tuberculosi barata, ràpida i més precisa. Inclouen la detecció d'ADN bacterià per mitjà de la reacció en cadena de la polimerasa o assajos per detectar l'alliberament d'interferó gamma en resposta a proteïnes micobacterianes com ara ESAT-6.[39] Aquests mètodes no es veuen afectats ni per la immunització ni pels micobacteris ambientals, de manera que generen menys falsos positius.[40] El desenvolupament d'una prova de diagnòstic ràpida i barata seria especialment valuós als països en desenvolupament.[41]
Progrés
[modifica]El progrés d'una infecció de TBC a la malaltia tuberculosa es produeix quan els bacils de TBC superen les defenses del sistema immunitari i comencen a multiplicar-se. En la tuberculosi primària (1-5% dels casos) això passa poc després de la infecció.[4] Tanmateix, en la majoria de casos es produeix una infecció latent sense símptomes evidents.[4] Aquests bacils dorments poden causar tuberculosi en un 2-23% d'aquests casos latents, sovint molts anys després de la infecció.[42] El risc de reactivació augmenta amb la immunosupressió, com la que causa la infecció amb VIH. En pacients que pateixen de M. tuberculosis i VIH alhora, el risc de reactivació augmenta a 10% per any.[4][31]
Els pacients amb diabetis mellitus corren més risc de contreure tuberculosi,[43] i responen pitjor al tractament, possiblement a causa d'una pitjor absorció dels medicaments.[44]
Altres condicions que augmenten el risc inclouen l'ús de drogues per injecció intravenosa; una infecció de TBC recent o un historial de TBC mal tractada; radiografies que indiquen una TBC anterior i presenten lesions i nòduls fibròtics; silicosi; teràpia perllongada amb corticoesteroides i altres teràpies immunosupressores; càncers de cap o de coll; malalties hematològiques i reticuloendotelials, com ara la leucèmia o la malaltia de Hodgkin; insuficiència renal crònica; bypass intestinal o gastrectomia; síndromes cròniques de malabsorció; deficiència de vitamina D;[45] i un pes corporal baix.[4][15]
Experiments amb bessons duts a terme a la dècada del 1940 demostraren que la susceptibilitat a la TBC és heretable. Si un d'entre dos bessons patia TB, aleshores l'altre tenia més possibilitats de contreure TB si eren bessons idèntics que si no ho eren.[46] Des d'aleshores, polimorfismes de gens específics a IL12B han estat associats a la susceptibilitat a la tuberculosi.[47]
Alguns medicaments, com ara els medicaments contra l'artritis reumatoide que funcionen blocant el factor de necrosi tumoral (una citocina que causa inflamació), augmenten el risc d'activar una infecció latent a causa de la importància d'aquesta citocina en la defensa immunitària contra la TBC.[48]
Tractament específic
[modifica]El tractament de la TBC utilitza antibiòtics per matar els bacteris. Els dos antibiòtics utilitzats més habitualment són la rifampicina i la isoniazida. Tanmateix, en lloc del curt tractament amb antibiòtics habitualment utilitzat per curar altres infeccions bacterianes, la TBC requereix períodes molt més llargs de tractament (entre mig any i un any) per eliminar completament els micobacteris del cos.[15] En el tractament de la TBC latent se sol utilitzar un únic antibiòtic, mentre que la malaltia activa es tracta millor amb combinacions de diversos antibiòtics, per reduir el risc que els bacteris desenvolupin una resistència als antibiòtics.[49] Les persones que tenen infeccions latents són tractades per evitar que més endavant progressin a la malaltia activa. Tanmateix el tractament amb rifampicina i pirazinamida té riscs. Els Centers for Disease Control and Prevention (CDC) notificaren els professionals de la salut sobre recomanacions revisades contra l'ús de rifampicina i pirazinamida per tractar infeccions latents de TB, a causa d'una taxa elevada d'hospitalització i mort a causa de lesions hepàtiques associades amb l'ús combinat d'aquests medicaments.[50]
La tuberculosi resistent als medicaments es transmet de la mateixa manera que la TBC normal. La resistència primària es produeix en les persones infectades amb una soca resistent de TBC. Un pacient amb TB completament susceptible desenvolupa una resistència secundària (resistència adquirida) durant la teràpia de la TBC a causa d'un tractament inadequat, perquè no es pren el règim prescrit de la manera apropiada, o perquè es fan servir medicaments de baixa qualitat.[49] La TBC resistent als medicaments és un problema de la salut pública en molts països en desenvolupament, car el tractament és més llarg i requereix medicaments més cars. La tuberculosi resistent a medicaments múltiples (MDR-TB) és definida com la resistència als dos medicaments de primera línia més eficients contra la tuberculosi: la rifampicina i la isoniazida. La TB extensament resistent (XDR-TB) també és resistent a tres o més dels sis tipus de medicaments de segona línia.[51] L'estratègia DOTS (Directly Observed Treatment Short-course) per al tractament de la tuberculosi, basada en assajos clínics duts a terme a la dècada del 1970 pel Centre d'Investigació de la Tuberculosi de Chennai (Índia), i concentrada en una àrea negligida del control de malalties infeccioses, presenta resultats prometedors en el tractament eficient dels casos de TBC en el si de la comunitat.
Prevenció
[modifica]
La prevenció i el control de la TBC utilitza dos enfocaments paral·lels. En el primer, les persones amb TB i els seus contactes són identificats i tractats. La identificació d'infeccions sovint implica analitzar grups d'alt risc a la recerca de TBC. En el segon enfocament, els nens són vacunats per protegir-los de la TBC. Malauradament, no hi ha cap vacuna que ofereixi una protecció fiable als adults. Tanmateix, en regions tropicals en què el nivell d'altres espècies de micobacteris és elevat, l'exposició a micobacteris no tuberculosos proporciona una certa protecció contra la TBC.[52]
El 1993, l'Organització Mundial de la Salut (OMS) declarà la TBC una emergència sanitària global, i la Stop TB Partnership desenvolupà un Global Plan to Stop Tuberculosis que aspira a salvar 14 milions de vides entre el 2006 i el 2015.[53] Com que els humans són l'únic hoste de Mycobacterium tuberculosis, seria possible erradicar-lo, un objectiu al qual contribuiria molt una vacuna eficaç.[54]
Vacunes
[modifica]Molts països utilitzen la vacuna Bacillus Calmette-Guérin (BCG) com a part dels seus programes de control de la TB, especialment pels infants. Segons l'OMS, es tracta de la vacuna més utilitzada del món, amb la qual el 1993 s'immunitzaren el 85% d'infants a 172 països.[55] Aquesta fou la primera vacuna per la TB, i fou desenvolupada a l'Institut Pasteur de França entre el 1905 i el 1921.[56] Tanmateix, la vacunació en massa amb la BCG no començà fins després de la Segona Guerra Mundial.[57] L'eficàcia protectora de la BCG per prevenir formes greus de la TBC (com ara meningitis) en els nens és superior al 80%; la seva eficàcia protectora per prevenir la TBC pulmonar en adolescents i adults varia entre el 0% i el 80%.[58]
A Sud-àfrica, el país amb la major prevalença de TB, la BCG s'administra a tots els infants de menys de tres anys.[59] Tanmateix, la BCG és menys efectiva en zones en què els micobacteris són menys prevalents; per això, la BCG no és administrada a tota la població d'aquests països. A Nord-amèrica, per exemple, la vacuna BCG no és recomanada excepte per la gent que compleix certs criteris:[15]
- Infants amb resultat negatiu de la prova de la tuberculina que estan contínuament exposats a pacients no tractats o tractats de manera poc eficient, o que estan contínuament exposats a TBC resistent a múltiples medicaments.
- Treballadors de la salut, avaluats individualment, en situacions en què s'ha trobat un elevat percentatge de pacients amb MDR-TB, la transmissió de l'MDR-TB és probable, i s'han implementat mecanismes de prevenció de la TBC que no han tingut èxit.
La BCG forneix una certa protecció contra formes greus de TBC pediàtrica, però s'ha demostrat que és poc fiable contra la TBC pulmonar adulta, que representa la major part de la malaltia a escala mundial. Actualment, hi ha més casos de TBC al món que en qualsevol altre moment de la història, i hi ha un consens que existeix una necessitat imperiosa de disposar d'una vacuna nova i més eficient, que prevendria totes les formes de TBC (incloent-hi les soques resistents als medicaments) en tots els grups d'edat i entre els malalts de VIH.[60]
S'estan desenvolupant diverses vacunes noves per prevenir infeccions amb TBC. La primera vacuna recombinant de la tuberculosi rBCG30 entrà en assajos clínics als Estats Units el 2004, patrocinada pel National Institute of Allergy and Infectious Diseases (NIAID).[61] Un estudi del 2005 demostrà que una vacuna d'ADN contra la TB, administrada amb quimioteràpia convencional, pot accelerar la desaparició dels bacteris, així com protegir contra una reinfecció en els ratolins; poden passar quatre o cinc anys abans que es pugui utilitzar en humans.[62] Un vacuna contra la tuberculosi molt prometedora, MVA85A, està actualment en assajos clínics de fase II a Sud-àfrica per un grup encapçalat per la Universitat d'Oxford,[63] i està basada en un virus Vaccinia modificat. També s'estan utilitzant moltes altres estratègies per desenvolupar vacunes noves. Per tal d'encoratjar més descobriments, els polítics i investigadors promouen nous models econòmics de desenvolupament de vacunes que inclouen guardons, incentius fiscals i compromisos de mercat per avançat.[64][65]
La Fundació Bill i Melinda Gates ha estat una ferma defensora del desenvolupament de noves vacunes contra la TBC. El 2007, anuncià una donació de 200 milions de dòlars a l'Aeras Global TB Vaccine Foundation per impulsar assajos clínics en fins a sis candidats diferents de vacunes contra la TBC actualment en desenvolupament.[66]
Epidemiologia
[modifica]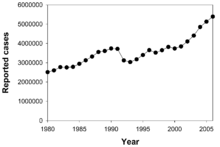

Segons l'Organització Mundial de la Salut (OMS), gairebé 2.000 milions de persones (un terç de la població mundial) han estat exposades al patogen de la tuberculosi.[68] Cada any vuit milions de persones contrauen tuberculosi, i dos milions de persones moren a causa de la malaltia.[69] El 2004, uns 14,6 milions de persones tenien TB activa, amb nou milions de casos nous. La taxa anual d'incidència varia entre 356 per 100.000 a Àfrica fins a 41 per 100.000 a les Amèriques.[3] La tuberculosi és la causa infecciosa de mort més important de dones en edat reproductiva i la causa principal de mort entre els malalts de VIH/sida.[70]
L'augment en infeccions amb VIH i la negligència de programes de control de la TBC han permès un ressorgiment de la tuberculosi.[71] L'emergència de soques resistents als medicaments també ha contribuït a aquesta nova epidèmia, amb el 20% dels casos registrats entre el 2000 i el 2004 sent resistents als tractaments estàndard i un 2% resistent a medicaments de segona línia.[51] La velocitat a la qual es produeixen nous casos de TBC varia significativament, fins i tot en països veïns, aparentment a causa de diferències en el sistema sanitari.[72]
El 2005, el país amb la incidència estimada més alta de TBC fou Eswatini, amb 1.262 casos per cada 100.000 persones. L'Índia té el major nombre d'infeccions, amb més d'1,8 milions de casos.[73] Als països desenvolupats, la tuberculosi és menys habitual i és principalment una malaltia urbana. Al Regne Unit, la incidència de TBC va de 40 per 100.000 a Londres fins a menys de 5 per 100.000 al sud-oest rural d'Anglaterra;[74] la mitjana nacional és de 13 per 100.000. Les taxes més altes de l'Europa occidental es troben a Portugal (31,1 per 100.000 el 2005) i Espanya (20 per 100.000). Aquestes taxes contrasten amb les 113 per 100.000 de la Xina i les 64 per 100.000 del Brasil. Als Estats Units, la incidència global de tuberculosi fou de 4,9 per 100.000 persones el 2004.[69] Al Canadà, la tuberculosi encara és endèmica al Manitoba rural.
La incidència de TBC varia amb l'edat. A Àfrica, la TBC afecta principalment adolescents i adults joves.[75] Tanmateix, als països en què la TBC ha passat d'una incidència alta a una de baixa, com els Estats Units, la TBC és una malaltia que afecta principalment la gent gran o la gent immunocompromesa.[4][76]
Hi ha una sèrie de factors coneguts que fan que la gent sigui més susceptible a infeccions de TB: a escala global, el més important és el VIH. La coinfecció amb VIH és un problema particular a l'Àfrica subsahariana, a causa de l'alta incidència de VIH en aquests països.[67][77] Fumar més de vint cigarretes al dia també augmenta el risc de patir TB entre dues i quatre vegades.[78][79] La diabetis mellitus també és un factor de risc important que creix en importància als països en desenvolupament.[80] Altres trastorns que augmenten el risc de patir tuberculosi són la malaltia de Hodgkin, la malaltia renal terminal, la malaltia pulmonar crònica, la malnutrició i l'alcoholisme.[4]
La dieta també pot modular el risc. Per exemple, entre els immigrants a Londres del subcontinent indi, es descobrí que els asiàtics hindús vegetarians tenen un risc de tuberculosi 8,5 vegades més gran, en comparació amb els musulmans que mengen carn i peix cada dia.[81] Tot i que aquestes dades no demostren una relació de causa,[82] aquest risc incrementat podria ser causat per deficiències de micronutrients; possiblement ferro, vitamina B12 o vitamina D.[81] Altres estudis han fornit més proves d'una relació entre la deficiència de vitamina D i un risc superior de contreure tuberculosi.[83][84] Globalment, la greu malnutrició habitual en parts del món en desenvolupament causa un gran augment en el risc de desenvolupar tuberculosi activa, a causa dels seus efectes nocius sobre el sistema immunitari.[85][86] A més de la sobrepoblació, la malnutrició podria contribuir a l'estreta relació observada entre la tuberculosi i la pobresa.[87][88]
El 2011, Catalunya continua presentant una taxa d'incidència (17,9 per 100.000 habitants) molt superior a la de la majoria dels països europeus i una evolució que continua essent irregular, amb una disminució anual mitjana des de l'any 2000 del 4,2%, lluny del 10% establert com a objectiu per la majoria de programes de prevenció i control de la tuberculosi; el percentatge d'èxit en el tractament en pacients bacil·lífers mai tractats anteriorment és alt i s'assoleix l'objectiu establert per l'OMS.[89]
Història
[modifica]
La tuberculosi ha estat present en els humans des de l'antiguitat. La detecció amb tota certesa més antiga de Mycobacterium tuberculosis és a les restes de bisons de fa uns 17.000 anys.[90] Actualment és incert si la tuberculosi s'originà en els bovins i després es transmeté als humans, o si divergí d'un avantpassat comú que infectava una espècie diferent.[91] Tanmateix, és clar que M. tuberculosis no descendeix directament de M. bovis, que sembla haver evolucionat bastant relativament.[92]
Restes esquelètiques mostren que els humans prehistòrics (7000 aC) patien TB,[93] i s'ha trobat descomposició tubercular a la columna vertebral de mòmies del 3000–2400 aC.[94] Phthisis és un terme grec per la tuberculosi; a voltants del 460 aC, Hipòcrates identificà la phthisis com la malaltia més estesa del seu temps que causava tos amb sang i febre, i que gairebé sempre era mortal.[95] Estudis genètics suggereixen que la TBC ha estat present a Sud-amèrica des de fa 2.000 anys.[96] A Sud-amèrica, les proves més antigues de tuberculosi estan associades amb la cultura Paracas-Caverna (aprox. 750 aC-100 dC).[97]
Folklore
[modifica]Abans de la Revolució Industrial, en alguns casos la tuberculosi era considerada vampirisme. Quan un membre d'una família moria de la malaltia, els altres membres que estaven infectats perdien la salut a poc a poc. La gent creia que això era perquè la primera víctima drenava la vida dels seus familiars. A més, els malalts de TBC presentaven símptomes semblants a les característiques considerades vampíriques. Els malalts de TBC solen tenir símptomes com ara ulls vermells i inflats (cosa que produeix una sensibilitat a la llum intensa), pell pàl·lida, una temperatura corporal extremament baixa, un cor feble i una tos sanguinolenta, suggerint la idea que l'única manera que els malalts podien recuperar aquesta pèrdua de sang era xuclant-ne dels altres.[98] Una altra creença popular atribuïa la tuberculosi al fet que els malalts eren obligats a assistir a festes de fades cada nit, de manera que la víctima es desgastava a causa de la manca de son; aquesta creença era especialment comuna als indrets on es traçava una connexió estreta entre les fades i els morts.[99] De manera similar, però menys habitual, s'atribuïa la malaltia al fet que les víctimes eren «muntures de bruixa» – eren transformades en cavalls per bruixes que les utilitzaven per assistir a les seves reunions nocturnes, cosa que també resultava en una manca de son.[99]
La TBC fou idealitzada romànticament al segle xix. Molta gent creia que la TBC produïa sentiments d'eufòria denominats Spes phthisica, o «esperança dels consumits». Es creia que els artistes malalts de TBC tenien explosions de creativitat a mesura que progressava la malaltia. També es creia que els malalts de TBC tenien una última explosió d'energia just abans de morir, que feia les dones més belles i els homes més creatius.[100] A principis del segle xx, algunes persones creien que la TBC era causada per la masturbació.[101]
Estudi i tractament
[modifica]L'estudi de la tuberculosi es remunta al Cànon de medicina escrit per Avicenna a la dècada del 1020. Fou el primer metge a identificar la tuberculosi pulmonar com a malaltia contagiosa, el primer a reconèixer-ne l'associació amb la diabetis, i el primer a suggerir que es podia estendre pel contacte amb el sòl i l'aigua.[102][103] Desenvolupà el mètode de la quarantena per limitar el contagi de la tuberculosi.[104] En temps antics, els tractaments es concentraven en les dietes dels malalts. Plini el Vell descrigué diversos mètodes a la seva Història Natural: «fetge de llop pres amb vi de poc cos, cansalada d'una truja alimentada amb herba, o la carn d'una somera presa amb brou».[105]
Tot i que Richard Morton establí que la forma pulmonar estava associada amb «tubercles» el 1689,[106][107] a causa de la varietat de símptomes, la TBC no fou identificada com una única malaltia fins a la dècada del 1820, i no fou anomenada «tuberculosi» fins al 1839, per J. L. Schönlein.[108] Durant els anys 1838-1845, el Dr. John Croghan, propietari de la Mammoth Cave, portà una sèrie de malalts de tuberculosi a la cova amb l'esperança de curar la malaltia amb la temperatura i puresa constants de l'aire de la caverna; tots moriren abans d'un any.[109] El primer sanatori per tuberculosos fou obert el 1859 a Görbersdorf (Alemanya) (avui en dia Sokołowsko (Polònia)) per Hermann Brehmer.[110]
En relació a aquesta afirmació, el diari The Times del 15 de gener del 1859, a la pàgina 5, columna 5, presenta un anunci de cerca de finançament del Bournemouth Sanatorium for Consumption, referint-se al balanç de l'exercici anterior, i oferint un informe anual als donants potencials, indicant que el sanatori ja existia com a mínim el 1858.

El bacil que causa la tuberculosi, Mycobacterium tuberculosis, fou identificat i descrit el 24 de març del 1882 per Robert Koch. Rebé el Premi Nobel de Fisiologia o Medicina del 1905 per aquest descobriment.[111] Koch no creia que la tuberculosi bovina i la humana fossin similars, cosa que retardà el reconeixement de llet infectada com a font d'infecció. Més endavant, aquesta font fou eliminada per mitjà de la pasteurització. Koch anuncià un extracte de glicerina del bacil del tubercle com a remei per la tuberculosi el 1890, anomenant-lo «tuberculina». La tuberculina no fou efectiva, però més endavant fou adaptada com a prova de tuberculosi presimptomàtica.[112]
El primer èxit autèntic en la immunització contra la tuberculosi fou desenvolupada a partir de tuberculosi bovina per Albert Calmette i Camille Guérin el 1906. Se l'anomenà «BCG» (Bacil de Calmette i Guérin). La vacuna BCG fou utilitzada en humans per primer cop el 1921 a França,[56] però no fou fins després de la Segona Guerra Mundial que la BCG fou àmpliament acceptada als Estats Units, Gran Bretanya i Alemanya.
La tuberculosi, o «consumpció», com se la coneixia popularment, causà una preocupació especialment estesa entre el públic al segle xix i principis del segle xx, com a malaltia endèmica dels pobres urbans. El 1815, una de cada quatre morts a Anglaterra era de consumpció; el 1918, una de cada sis morts a França encara es devien a la TBC. Es calcula que la tuberculosi matà uns 100 milions de persones al llarg del segle xx.[113] Després que a la dècada de 1880 es determinés que la malaltia era contagiosa, la TBC esdevingué una malaltia de declaració obligatòria a Gran Bretanya; s'implementaren campanyes per aturar les escopinades a llocs públics, i els malalts pobres eren pressionats perquè ingressessin en sanatoris que semblaven presons; els sanatoris de classe mitjana i alta oferien una cura excel·lent i atenció mèdica constant.[110] Fossin els que fossin els suposats beneficis de l'aire fresc i el treball als sanatoris, fins i tot en les millors condicions, el 50% dels que hi entraven morien abans de cinc anys (1916).[110]

La promoció dels segells de Nadal comença el 1904 a Dinamarca com una manera de recaptar diners per programes contra la tuberculosi. S'estengué als Estats Units i el Canadà el 1907-1908 per ajudar la National Tuberculosis Association (més endavant anomenada American Lung Association).
Als Estats Units, la preocupació per l'expansió de la tuberculosi influí en el moviment per prohibir les escopinades en públic excepte en escopidores.
A Europa, les morts per TB caigueren de 500 per 100.000 el 1850 a 50 de 100.000 el 1950. Les millores en la sanitat pública ja reduïren la tuberculosi fins i tot abans de l'arribada dels antibiòtics, tot i que la malaltia romania una amenaça significativa per la salut pública, tant que quan el Medical Research Council fou creat al Regne Unit el 1913, es concentrà inicialment en la investigació de la tuberculosi.[114]
No fou fins al 1946, amb el desenvolupament d'un nou antibiòtic, l'estreptomicina, que esdevingueren possibles un tractament efectiu i la curació de la tuberculosi. Abans de la introducció d'aquest medicament, l'únic tractament a part dels sanatoris eren intervencions quirúrgiques, incloent-hi la tècnica del pneumotòrax (fer col·lapsar un pulmó infectat per tal que «reposi» i les lesions es curin), una tècnica que oferia pocs beneficis i que pràcticament deixà de ser utilitzada a partir de la dècada del 1950.[115] El tractament «curt» estàndard des de llavors consisteix en dos mesos d'isoniazida, rifampicina, pirazinamida i etambutol, i després isoniazida i rifampicina soles durant quatre mesos més. El pacient és considerat curat després de sis mesos (tot i que hi ha una taxa de recaiguda del 2-3%). En la tuberculosi latent, el tractament estàndard és d'entre sis i nou mesos d'isoniazida sola. No cal utilitzar etambutol.
L'emergència de TBC resistent a múltiples medicaments ha tornat a introduir la cirurgia com a part del tractament. Es retiren cirúrgicament cavitats toràciques per tal de reduir el nombre de bacteris als pulmons, a més d'incrementar l'exposició dels bacteris restants als medicaments del flux sanguini. Per això, es creu que millora l'eficiència de la quimioteràpia.[116]
Les esperances d'eliminar completament la malaltia es perderen amb l'aparició de soques resistents als antibiòtics a la dècada de 1980. Per exemple, els casos de tuberculosi a la Gran Bretanya, que eren uns 117.000 el 1913, havien caigut a uns 5.000 el 1987, però els casos tornaren a augmentar, arribant a 6.300 el 2000 i 7.600 el 2005.[117] A causa de l'eliminació d'instal·lacions de salut pública a Nova York i l'emergència del VIH, a la dècada del 1980 hi hagué un ressorgiment de la TBC.[118] El nombre de persones que no acaben el curs de medicaments és elevat. Nova York hagué de tractar més de 20.000 malalts de TBC que tenien soques resistents a múltiples medicaments (resistents, com a mínim, contra la rifampicina i la isoniazida). El ressorgiment de la tuberculosi resultà en la declaració d'una emergència sanitària global per part de l'Organització Mundial de la Salut el 1993.[119]
Infecció d'altres animals
[modifica]La tuberculosi pot ser portada per mamífers; les espècies domesticades, com els gats i els gossos, solen estar lliures de tuberculosi, però els animals salvatges en poden ser portadors.
Mycobacterium bovis causa TBC en els bovins. S'ha emprès un intent d'erradicar la tuberculosi dels ramats de bovins i de cérvols de Nova Zelanda. S'ha descobert que la infecció de ramats és més probable en llocs en què espècies vectores, com ara pòssums comuns australians, entren en contacte amb el bestiar domèstic als límits granja-bosc.[120] El control dels vectors mitjançant l'erradicació dels pòssums i el monitoratge del nivell de la malaltia als ramats per mitjà d'una supervisió habitual és considerat un enfocament «a dues bandes» al problema d'alliberar Nova Zelanda de la malaltia.
A la República d'Irlanda i el Regne Unit, els toixons han estat identificats com una de les espècies vectores per la transmissió de la tuberculosi bovina. Per això, alguns sectors, principalment els ramaders lleters, han pressionat els governs perquè emprenguin una campanya activa d'erradicació de toixons en certes àrees amb l'objectiu de reduir la incidència de TBC bovina. L'efecte de sacrificar toixons sobre la incidència de TBC en els bovins és un tema polèmic, i tant els defensors com els oponents citen els seus propis estudis per donar suport a la seva posició.[121][122][123] Per exemple, un estudi fet per un grup de recerca independent sobre el sacrifici de toixons informà el 18 de juny del 2007 que era inversemblant que resultés efectiu, i que només faria una «modesta diferència» a l'expansió de la TB, i que «el sacrifici de toixons no pot contribuir significativament al control futur de la TBC bovina»; en canvi, un altre informe arribà a la conclusió que aquesta mesura tindria un impacte important.[124] El 4 de juliol del 2008, el govern del Regne Unit decidí oposar-se a una política proposada de sacrificis a l'atzar.[125]
Referències
[modifica]- ↑ «Tuberculosi». Canal Salut. Departament de Salut de la Generalitat de Catalunya. [Consulta: 10 desembre 2023].
- ↑ Gutiérrez-Aroca JB, Ruiz P, Casal M «Resistencias a fármacos en Mycobacterium tuberculosis» (en castellà). Rev Esp Quimioter, 2013 Des; 26 (4), pp: 332-336. PMID: 24399346 [Consulta: 15 maig 2017].
- ↑ 3,0 3,1 3,2 3,3 3,4 Organització Mundial de la Salut (OMS). Tuberculosis Fact sheet N°104 - Global and regional incidence. Març de 2006, Consultat el 6 d'octubre del 2006.
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 4,14 4,15 4,16 Kumar, Vinay; Abbas, Abul K.; Fausto, Nelson; Mitchell, Richard N. (2007). Robbins Basic Pathology (8a edició). Saunders Elsevier, pàg. 516-522 ISBN 978-1-4160-2973-1
- ↑ «Informe anual 2014 - Situació epidemiològica i tendència de l'endèmia tuberculosa a Catalunya» p. 15. Departament de Salut de la Generalitat de Catalunya. Arxivat de l'original el 7 d’agost 2016. [Consulta: 31 juliol 2016].
- ↑ «Servei d'Epidemiologia. Actualització de dades de tuberculosi a les Illes Balears». Govern de les Illes Balears - Departament de Salut - Direcció General de Salut Pública i Consum. [Consulta: 31 juliol 2016].
- ↑ «Informe epidemiológico sobre la situación de la tuberculosis en España - Año 2014» p. 9. Centro Nacional de Epidemiología, Instituto de Salud Carlos III. Arxivat de l'original el 19 d’agost 2016. [Consulta: 31 juliol 2016].
- ↑ 8,0 8,1 Tuberculosis Encyclopædia Britannica, 11a edició.
- ↑ Rudy's List of Archaic Medical Terms Arxivat 2007-07-09 a Wayback Machine. English Glossary of Archaic Medical Terms, Diseases and Causes of Death. Consultat el 9 d'octubre del 2006
- ↑ Disseminated tuberculosis NIH Medical Encyclopedia. Consultat el 9 d'octubre del 2006
- ↑ Bhansali S. K. «Abdominal tuberculosis. Experiences with 300 cases». Am. J. Gastroenterol., 67, 4, Abril 1977, pàg. 324-37. PMID: 879148.
- ↑ «tisi». Gran Enciclopèdia Catalana. Barcelona: Grup Enciclopèdia Catalana.
- ↑ «Diccionari de sinònims: tuberculosi». Diccionari de sinònims de català en línia. Softcatalà. [Consulta: 10 desembre 2023].
- ↑ Extrapulmonary Tuberculosis: An Overview MARJORIE P. GOLDEN, M. D., Yale University School of Medicine and Hospital of Saint Raphael, New Haven, Connecticut. HOLENARASIPUR R. VIKRAM, M. D., Mayo Clinic, Scottsdale, Arizona.
- ↑ 15,0 15,1 15,2 15,3 15,4 15,5 Centers for Disease Control and Prevention (CDC), Division of Tuberculosis Elimination. Core Curriculum on Tuberculosis: What the Clinician Should Know. 4a edició (2000). Actualitzada a l'agost del 2003.
- ↑ Cox R. «Quantitative relationships for specific growth rates and macromolecular compositions of Mycobacterium tuberculosis, Streptomyces coelicolor A3(2) and Escherichia coli B/r: an integrative theoretical approach». Microbiology, 150, Pt 5, 2004, pàg. 1413–26. DOI: 10.1099/mic.0.26560-0. PMID: 15133103.
- ↑ 17,0 17,1 Madison B. «Application of stains in clinical microbiology». Biotech Histochem, 76, 3, 2001, pàg. 119–25. DOI: 10.1080/714028138. PMID: 11475314.
- ↑ Parish T., Stoker N. «Mycobacteria: bugs and bugbears (two steps forward and one step back)». Mol Biotechnol, 13, 3, 1999, pàg. 191–200. DOI: 10.1385/MB:13:3:191. PMID: 10934532.
- ↑ Niemann S., Rüsch-Gerdes S., Joloba M. L., et al. «Mycobacterium africanum subtype II is associated with two distinct genotypes and is a major cause of human tuberculosis in Kampala, Uganda». J. Clin. Microbiol., 40, 9, Setembre 2002, pàg. 3398–405. DOI: 10.1128/JCM.40.9.3398-3405.2002. PMC: 130701. PMID: 12202584.
- ↑ Niobe-Eyangoh S. N., Kuaban C., Sorlin P., et al. «Genetic biodiversity of Mycobacterium tuberculosis complex strains from patients with pulmonary tuberculosis in Cameroon». J. Clin. Microbiol., 41, 6, Juny 2003, pàg. 2547–53. DOI: 10.1128/JCM.41.6.2547-2553.2003. PMC: 156567. PMID: 12791879.
- ↑ Thoen C., Lobue P., de Kantor I. «The importance of Mycobacterium bovis as a zoonosis». Vet. Microbiol., 112, 2-4, Febrer 2006, pàg. 339–45. DOI: 10.1016/j.vetmic.2005.11.047. PMID: 16387455.
- ↑ Niemann S., Richter E., Dalügge-Tamm H., Schlesinger H., Graupner D., Königstein B., Gurath G., Greinert U., Rüsch-Gerdes S. «Two cases of Mycobacterium microti derived tuberculosis in HIV-negative immunocompetent patients». Emerg Infect Dis, 6, 5, 2000, pàg. 539–42. PMID: 10998387.
- ↑ «Diagnosis and treatment of disease caused by nontuberculous mycobacteria. This official statement of the American Thoracic Society was approved by the Board of Directors, Març de 1997. Medical Section of the American Lung Association». Am J Respir Crit Care Med, 156, 2 Pt 2, 1997, pàg. S1–25. PMID: 9279284.
- ↑ Gutierrez M. C., Brisse S., Brosch R., et al. «Ancient origin and gene mosaicism of the progenitor of Mycobacterium tuberculosis». PLoS Pathog., 1, 1, Setembre 2005, pàg. e5. DOI: 10.1371/journal.ppat.0010005. PMC: 1238740. PMID: 16201017.
- ↑ Hershkovitz I., Donoghue H. D., Minnikin D. E., et al. «Detection and molecular characterization of 9000-year-old Mycobacterium tuberculosis from a neolithic settlement in the eastern mediterranean». PLoS ONE, 3, 10, pàg. e3426. DOI: 10.1371/journal.pone.0003426.
- ↑ Rao K., Kauser F., Srinivas S., Zanetti S., Sechi L., Ahmed N., Hasnain S. «Analysis of genomic downsizing on the basis of region-of-difference polymorphism profiling of Mycobacterium tuberculosis patient isolates reveals geographic partitioning». J Clin Microbiol, 43, 12, 2005, pàg. 5978–82. DOI: 10.1128/JCM.43.12.5978-5982.2005. PMID: 16333085.
- ↑ Cole E., Cook C. «Characterization of infectious aerosols in health care facilities: an aid to effective engineering controls and preventive strategies». Am J Infect Control, 26, 4, 1998, pàg. 453–64. DOI: 10.1016/S0196-6553(98)70046-X. PMID: 9721404.
- ↑ Nicas M., Nazaroff W. W., Hubbard A. «Toward understanding the risk of secondary airborne infection: emission of respirable pathogens». J Occup Environ Hyg, 2, 3, 2005, pàg. 143–54. DOI: 10.1080/15459620590918466. PMID: 15764538.
- ↑ Griffith D., Kerr C. «Tuberculosis: disease of the past, disease of the present». J Perianesth Nurs, 11, 4, 1996, pàg. 240–5. DOI: 10.1016/S1089-9472(96)80023-2. PMID: 8964016.
- ↑ «Causes of Tuberculosis». Clínica Mayo, 21-12-2006. [Consulta: 19 octubre 2007].
- ↑ 31,0 31,1 Onyebujoh, Phillip; Rook, Graham A. W. World Health Organization Disease Watch: Focus: Tuberculosis. Desembre del 2004. Consultat el 7 d'octubre del 2006.
- ↑ 32,0 32,1 Houben E., Nguyen L., Pieters J. «Interaction of pathogenic mycobacteria with the host immune system». Curr Opin Microbiol, 9, 1, 2006, pàg. 76–85. DOI: 10.1016/j.mib.2005.12.014. PMID: 16406837.
- ↑ Herrmann J., Lagrange P. «Dendritic cells and Mycobacterium tuberculosis: which is the Trojan horse?». Pathol Biol (Paris), 53, 1, 2005, pàg. 35–40. PMID: 15620608.
- ↑ Agarwal R., Malhotra P., Awasthi A., Kakkar N., Gupta D. «Tuberculous dilated cardiomyopathy: an under-recognized entity?». BMC Infect Dis, 5, 1, 2005, pàg. 29. DOI: 10.1186/1471-2334-5-29. PMID: 15857515.
- ↑ Kaufmann S. «Protection against tuberculosis: cytokines, T cells, and macrophages». Ann Rheum Dis, 61 Suppl 2, 2002, pàg. ii54–8. PMID: 12379623.
- ↑ 36,0 36,1 36,2 Grosset J. «Mycobacterium tuberculosis in the extracellular compartment: an underestimated adversary». Antimicrob Agents Chemother, 47, 3, 2003, pàg. 833–6. DOI: 10.1128/AAC.47.3.833-836.2003. PMID: 12604509.
- ↑ Kim J., Park Y., Kim Y., Kang S., Shin J., Park I., Choi B. «Miliary tuberculosis and acute respiratory distress syndrome». Int J Tuberc Lung Dis, 7, 4, 2003, pàg. 359–64. PMID: 12733492.
- ↑ Rothel J., Andersen P. «Diagnosis of latent Mycobacterium tuberculosis infection: is the demise of the Mantoux test imminent?». Expert Rev Anti Infect Ther, 3, 6, 2005, pàg. 981–93. DOI: 10.1586/14787210.3.6.981. PMID: 16307510.
- ↑ Nahid P., Pai M., Hopewell P. «Advances in the diagnosis and treatment of tuberculosis». Proc Am Thorac Soc, 3, 1, 2006, pàg. 103–10. DOI: 10.1513/pats.200511-119JH. PMID: 16493157.
- ↑ Pai M., Zwerling A., Menzies D. «Systematic Review: T-Cell-Based Assays for the Diagnosis of Latent Tuberculosis Infection: An Update». Ann. Intern. Med., 149, 3, Juny 2008, pàg. 1–9. PMID: 18593687.
- ↑ Reddy J. R., Kwang J., Lechtenberg K. F., Khan N. C., Prasad R. B., Chengappa M. M. «An immunochromatographic serological assay for the diagnosis of Mycobacterium tuberculosis». Comp. Immunol. Microbiol. Infect. Dis., 25, 1, Gener 2002, pàg. 21–7. PMID: 11831744.
- ↑ Parrish N., Dick J., Bishai W. «Mechanisms of latency in Mycobacterium tuberculosis». Trends Microbiol, 6, 3, 1998, pàg. 107–12. DOI: 10.1016/S0966-842X(98)01216-5. PMID: 9582936.
- ↑ Restrepo B. I. «Convergence of the tuberculosis and diabetes epidemics: Renewal of old acquaintances». Clin Infect Dis, 45, 2007, pàg. 436–438. DOI: 10.1086/519939.
- ↑ Nijland H. M. J., Ruslami R., Stalenhoef J. E., et al. «Exposure to rifampicin is strongly reduced in patients with tuberculosis and type 2 diabetes». Clin Infect Dis, 43, 7, 2006, pàg. 848–854. PMID: 16941365.
- ↑ Nnoaham K. E., Clarke A. «Low serum vitamin D levels and tuberculosis: a systematic review and meta-analysis». Int J Epidemiol, 37, 2008, pàg. 113–19. DOI: 10.1093/ije/dym247.
- ↑ Kallmann F. J., Reisner D. «Twin studies on the significance of genetic factors in tuberculosis». Am Rev Tuberc, 16, 1942, pàg. 593–617.
- ↑ Tso H. W., Lau Y. L., Tam C. M., Wong H. S., Chiang K. S. «Associations between IL12B polymorphisms and tuberculosis in the Hong Kong Chinese population». J Infect Dis, 190, 5, 2004, pàg. 913–9. DOI: 10.1086/422693. PMID: 15295696.
- ↑ Mutlu G., Mutlu E., Bellmeyer A., Rubinstein I. «Pulmonary adverse events of anti-tumor necrosis factor-alpha antibody therapy». Am J Med, 119, 8, 2006, pàg. 639–46. DOI: 10.1016/j.amjmed.2006.01.015. PMID: 16887405.
- ↑ 49,0 49,1 O'Brien R. «Drug-resistant tuberculosis: etiology, management and prevention». Semin Respir Infect, 9, 2, 1994, pàg. 104–12. PMID: 7973169.
- ↑ «Update: adverse event data and revised American Thoracic Society/CDC recommendations against the use of rifampin and pyrazinamide for treatment of latent tuberculosis infection—United States, 2003». MMWR Morb Mortal Wkly Rep, 52, 31, 2003, pàg. 735–9. PMID: 12904741.
- ↑ 51,0 51,1 «Emergence of Mycobacterium tuberculosis with extensive resistance to second-line drugs—worldwide, 2000–2004». MMWR Morb Mortal Wkly Rep, 55, 11, 2006, pàg. 301–5. PMID: 16557213.
- ↑ Fine P., Floyd S., Stanford J., Nkhosa P., Kasunga A., Chaguluka S., Warndorff D., Jenkins P., Yates M., Ponnighaus J. «Environmental mycobacteria in northern Malawi: implications for the epidemiology of tuberculosis and leprosy». Epidemiol Infect, 126, 3, 2001, pàg. 379–87. DOI: 10.1017/S0950268801005532. PMID: 11467795.
- ↑ Organització Mundial de la Salut (OMS). Stop TB Partnership. Arxivat 2006-12-31 a Wayback Machine. Consultat el 3 d'octubre del 2006.
- ↑ Martin C. «Tuberculosis vaccines: past, present and future». Curr Opin Pulm Med, 12, 3, 2006, pàg. 186–91. DOI: 10.1097/01.mcp.0000219267.27439.1b. PMID: 16582673.
- ↑ WHO statement on BCG revaccination for the prevention of tuberculosis Arxivat 2009-03-25 a Wayback Machine.. Ginebra: Organització Mundial de la Salut; 1995.
- ↑ 56,0 56,1 Bonah C. «The 'experimental stable' of the BCG vaccine: safety, efficacy, proof, and standards, 1921–1933». Stud Hist Philos Biol Biomed Sci, 36, 4, 2005, pàg. 696–721. DOI: 10.1016/j.shpsc.2005.09.003. PMID: 16337557.
- ↑ Comstock G. «The International Tuberculosis Campaign: a pioneering venture in mass vaccination and research». Clin Infect Dis, 19, 3, 1994, pàg. 528–40. PMID: 7811874.
- ↑ Bannon M. «BCG and tuberculosis». Arch Dis Child, 80, 1, 1999, pàg. 80–3. PMID: 10325767.
- ↑ W/UNICEF Review of National Immunization Coverage 1980–2005: South Africa (PDF). Organització Mundial de la Salut (Agost 2006). Consultat el 09-06-2007.
- ↑ Sadoff, Jerry. «Advances in Tuberculosis Vaccine Strategies». Nature Reviews Microbiology, vol. 4, juny del 2006.
- ↑ National Institute of Allergy and Infectious Diseases (NIAID).«First U.S. Tuberculosis Vaccine Trial in 60 Years Begins». Arxivat 2009-09-24 a Wayback Machine. National Institutes of Health News 26 de gener del 2004. Consultat el 19 d'octubre del 2007.
- ↑ Ha S., Jeon B., Youn J., Kim S., Cho S., Sung Y. «Protective effect of DNA vaccine during chemotherapy on reactivation and reinfection of Mycobacterium tuberculosis». Gene Ther, 12, 7, 2005, pàg. 634–8. DOI: 10.1038/sj.gt.3302465. PMID: 15690060.
- ↑ Ibanga H, Brookes R, Hill P, Owiafe P, Fletcher H, Lienhardt C., Hill A., Adegbola R., McShane H. «Early clinical trials with a new tuberculosis vaccine, MVA85A, in tuberculosis-endemic countries: issues in study design». Lancet Infect Dis, 6, 8, 2006, pàg. 522–8. DOI: 10.1016/S1473-3099(06)70552-7. PMID: 16870530.
- ↑ Webber, David; Kremer, Michael. «Stimulating Industrial R&D for Neglected Infectious Diseases: Economic Perspectives» (PDF). Bulletin of the World Health Organization 79(8), 2001, pàg. 693–801.
- ↑ Barder, Owen; Kremer, Michael; Williams, Heidi. «Advance Market Commitments: A Policy to Stimulate Investment in Vaccines for Neglected Diseases» Arxivat 2006-11-05 a Wayback Machine., The Economists' Voice, Vol. 3 (2006) Issue 3.
- ↑ Aeras Receives New Grant from the Gates Foundation Arxivat 2007-12-27 a Wayback Machine. (anglès)
- ↑ 67,0 67,1 67,2 Organització Mundial de la Salut (OMS). Global tuberculosis control - surveillance, planning, financing WHO Report 2006. Consultat el 13 d'octubre del 2006.
- ↑ National Institute of Allergy and Infectious Diseases (NIAID). [1] Arxivat 2008-05-09 a Wayback Machine. 26 d'octubre del 2005. Consultat el 3 d'octubre del 2006. «Segons l'Organització Mundial de la Salut (OMS), gairebé 2.000 milions de persones, un terç de la població mundial, tenen TBC.»
- ↑ 69,0 69,1 Centers for Disease Control. Fact Sheet: Tuberculosis in the United States. 17 de març del 2005, consultat el 6 d'octubre del 2006.
- ↑ Stop TB Partnership. «London tuberculosis rates now at Third World proportions». PR Newswire Europe Ltd. 4 de desembre del 2002. Consultat el 3 d'octubre del 2006.
- ↑ Iademarco M. F., Castro K. G. «Epidemiology of tuberculosis». Seminars in respiratory infections, 18, 4, 2003, pàg. 225–40. DOI: 10.1017/S0950268801005532. PMID: 14679472.
- ↑ Sobero R., Peabody J. «Tuberculosis control in Bolivia, Chile, Colombia and Peru: why does incidence vary so much between neighbors?». Int J Tuberc Lung Dis, 10, 11, 2006, pàg. 1292–5. PMID: 17131791.
- ↑ «Global tuberculosis control: surveillance, planning, financing.» Informe OMS 2007. Ginebra, Organització Mundial de la Salut (OMS/HTM/TB/2007.376)
- ↑ Notification rates of tuberculosis: by NHS Regional Office area, 1990-2001: Regional Trends 37 Office for National Statistics. Consultat el 13 d'octubre del 2006.
- ↑ Organització Mundial de la Salut (OMS). Global Tuberculosis Control Report, 2006 - Annex 1 Profiles of high-burden countries. (PDF) Consultat el 13 d'octubre del 2006.
- ↑ Centers for Disease Control and Prevention (CDC). 2005 Surveillance Slide Set. (12 de setembre de 2006) Consultat el 13 d'octubre del 2006.
- ↑ Chaisson R. E., Martinson N. A. «Tuberculosis in Africa—combating an HIV-driven crisis». N Engl J Med, 358, 11, 2008, pàg. 1089–1092. DOI: 10.1056/NEJMp0800809. PMID: 18337598.
- ↑ Davies P. D. O., Yew W. W., Ganguly D., et al. «Smoking and tuberculosis: the epidemiological association and pathogenesis». Trans R Soc Trop Med Hyg, 100, 2006, pàg. 291–8. DOI: 10.1016/j.trstmh.2005.06.034. PMID: 16325875.
- ↑ Jha P., Jacob B., Gajalakshmi V., et al. «A nationally representative case–control study of smoking and death in India». N Engl J Med, 358, 11, 2008, pàg. 1137–1147. DOI: 10.1056/NEJMsa0707719. PMID: 18272886.
- ↑ Restrepo B. I. «Convergence of the tuberculosis and diabetes epidemics: renewal of old acquaintances». Clin. Infect. Dis., 45, 4, Agost 2007, pàg. 436–8. DOI: 10.1086/519939. PMID: 17638190.
- ↑ 81,0 81,1 Strachan D. P., Powell K. J., Thaker A., Millard F. J., Maxwell J. D. «Vegetarian diet as a risk factor for tuberculosis in immigrant south London Asians». Thorax, 50, 2, 2-1995, pàg. 175–80. DOI: 10.1136/thx.50.2.175. PMC: 473919. PMID: 7701458.
- ↑ Davis L. «Vegetarian diet and tuberculosis in immigrant Asians». Thorax, 50, 8, Agost 1995, pàg. 915–6. DOI: 10.1136/thx.50.8.915-c. PMC: 474924. PMID: 7570453.
- ↑ Ustianowski A., Shaffer R., Collin S., Wilkinson R. J., Davidson R. N. «Prevalence and associations of vitamin D deficiency in foreign-born persons with tuberculosis in London». The Journal of infection, 50, 5, Juny 2005, pàg. 432–7. DOI: 10.1016/j.jinf.2004.07.006. PMID: 15907552.
- ↑ Nnoaham K. E., Clarke A. «Low serum vitamin D levels and tuberculosis: a systematic review and meta-analysis». International journal of epidemiology, 37, 1, Febrer 2008, pàg. 113–9. DOI: 10.1093/ije/dym247. PMID: 18245055.
- ↑ Schaible U. E., Kaufmann S. H. «Malnutrition and infection: complex mechanisms and global impacts». PLoS medicine, 4, 5, Maig 2007, pàg. e115. DOI: 10.1371/journal.pmed.0040115. PMC: 1858706. PMID: 17472433.
- ↑ Lönnroth K., Raviglione M. «Global epidemiology of tuberculosis: prospects for control». Seminars in respiratory and critical care medicine, 29, 5, Octubre 2008, pàg. 481–91. DOI: 10.1055/s-0028-1085700. PMID: 18810682.
- ↑ Davies P. D. «The world-wide increase in tuberculosis: how demographic changes, HIV infection and increasing numbers in poverty are increasing tuberculosis». Annals of medicine, 35, 4, 2003, pàg. 235–43. DOI: 10.1080/07853890310005713. PMID: 12846265.
- ↑ Spence D. P., Hotchkiss J., Williams C. S., Davies P. D. «Tuberculosis and poverty». BMJ (Clinical research ed.), 307, 6907, Setembre 1993, pàg. 759–61. PMC: 1696420. PMID: 8219945.
- ↑ Fernández, C; García, M; López, M; Rodés, A. «Informe anual 2011. Situació epidemiològica i tendència de l'endèmia tuberculosa a Catalunya.». Agència de Salut Pública de Catalunya. Generalitat de Catalunya., 01-10-2012.[Enllaç no actiu]
- ↑ Rothschild B., Martin L., Lev G., Bercovier H., Bar-Gal G., Greenblatt C., Donoghue H., Spigelman M., Brittain D. «Mycobacterium tuberculosis complex DNA from an extinct bison dated 17,000 years before the present». Clin Infect Dis, 33, 3, 2001, pàg. 305–11. DOI: 10.1086/321886. PMID: 11438894.
- ↑ Pearce-Duvet J. «The origin of human pathogens: evaluating the role of agriculture and domestic animals in the evolution of human disease». Biol Rev Camb Philos Soc, 81, 3, 2006, pàg. 369–82. DOI: 10.1017/S1464793106007020. PMID: 16672105.
- ↑ Ernst J. D., Trevejo-Nuñez G., Banaiee N. «Genomics and the evolution, pathogenesis, and diagnosis of tuberculosis». J. Clin. Invest., 117, 7, Juliol 2007, pàg. 1738–45. DOI: 10.1172/JCI31810. PMC: 1904327. PMID: 17607348.
- ↑ Hershkovitz I., Donoghue H. D., Minnikin D. E., Besra G. S., Lee OY-C, et al. «Detection and Molecular Characterization of 9000-Year-Old Mycobacterium tuberculosis from a Neolithic Settlement in the Eastern Mediterranean.». PLoS ONE, 3, 10, 15-10-2008, pàg. e3426. DOI: 10.1371/journal.pone.0003426.
- ↑ Zink A., Sola C., Reischl U., Grabner W., Rastogi N., Wolf H., Nerlich A. «Characterization of Mycobacterium tuberculosis complex DNAs from Egyptian mummies by spoligotyping». J Clin Microbiol, 41, 1, 2003, pàg. 359–67. DOI: 10.1128/JCM.41.1.359-367.2003. PMID: 12517873.
- ↑ Hipòcrates. Aphorisms. Consultat el 7 d'octubre del 2006.
- ↑ Konomi N., Lebwohl E., Mowbray K., Tattersall I., Zhang D. «Detection of mycobacterial DNA in Andean mummies». J Clin Microbiol, 40, 12, 2002, pàg. 4738–40. DOI: 10.1128/JCM.40.12.4738-4740.2002. PMID: 12454182.
- ↑ «South America: Prehistoric Findings». Memorias do Instituto Oswaldo Cruz, Vol. 98 (Suppl.I) Gener del 2003. Consultat el 08-02-2007.
- ↑ Sledzik P., Bellantoni N. «Brief communication: bioarcheological and biocultural evidence for the New England vampire folk belief». Am J Phys Anthropol, 94, 2, 1994, pàg. 269–74. Arxivat de l'original el 2007-01-09. DOI: 10.1002/ajpa.1330940210. PMID: 8085617 [Consulta: 31 gener 2009]. Arxivat 2007-01-09 a Wayback Machine.
- ↑ 99,0 99,1 Katharine Briggs. An Encyclopedia of Fairies «Consumption» (Pantheon Books, 1976) pàg. 80. ISBN 0-394-73467-X
- ↑ Lawlor, Clark. «Transatlantic Consumptions: Disease, Fame and Literary Nationalism in the Davidson Sisters, Southey, and Poe». Studies in the Literary Imagination, Tardor del 2003. Disponible a findarticles.com. Consultat el 08-06-2007.
- ↑ Laumann, Edward O. (1994) The Social Organization of Sexuality: Sexual Practices in the United States University of Chicago Press pàg. 80, ISBN 0-226-47020-2
- ↑ Y. A. Al-Sharrah (2003), «The Arab Tradition of Medical Education and its Relationship with the European Tradition», Prospects 33 (4), Springer.
- ↑ George Sarton. Introduction to the History of Science.
(cf. Dr. A. Zahoor & Dr. Z. Haq (1997). Quotations From Famous Historians of Science, Cyberistan.) - ↑ David W. Tschanz, MSPH, PhD (Agost del 2003). «Arab Roots of European Medicine», Heart Views 4 (2).
- ↑ Plini el Vell. Història Natural, citat a Naphtali Lewis; Meyer Reinhold. «Roman Civilization».
- ↑ Who Named It? Léon Charles Albert Calmette. Consultat el 6 d'octubre del 2006.
- ↑ Trail R. «Richard Morton (1637–1698)». Med Hist, 14, 2, 1970, pàg. 166–74. PMID: 4914685.
- ↑ «Zur Pathogenie der Impetigines. Auszug aus einer brieflichen Mitteilung an den Herausgeber». [Müller's] Archiv für Anatomie, Physiologie und wissenschaftliche Medicin. 1839, pàg. 82.
- ↑ «Kentucky: Mammoth Cave long on history». Arxivat 2006-08-13 a Wayback Machine. CNN, 27 de febrer del 2004. Consultat el 8 d'octubre del 2006.
- ↑ 110,0 110,1 110,2 McCarthy O. R. «The key to the sanatoria». J R Soc Med, 94, 8, 2001, pàg. 413–7. PMID: 11461990.
- ↑ Fundació Nobel. The Nobel Prize in Physiology or Medicine 1905. Consultat el 7 d'octubre del 2006.
- ↑ Waddington K. «To stamp out "so terrible a malady": bovine tuberculosis and tuberculin testing in Britain, 1890–1939». Med Hist, 48, 1, 2004, pàg. 29–48. PMID: 14968644.
- ↑ «Torrey E. F. i Yolken R. H. (2005). «Their bugs are worse than their bite». Washington Post, [[3 d'abril]], pàg. B01.». Arxivat de l'original el 2013-04-28. [Consulta: 6 febrer 2009].
- ↑ Medical Research Council (Regne Unit). Contribució de l'MRC a la investigació de la tuberculosi. Arxivat 2007-12-15 a Wayback Machine. Consultat el 2 de juliol del 2007.
- ↑ Wolfart W. «Surgical treatment of tuberculosis and its modifications—collapse therapy and resection treatment and their present-day sequelae». Offentl Gesundheitswes, 52, 8–9, 1990, pàg. 506–11. PMID: 2146567.
- ↑ Lalloo U., Naidoo R., Ambaram A. «Recent advances in the medical and surgical treatment of multi-drug resistant tuberculosis». Curr Opin Pulm Med, 12, 3, 2006, pàg. 179–85. DOI: 10.1097/01.mcp.0000219266.27439.52. PMID: 16582672.
- ↑ «Tuberculosis — Respiratory and Non-respiratory Notifications, England and Wales, 1913-2005». Health Protection Agency Centre for Infections, 21-03-2007. [Consulta: 1r agost 2007].
- ↑ Paolo W., Nosanchuk J. «Tuberculosis in New York city: recent lessons and a look ahead». Lancet Infect Dis, 4, 5, 2004, pàg. 287–93. DOI: 10.1016/S1473-3099(04)01004-7. PMID: 15120345.
- ↑ Organització Mundial de la Salut (OMS). Frequently asked questions about TB and HIV. Consultat el 6 d'octubre del 2006.
- ↑ Tweddle N., Livingstone P. «Bovine tuberculosis control and eradication programs in Australia and New Zealand». Vet Microbiol, 40, 1–2, 1994, pàg. 23–39. DOI: 10.1016/0378-1135(94)90044-2. PMID: 8073626.
- ↑ Departament d'Agricultura i Alimentació (Irlanda). Disease Eradication Schemes - Bovine Tuberculosis and Brucellosis. Consultat el 8 de maig del 2006.
- ↑ Cassidy, Martin. Badgers targeted over bovine TB. BBC News 2 de desembre del 2004. Consultat el 8 de maig del 2006.
- ↑ National Federation of Badger Groups (Irlanda). Cattle blamed for massive increase in bovine TB. Arxivat 2007-08-19 a Wayback Machine. Consultat el 8 de maig del 2006.
- ↑ «Badgers and cattle TB: the final report of the Independent Scientific Group on Cattle TB» (PDF). House of Commons Environment, Food and Rural Affairs Committee. [Consulta: 4 agost 2007].
- ↑ «Farmers' anger on cull rejection». BBC News, 04-07-2008. [Consulta: 4 juliol 2008].
Bibliografia
[modifica]- Báguena, María José. La tuberculosi i la seva història. Barcelona: Fundació Uriach, 1992. ISBN 84-7929-100-1.
- Blumberg HM, Leonard MK, Jasmer RM «Update on the treatment of tuberculosis and latent tuberculosis infection». JAMA, 293, 22, 2005, pàg. 2776–84. DOI: 10.1001/jama.293.22.2776. PMID: 15941808.
- Dormandy, Thomas. The White Death. Nova York: New York University Press, 2000. ISBN 0814719279.
- Joint Tuberculosis Committee of the British Thoracic Society «Control and prevention of tuberculosis in the United Kingdom: code of practice 2000». Thorax, 55, 11, 2000, pàg. 887–901. DOI: 10.1136/thorax.55.11.887. PMID: 11050256.
- Kidder, Tracy. Mountains Beyond Mountains. Nova York: Random House Trade Paperbacks, 2004. ISBN 0812973011. Un relat del tractament de la TBC a Haití, el Perú, Rússia i altres llocs.
- Lawlor, Clark. Consumption and Literature. Basingstoke: Palgrave Macmillan, 2007. ISBN 0230020038.
- Nemery B, Yew WW, Albert R, et al. «Tuberculosis, nontuberculous lung infection, pleural disorders, pulmonary function, respiratory muscles, occupational lung disease, pulmonary infections, and social issues in AJRCCM in 2004». Am. J. Respir. Crit. Care Med., 171, 6, 2005, pàg. 554–62. DOI: 10.1164/rccm.2412009. PMID: 15753485.
- Ryan, Frank. The Forgotten Plague: How the Battle Against Tuberculosis Was Won — and Lost. Little, Brown and Company, 1993. ISBN 0-316-76380-2.
- Walton D, Farmer P «MSJAMA: the new white plague». JAMA, 284, 21, 2000, pàg. 2789. DOI: 10.1001/jama.284.21.2789. PMID: 11105192.
Vegeu també
[modifica]- Alarma de tuberculosi del 2007
- Abreugrafia
- Codi ATC J04: medicaments pel tractament de la TB
- Úlcera de Buruli i lepra: altres malalties causades per micobacteris
- Tuberculosi latent
- Micobacteris no tuberculosos
- Philip D'Arcy Hart
- The Global Fund to Fight AIDS, Tuberculosis and Malaria
- UNITAID
- Globalització i malaltia
- Llista d'epidèmies
Enllaços externs
[modifica]- Prevenció i control de la tuberculosi als centres sanitaris. Web del Departament de Salut de la Generalitat de Catalunya
- Organització Mundial de la Salut (OMS) - Tuberculosi (anglès)
- «Tuberculosi». Canal Salut. Generalitat de Catalunya.