Malaltia de Crohn
 | |
 Imatge endoscòpica de colitis de Crohn en la qual es poden apreciar úlceres profundes. | |
| Tipus | malaltia inflamatòria intestinal i malaltia |
|---|---|
| Epònim | Burrill Bernard Crohn |
| Especialitat | gastroenterologia |
| Clínica-tractament | |
| Símptomes | diarrea, pèrdua de pes, dolor abdominal i fatiga muscular |
| Exàmens | biòpsia i imatgeria mèdica |
Medicació | |
| Patogènesi | |
| Associació genètica | IL23R, RUNX3, JAK2, STAT3, PSORS1C3, SP140, CPEB4 (en) |
| Classificació | |
| CIM-11 | DD70 |
| CIM-10 | K50.1 |
| CIM-9 | 555.1 |
| Recursos externs | |
| OMIM | 266600 |
| DiseasesDB | 3178 |
| MedlinePlus | 000249 |
| eMedicine | 172940, 928288 i 367666 |
| Patient UK | crohns-disease-pro |
| MeSH | D003424 |
| UMLS CUI | C0156147 |
| DOID | DOID:8778 |
La malaltia de Crohn, dita igualment enteritis regional, és una malaltia inflamatòria intestinal que pot afectar qualsevol part del tracte gastrointestinal, des de la boca fins a l'anus. Els símptomes més freqüents són dolor abdominal, diarrea (que pot ser sanguinolenta quan la inflamació és especialment greu), febre i pèrdua de pes,[1] però també pot causar complicacions fora del tracte gastrointestinal, incloent-hi anèmia, erupcions cutànies, artritis, inflamacions oculars i fatiga. La inflamació crònica pot provocar obstruccions intestinals. Els malalts de Crohn tenen una major probabilitat de desenvolupar càncer de còlon i càncer d'intestí prim.[2]
L'origen de la malaltia de Crohn rau en una sèrie d'interaccions ambientals, immunològiques i bacterianes que encara no es coneixen gaire bé.[3] Això provoca un trastorn inflamatori crònic en el qual el sistema immunitari llança un atac contra el tracte gastrointestinal, possiblement contra antígens microbians. Anteriorment es considerava que la malaltia de Crohn era una malaltia autoimmunitària, però avui en dia es creu que té a veure amb una resposta immunitària aberrant contra la microbiota de l'intestí en persones genèticament susceptibles.[4]
S'ha demostrat que la malaltia de Crohn té un aspecte genètic, principalment amb variacions del gen NOD2 i de la seva proteïna, que detecta la paret cel·lular dels bacteris. Els germans de les persones afectades tenen un risc més alt de patir aquest trastorn i en presenten diversos aspectes, com ara disbiosi intestinal, encara que no el desenvolupin.[5] La malaltia afecta homes i dones per igual. Els fumadors tenen aproximadament el doble de probabilitat de patir-la.[6] A Europa, té una incidència de 0,5-10,6 per cada 100.000 persones i una prevalença d'1,5-213 per cada 100.000.[7] Tendeix a presentar-se en la segona o tercera dècada de vida, tot i que pot fer-ho a qualsevol edat.[8] A febrer del 2025, no hi ha cap cura per a aquesta malaltia.[1] Les opcions de tractament es limiten a controlar-ne els símptomes, mantenir la remissió i evitar les recaigudes.
La malaltia deu el seu nom al gastroenteròleg estatunidenc Burrill Bernard Crohn, que el 1932 descrigué juntament amb dos col·laboradors una sèrie de pacients amb inflamació de l'ili terminal, la zona afectada més sovint per la malaltia.[9] És per aquest motiu que la malaltia també ha rebut els noms de ileïtis regional[9] i enteritis regional. Tanmateix, ja hi havia altres metges que havien descrit independentment aquest trastorn. L'exemple més notable és la descripció que en feu el 1904 el cirurgià polonès Antoni Leśniowski, motiu pel qual també es coneix com a malaltia de Leśniowski-Crohn en la bibliografia en polonès.
Classificació
[modifica]
La malaltia de Crohn és un tipus de malaltia intestinal inflamatòria (MII). Se sol manifestar al tracte gastrointestinal i es classifica segons la regió afectada. La presentació més freqüent és la forma ileocòlica, que toca l'ili distal (la darrera porció de l'intestí prim) i parts de l'intestí gros, amb un 40% dels casos, seguida per la forma estrictament ileal amb un 30%, la forma estrictament colònica amb un 20-25% i la forma exclusivament perineal i anorectal amb un 5-10%. És poc habitual l'afectació de l'esòfag, l'estómac i el duodè (la primera porció de l'intestí prim).[10] La jejunoileïtis causa zones disperses d'inflamació al jejú i l'ili. La malaltia pot atacar qualsevol part del tracte gastrointestinal, des de la boca fins a l'anus.[1]
La Classificació de Viena reconeix tres comportaments diferents de la malaltia de Crohn: estenosant, penetrant i inflamatòria. La malaltia estenosant provoca un estrenyiment de l'intestí que pot desembocar en oclusió intestinal o canvis en la mida de la femta. La malaltia penetrant crea fístules (trajectes patològics) entre l'intestí i altres estructures, com ara la pell. La malaltia inflamatòria (o malaltia no estenosant, no penetrant) provoca inflamació sense causar ni estenosi ni fístules.[11]
Signes i símptomes
[modifica]Gastrointestinals
[modifica]
Històricament, els pacients de malaltia de Crohn havien patit símptomes durant un temps considerable abans de rebre el diagnòstic. Tanmateix, en les últimes dècades, el desenvolupament de mètodes de diagnòstic més eficaços ha ajudat a escurçar el temps que triga un pacient a ser diagnosticat, que avui en dia no sol passar d'un any. La malaltia es pot presentar a qualsevol edat, amb un pic entre els 15 i els 30 anys i una edat mediana d'uns 30 anys en el moment del diagnòstic.[8] El caràcter «dispers» de la malaltia gastrointestinal i la profunditat de la inflamació fan que els símptomes inicials puguin ser més subtils que els de la colitis ulcerosa. Els pacients de malaltia de Crohn alternen brotades i períodes de remissió.[1]
Els símptomes inicials més freqüents són el dolor abdominal i la pèrdua de pes, si el trastorn afecta l'intestí prim, i la diarrea crònica, si afecta l'intestí gros.[12] La diarrea pot ser sanguinolenta. El tipus de diarrea present en la malaltia de Crohn depèn de la part de l'intestí prim o l'intestí gros que estigui afectada. La ileïtis sol provocar excrements de gran volum i bastant líquids. La colitis pot causar excrements de menys volum però més freqüència. La femta pot ser sòlida o líquida. En casos greus, els pacients poden defecar més de vint vegades al dia i a vegades s'han de llevar durant la nit per fer-ho.[13][14][15][16] La presència de sang visible a la femta és menys habitual en la malaltia de Crohn que en la colitis ulcerosa, però es pot observar en la colitis de Crohn. La femta sanguinolenta sol ser intermitent i pot ser de color vermell lluent o fosc. En casos greus de colitis de Crohn, pot aparèixer molta sang als excrements.[14] La flatulència també pot contribuir al malestar intestinal.[14]
Els símptomes causats per l'estenosi intestinal també són habituals en la malaltia de Crohn. Sovint, el dolor abdominal es fa més intens a les zones estenosades de l'intestí. Si hi ha estenosi avançada, la presència de vòmits i nàusea poden indicar l'inici d'una oclusió de l'intestí prim o l'afectació de l'estómac, el pílor o el duodè.[14] Tot i que l'associació és més forta en els casos de colitis ulcerosa, la malaltia de Crohn també pot estar associada amb la colangitis esclerosant primària, un tipus d'inflamació dels conductes biliars.[17]
El disconfort perianal pot ser prominent en la malaltia de Crohn. La presència de picor o dolor al voltant de l'anus pot ser indicativa d'inflamació, fistulització o un abscés a la zona anal o una fissura anal. En la malaltia de Crohn són habituals els fibromes cutanis perianals.[18] La malaltia de Crohn perianal pot venir acompanyada d'incontinència fecal. A l'altre extrem del tracte gastrointestinal, poden aparèixer úlceres que no es curen (úlceres aftoses). En casos rars, la malaltia de Crohn pot afectar l'esòfag i l'estómac, provocant símptomes com ara disfàgia, dolor abdominal superior i vòmits.[19]
Sistèmics
[modifica]Igual que moltes altres malalties inflamatòries cròniques, la malaltia de Crohn pot provocar una sèrie de símptomes sistèmics. El creixement insuficient és habitual en els infants. A molts d'ells se'ls diagnostica la malaltia de Crohn basant-se en la seva incapacitat de créixer de manera satisfactòria.[20] Com que es pot manifestar durant l'acceleració del creixement de la pubertat, fins a un 30% dels infants amb malaltia de Crohn poden tenir creixement retardat.[21] També pot haver-hi febre, tot i que aquesta no sol excedir la temperatura de 38,5 ˚C llevat que hi hagi una complicació, com ara un abscés. En els individus més adults, la malaltia de Crohn es pot manifestar en forma de pèrdua de pes (sovint en relació amb una minva del consum d'aliments, car els pacients amb símptomes intestinals sovint se senten millor quan deixen de menjar, motiu pel qual poden perdre l'apetit).[20] Els pacients amb afectació estesa de l'intestí prim també poden patir malabsorció de carbohidrats o lípids, cosa que pot agreujar la pèrdua de pes.[22]
Extraintestinals
[modifica]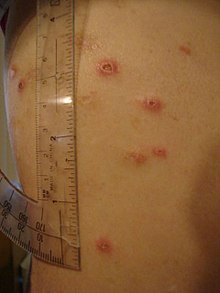
A més de causar símptomes sistèmics i gastrointestinals, la malaltia de Crohn pot afectar molts altres òrgans.[23] La inflamació de la part interior de l'ull, coneguda com a uveïtis, pot provocar visió borrosa i dolor ocular, especialment amb exposició a la llum (fotofòbia). La inflamació també pot afectar la part blanca de l'ull (escleròtica), un trastorn anomenat «episcleritis». Sense tractament, tant l'episcleritis com la uveïtis poden fer perdre la visió.
La malaltia de Crohn està associada amb un tipus de malalties reumatològiques, conegudes com a «espondiloartropaties seronegatives». Aquest grup de malalties es caracteritza per la inflamació d'una o diverses articulacions (artritis) i/o les èntesis (entesitis). L'artitis també pot afectar les articulacions grans, com ara els genolls o les espatlles, o pot afectar únicament les articulacions petites de les mans i els peus. L'artritis també pot afectar la columna vertebral, provocant espondilitis anquilosant (si afecta tota la columna) o sacroiliïtis (si només n'afecta la part baixa).[24]

La malaltia de Crohn també pot afectar la pell, la sang i el sistema endocrí. L'afectació cutània més habitual, l'eritema nodós, apareix en forma de nòduls vermells, tendres i prominents que sovint sorgeixen a la canya de les cames.[25] És degut a la inflamació del teixit subcutani subjacent i es caracteritza per la presència de panniculitis septal. Una altra lesió cutània, la piodèrmia gangrenosa, sol presentar-se en forma de nòduls ulcerosos dolorosos. La malaltia de Crohn també augmenta el risc que es formin coàguls sanguinis. Per això, una tumefacció dolorosa de la part baixa de les cames pot indicar trombosi venosa profunda, mentre que la dispnea pot ser el resultat d'un embolisme pulmonar. L'anèmia hemolítica autoimmunitària, un trastorn en el qual el sistema immunitari ataca els glòbuls vermells, també és més comuna en pacients de malaltia de Crohn i pot provocar fatiga, pal·lidesa i altres símptomes típics de l'anèmia. L'acropàquia, una deformitat de la punta dels dits, també pot resultar de la malaltia de Crohn. Finalment, la malaltia de Crohn augmenta el risc d'osteoporosi (disminució de la massa o densitat dels ossos). Els pacients amb osteoporosi es trenquen els ossos amb més facilitat.[26]
La malaltia de Crohn també pot causar complicacions neurològiques (segons algunes fonts, en fins a un 15% de pacients).[27] Les més habituals són convulsions, accidents vasculars cerebrals, miopatia, neuropatia perifèrica, maldecaps i depressió.[27]
Els malalts de Crohn també poden patir de síndrome de sobreproliferació bacteriana de l'intestí prim, que dona símptomes similars.[28]
A la cavitat oral, la quilitis granulomatosa i altres tipus de granulomatosi orofacial, piostomatitis vegetant, estomatitis aftosa recorrent, llengua geogràfica i estomatitis migratòria es donen més sovint en pacients amb malaltia de Crohn que en la població en general.[29]
Causa
[modifica]| Factors de risc en la malaltia de Crohn i en la colitis ulcerosa | ||
|---|---|---|
| Malaltia de Crohn | Colitis ulcerosa | |
| Tabaquisme | Risc més alt | Risc més baix[30] |
| Edat | Inici habitualment entre els 15 i 30 anys[31] |
Pic d'incidència entre els 15 i 25 anys |
Sembla que la malaltia de Crohn és causada per una combinació de factors ambientals i predisposició genètica.[32] La malaltia de Crohn és el primer trastorn genèticament complex pel qual es coneix en bastant detall la relació entre els factors de risc genètics i el sistema immunitari.[33] Cada mutació de risc fa una petita contribució al risc general de patir la malaltia de Crohn (aproximadament 1:200). Les dades genètiques i l'avaluació directa de la immunitat dels pacients indica que es tracta d'un defecte del sistema immunitari innat.[34] Segons aquesta hipòtesi, la inflamació crònica present en la malaltia de Crohn és un intent del sistema immunitari adaptatiu de compensar la deficiència de la immunitat innata.[35]
Genètica
[modifica]
La malaltia de Crohn té un component genètic.[36] És més freqüent en certes famílies i els germans de malalts de Crohn tenen una probabilitat 30 vegades més gran de patir aquest trastorn que la població en general.
La primera mutació associada a la malaltia de Crohn en ser descoberta era una mutació de pauta de lectura al gen NOD2 (també conegut com a gen CARD15),[37] seguida pel descobriment de mutacions puntuals.[38] A hores d'ara ja s'ha trobat més d'una trentena de gens associats, la majoria dels quals tenen una funció biològica coneguda. Per exemple, un dels gens associats és el gen XBP1, que té un paper en la ruta de resposta a proteïnes mal plegades del reticle endoplasmàtic.[39][40]
Factors ambientals
[modifica]L'alta incidència de la malaltia de Crohn al món industrialitzat indica que té un component ambiental. La malaltia de Crohn està associada a un consum elevat de proteïna animal i una proporció elevada d'àcids grassos poliinsaturats omega 6 en relació amb els omega 3.[41] La malaltia de Crohn presenta una associació negativa amb el consum de proteïna vegetal. No té cap associació amb la proteïna dels peixos.[41] El tabaquisme augmenta el risc que la malaltia entri en fase activa («brotada»).[42] L'advent de l'anticoncepció hormonal als Estats Units a la dècada del 1960 està associat amb un clar augment en la incidència de la malaltia. Una de les hipòtesis és que l'efecte dels anticonceptius sobre l'aparell digestiu és comparable al del tabaquisme.[43] La isotretinoïna està associada amb la malaltia de Crohn.[44][45][46] És probable que l'estrès emocional agreugi la malaltia.[47] Les micropartícules dietètiques, com les que es troben a la pasta de dents, han sigut estudiades pels seus efectes sobre la immunitat, però el seu consum no és més elevat en els malalts de Crohn.[48][49]
Sistema immunitari
[modifica]Fins a principis del segle xxi, l'opinió més estesa era que la malaltia de Crohn és un trastorn autoimmunitari primari dels limfòcits T. Una opinió més recent suggereix que la malaltia és deguda a una deficiència de la immunitat innata.[50] Segons aquesta opinió, un defecte en la secreció de citocines per part dels macròfags provoca una deficiència en la immunitat innata i condueix a una resposta inflamatòria antimicrobiana sostinguda al còlon, que té una càrrega bacteriana elevada.[34][51]
Una altra teoria diu que la inflamació pròpia de la malaltia de Crohn és provocada per una resposta de citocines exagerada per part dels limfòcits Th1.[52] Estudis més recents indiquen que és més important el paper dels limfòcits Th17.[53]
El gen que ha estat relacionat més recentment amb la malaltia de Crohn és el gen ATG16L1, que podria induir un procés d'autofàgia i reduir la capacitat del cos de lluitar contra bacteris invasors.[54] Un altre estudi recent proposa que el sistema immunitari dels humans evolucionà amb paràsits a l'interior del cos, i que la manca de paràsits a causa de les condicions d'higiene actuals ha afeblit el sistema immunitari. Els científics administraren paràsits inofensius als participants, que hi respongueren positivament.[55]
Microbis
[modifica]La causa de la malaltia de Crohn no és una infecció amb una espècie concreta de bacteris patògens.[56] Actualment es creu que els microbis simplement aprofiten el fet que l'hoste té la capa mucosa afeblida i és incapaç d'eliminar bacteris de la paret intestinal (dos dels símptomes de la malaltia de Crohn).[57] Alguns estudis han suggerit que Mycobacterium avium subspecies paratuberculosis (MAP), un bacteri que provoca una malaltia similar en els bovins, podria estar implicat en la malaltia de Crohn.[58] Els antígens portadors de mannosa (mannines) presents en el llevat també podrien causar una resposta immunitària per part d'anticossos.[59] Altres estudis han relacionat soques específiques d'escheríchia coli enteroadherent amb la malaltia.[60] Tanmateix, la relació entre tipus concrets de bacteris i la malaltia de Crohn encara és incerta.[61][62]
Estudis sobre ratolins han suggerit que alguns dels símptomes de la malaltia del Crohn, la colitius ulcerosa i la síndrome de l'intestí irritable tenen la mateixa causa subjacent. Es trobaren nivells elevats d'una serina-proteasa a mostres de biòpsia obtingudes de pacients de les tres malalties.[63] S'ha observat que la introducció experimental d'aquesta serina-proteasa en ratolins produeix dolor generalitzat associat a una síndrome de l'intestí irritable, a més de colitis, ambdós símptomes típics de les tres malalties.[64] Les variacions regionals i temporals d'aquestes malalties segueixen les variacions associades a la infecció pel protozou Blastocystis.[65]
La hipòtesi de la cadena de fred suggereix que bacteris psicròtrofs com ara algunes espècies de Yersinia i Listeria contribueixen a la malaltia. S'ha observat una correlació estadística entre el període en què es començà a utilitzar la refrigeració als Estats Units i l'expansió de la malaltia.[66][67][68]
Sembla haver-hi una relació entre la malaltia de Crohn, els micobacteris, altres bacteris patògens i marcadors genètics.[69][70] Molts individus tenen factors genètics que els predisposen a infeccions per Mycobacterium avium subsp. paratuberculosis. Aquest bacteri produeix maninnes que el protegeixen a si mateix i a altres bacteris de la fagocitosi, cosa que provoca una sèrie d'infeccions secundàries.[71]
Fisiopatologia
[modifica]
| Fisiopatologia de la malaltia de Crohn i de la colitis ulcerosa | ||
|---|---|---|
| Malaltia de Crohn | Colitis ulcerosa | |
| Resposta de les citocines | Associació amb Th17[53] | Associació vaga amb Th2 |
Durant una colonoscòpia sovint s'obtenen biòpsies del còlon per confirmar el diagnòstic. Determinats trets característics de la patologia són indicatius de malaltia de Crohn. Per exemple, la malaltia presenta inflamació transmural, cosa que significa que la inflamació pot afectar tot el gruix de la paret intestinal. La ulceració es produeix quan la malaltia està molt activa. Hi sol haver una transició brusca entre el teixit no afectat i l'úlcera, que és un signe característic conegut amb el nom de «lesions discontínues». Al microscopi, les biòpsies del còlon afectat poden presentar inflamació mucosal caracteritzada per infiltració focal de neutròfils (un tipus de cèl·lula inflamatòria) a l'epiteli, normalment a l'àrea que hi ha sobre els agregats limfoides. Juntament amb les cèl·lules mononuclears, aquests neutròfils poden infiltrar les criptes, on provoquen inflamació (criptitis) o abscessos (abscessos críptics). Els granulomes són agregats de derivats dels macròfags coneguts com a «cèl·lules gegants» que es troben en un 50% dels casos i tenen una major especificitat per la malaltia de Crohn. Al microscopi, els granulomes de la malaltia de Crohn no presenten la «caseació» (un aspecte similar al del formatge) típica dels granulomes d'origen infecciós, com ara els de la tuberculosi. Les biòpsies també poden revelar danys mucosals crònics, com ara l'afebliment de les vellositats intestinals, la ramificació atípica de les criptes o canvis en el tipus de teixit (metaplàsia). Un exemple de metaplàsia, la metaplàsia de cèl·lules de Paneth, consisteix en l'aparició de cèl·lules de Paneth (que normalment es troben a l'intestí prim) a altres parts del sistema gastrointestinal.[72]
Diagnòstic
[modifica]

A vegades pot resultar complicat diagnosticar la malaltia de Crohn[8] i sovint cal dur a terme una sèrie de proves per ajudar el metge a fer el diagnòstic.[14] A vegades, ni tan sols n'hi ha prou amb totes les proves disponibles per diagnosticar malaltia de Crohn amb total certesa. Una colonoscòpia té una eficàcia del 70%, mentre que les altres proves són menys eficaces. La malaltia és especialment difícil de diagnosticar quan afecta l'intestí prim, car una colonoscòpia tradicional només arriba al còlon i la part baixa de l'intestí prim. L'endoscòpia per càpsula[73] contribueix a fer un diagnòstic per endoscòpia. Les cèl·lules gegants multinucleades, habitualment presents a les lesions provocades per la malaltia de Crohn, són menys comunes a les lesions del liquen nítid.[74]
Endoscòpia
[modifica]La millor prova per diagnosticar la malaltia de Crohn és una colonoscòpia, que permet visualitzar directament el còlon i l'ili terminal i, per tant, identificar el patró de la malaltia. A vegades, el colonoscopi arriba més enllà de l'ili terminal, però depèn del pacient. El gastroenteròleg també pot agafar una biòpsia durant la colonoscòpia, que pot servir per confirmar el diagnòstic. Una distribució segmentada de la malaltia amb afectació del còlon o l'ili, però no el recte, és indicatiu de malaltia de Crohn, igual que altres estigmes endoscòpics.[75] Encara no es coneix amb certesa la utilitat de l'endoscòpia per càpsula per diagnosticar aquest trastorn.[76] A la colonoscòpia s'observa un aspecte de "llambordes" en aproximadament un 40% dels casos de malaltia de Crohn, que és degut a la presència de zones ulcerades separades per espais estrets de teixit sa.
Proves radiològiques
[modifica]Un trànsit baritat pot suggerir un diagnòstic de malaltia de Crohn i és útil quan l'intestí prim és l'única part del cos afectada. Com que les colonoscòpies i les gastroscòpies només permeten visualitzar directament l'ili terminal i el principi del duodè, no serveixen per examinar la resta de l'intestí prim. Per tant, es fa servir una radiografia amb trànsit baritat, en la qual el pacient s'empassa una suspensió de sulfat de bari i el metge pren imatges fluoroscòpiques de l'intestí al llarg d'un cert període. Aquesta tècnica permet comprovar si l'intestí prim està inflamat o estret.[75][77] L'ús d'ènemes de bari, en els quals s'insereix bari al recte i es fa servir fluoroscòpia per observar l'intestí, és poc habitual en el diagnòstic de malaltia de Crohn, car es prefereixen les colonoscòpies. Tanmateix, encara resulten útils a l'hora d'identificar anormalitats anatòmiques quan les estenosis del còlon són massa petites perquè hi passi el colonoscopi, així com a l'hora de detectar fístules colòniques (en aquest cas, cal utilitzar substàncies iodades com a contrast).[78]
La tomografia computada (TC) és útil per examinar l'intestí prim mitjançant protocols d'enteròclisi.[79] També serveixen per buscar complicacions intraabdominals de la malaltia de Crohn, com ara abscessos, oclusions de l'intestí prim o fístules.[80] La imatgeria per ressonància magnètica (MRI) és una altra opció per observar l'intestí prim i buscar complicacions, però és més cara i menys habitual als centres mèdics.[81]
Anàlisis de sang
[modifica]Un hemograma pot revelar la presència d'anèmia, que pot ser deguda a pèrdua de sang, deficiència de vitamina B₁₂ o ferro i, a vegades, hemòlisi autoimmunitària. Aquesta última pot acompanyar la ileïtis, car el cos absorbeix la vitamina B₁₂ a l'ili.[82] El grau d'inflamació també es pot determinar mesurant la velocitat de sedimentació globular (VSG) o la proteïna C reactiva (PCR).[83] També serveix per als pacients als quals s'ha practicat una ileectomia per tractar la malaltia. Un altre tipus d'anèmia és l'anèmia per malaltia crònica, que es caracteritza per ser microcítica i hipocròmica. N'hi ha diverses possibles causes, incloent-hi els medicaments que es fan servir per tractar les malalties inflamatòries intestinals, com ara l'azatriopina, que pot provocar citopènia, i la sulfasalazina, que pot reduir l'absorció de folat. S'ha estudiat l'ús de proves per detectar anticossos contra Saccharomyces cerevisiae (ASCA) i anticossos anticitoplasma de neutròfils (ANCA) a l'hora d'identificar les malalties inflamatòries intestinals[84] i per distingir la malaltia de Crohn de la colitis ulcerosa.[85] A més, una major quantitat d'anticossos serològics com ara ASCA, antilaminaribiòsids [Glc(β1,3)Glb(β); ALCA], antiquitobiòsids (GlcNAc(β1,4)GlcNAc(β); ACCA], antimannobiòsids [Man(α1,3)Man(α)AMCA], antilaminarines [Glc(β1,3))3n(Glc(β1,6))n; anti-L] i antiquitines [(GlcNAc(β1,4)n; anti-C] és indicativa de comportament patològic i necessitat de cirurgia, i pot ajudar a establir el pronòstic de la malaltia de Crohn.[86][87][88][89]
Comparació amb la colitis ulcerosa
[modifica]El trastorn que imita més sovint els símptomes de la malaltia de Crohn és la colitis ulcerosa, que també és una malaltia inflamatòria intestinal que pot afectar el còlon i provocar símptomes similars. És important distingir-les, car tant l'evolució i com el tractament poden no ser els mateixos. Tanmateix, a vegades resulta impossible diferenciar-les i es fa un diagnòstic de colitis indeterminada.[14][15]
| Signe | Malaltia de Crohn | Colitis ulcerosa |
|---|---|---|
| Afectació de l'ili terminal | Sovint | Rarament |
| Afectació del còlon | Gairebé sempre | Sempre |
| Afectació del recte | Rarament | Gairebé sempre[90] |
| Afectació de la zona perianal |
Sovint[91] | Rarament |
| Afectació de les vies biliars | No canvia la incidència de colangitis esclerosant primària | Augmenta la incidència[92] |
| Distribució de la malaltia | Àrees d'inflamació disperses (lesions discontínues) | Àrea inflamada contínua[90] |
| Endoscòpia | Úlceres geogràfiques i serpiginoses profundes | Ulceració contínua |
| Profunditat de la inflamació | Pot ser transmural i penetrar els teixits[93][91] | Poc profunda, mucosal |
| Estenosi | Sovint | Rarament |
| Granulomes a les biòpsies | Pot haver-hi granulomes no necrotitzants, no peri-criptes intestinals[91][94][95] | No s'observen granulomes no peri-criptes intestinals[90] |
Tractament
[modifica]| Malaltia de Crohn | Colitis ulcerosa | |
|---|---|---|
| Mesalamina | Menys eficaç[96] | Més eficaç[96] |
| Antibiòtics | Eficaços a llarg termini[97] | Rarament eficaços[98] |
| Cirurgia | Sol tornar després de la resecció de la part afectada |
Es pot curar mitjançant la resecció del còlon |
Ara per ara, la malaltia de Crohn és incurable. A vegades resulta impossible fer que el pacient entri en remissió i, fins i tot en els casos en què s'aconsegueix, pot durar relativament poc. Una vegada s'ha induït la remissió, es pot evitar que el pacient recaigui i controlar els seus símptomes mitjançant fàrmacs i ajustaments d'estil de vida i de dieta, així com canvis de costums alimentaris (menjar més sovint però menys quantitat), reducció d'estrès, un nivell moderat d'activitat i exercici. En la majoria de casos no s'aconsella recórrer a la cirurgia, car no garanteix una remissió permanent. Si es controla bé, la malaltia de Crohn no té per què afectar el dia a dia dels pacients de manera significativa.[99] La malaltia de Crohn només es tracta quan presenta símptomes i el tractament consisteix primerament a tractar el problema agut i després en mantenir la remissió.


Canvis d'estil de vida
[modifica]Alguns canvis d'estil de vida, incloent-hi ajustaments dietètics, una dieta elemental, una hidratació adequada i deixar de fumar, poden reduir els símptomes de la malaltia de Crohn. El tabaquisme, en canvi, pot agreujar-los, de manera que es recomana als pacients fumadors que deixin el tabac. Menjar poc i sovint és bo pels malalts amb poc apetit. Una dieta equilibrada amb quantitats adequades de cada nutrient pot ajudar a controlar els símptomes. La fatiga es pot prevenir fent exercici habitualment, consumint una dieta sana i dormint les hores suficients. Un diari d'aliments pot contribuir a identificar els tipus de menjar que provoquen símptomes. Alguns pacients han de seguir una dieta amb poca fibra per tal de controlar els símptomes, especialment si aquests són provocats per aliments rics en fibres.[99] Alguns malalts milloren si eliminen la caseïna (una proteïna present a la llet de vaca) i el gluten (que es troba al blat, el sègol i l'ordi) de la seva dieta, el que pot ser degut a una intolerància (no al·lèrgia) a aquests nutrients.[100]
Medicaments
[modifica]El tractament agut es basa en l'ús de fàrmacs per combatre infeccions (normalment, antibiòtics) o reduir la inflamació (normalment, medicaments antiinflamatoris de tipus aminosalicilat i corticoesteroides). Una vegada els símptomes han entrat en remissió, el tractament s'orienta envers el manteniment, amb l'objectiu d'evitar una recaiguda. L'ús de corticoesteroides durant períodes llargs té efectes secundaris importants, per la qual cosa no se'ls sol utilitzar com a tractament de llarg termini. Les alternatives inclouen prendre només aminosalicilats, tot i que pocs pacients mantenen la remissió amb aquest tractament i la majoria acaben necessitant medicaments immunosupressors.[91] També s'ha suggerit que els antibiòtics modifiquen la flora intestinal, cosa que implica que el seu ús continuat comporta un risc de sobreproliferació de patògens com ara Clostridium difficile.[101]
Els medicaments que es fan servir per tractar els símptomes de la malaltia de Crohn inclouen formulacions d'àcid 5-aminosalicílic (5-ASA), la prednisona i immunomoduladors com ara l'azatioprina (profàrmac de la 6-mercaptopurina), el metotrexat, l'infliximab, l'adalimumab,[15] el certolizumab[102] i el natalizumab.[103][104] La hidrocortisona es fa servir per tractar atacs greus de malaltia de Crohn.[105]
La pèrdua gradual de sang al tracte gastrointestinal i la inflamació crònica sovint acaben provocant anèmia. Les directrius professionals indiquen que cal supervisar el pacient per detectar-ne qualsevol cas. Un control adequat de la malaltia sol millorar l'anèmia per malaltia crònica però, si el pacient és deficient en ferro, pot necessitar suplements de ferro per via oral. A vegades cal administrar ferro per via parenteral.[106]
Cirurgia
[modifica]La cirurgia no pot curar la malaltia de Crohn, tot i que es fa servir quan es produeix un bloqueig parcial o total de l'intestí. Pot ser necessari operar el pacient per tractar complicacions com ara oclusions, fístules o abscessos, o si la malaltia no respon als medicaments. Després de la primera operació, la malaltia tendeix a reaparèixer als marges de la resecció, tot i que també pot fer-ho a altres parts de l'aparell digestiu. Les reseccions fan que s'acumuli teixit cicatricial, cosa que pot provocar estenosi (l'intestí queda massa estret perquè els excrements hi puguin passar sense problemes) i augmentar el risc de bloqueig. Alguns pacients als quals s'ha practicat una resecció poden necessitar-ne una altra en menys de cinc anys.[107] Quan es produeix una obstrucció a causa d'estenosi, dues de les opcions de tractament són l'estricturoplàstia i la resecció de la part de l'intestí afectada. No hi ha cap diferència estadísticament significativa entre l'estricturoplàstia i la resecció quan el duodè és la part afectada. Un estudi trobà que el 31% i el 27% d'aquests pacients hagueren de ser reoperats, respectivament, cosa que indica que l'estricturoplàstia és un tractament eficaç per determinats pacients amb afectació duodenal.[108] Tanmateix, hi ha indicis que l'estricturoplàstia afavoreix el desenvolupament de càncer d'intestí prim.[109]
La resecció de parts de l'intestí prim pot resultar en síndrome de l'intestí curt (SIC), que se sol produir en pacients als quals s'ha tallat almenys la meitat de l'intestí prim.[110] El símptoma principal d'aquesta síndrome és la diarrea, tot i que també pot provocar còlics, inflament i pirosi. Es pot tractar amb canvis dietètics, alimentació intravenosa, suplements de vitamines o minerals i medicaments. Una altra complicació que pot afectar els pacients als quals s'ha llevat l'ili terminal és diarrea molt aigualida, que és deguda a la incapacitat de l'ili de reabsorbir els àcids biliars després d'una resecció de l'ili terminal.
Alguns casos de SIC poden necessitar un trasplantament d'intestí, tot i que hi ha molt pocs centres que practiquin aquesta operació i el risc és molt elevat a causa de la possibilitat que l'intestí trasplantat sigui infectat o rebutjat pel cos del receptor.[111]
Medicina alternativa
[modifica]Més de la meitat de malalts de Crohn han provat teràpies complementàries o alternatives,[112] que inclouen dietes especials, probiòtics, oli de peix i altres suplements nutricionals o a base d'herbes. Alguns científics pensen que cal investigar més aquests tractaments per tal de poder distingir entre teràpies eficaces i «pseudoteràpies» que no serveixen de res.[113]
- L'anatabina és un antiinflamatori que es ven sense recepta amb el nom de marca «Anatabloc». No hi ha cap estudi revisat per experts que hagi demostrat la seva efectivitat per tractar les MII, però hi ha casos anecdòtics de pacients que milloren amb aquest medicament. Tot i que encara no hi ha cap estudi definitiu, Star Scientific i Rock Creek Pharmaceuticals han dut a terme estudis sobre els efectes d'Anatabloc en la malaltia de Crohn i la colitis ulcerosa, obtenint resultats preliminars positius en models animals.[114]
- L'acupuntura, utilitzada tradicionalment per tractar les malalties inflamatòries intestinals a la Xina, es fa servir cada vegada més al món occidental.[115] No hi ha proves suficients per recomanar l'ús d'aquesta teràpia, tot i que cal dur a terme més estudis sobre el tema.[116]
- L'homeopatia és un tractament popular per la malaltia de Crohn a Alemanya, tot i que cap estudi clínic no ha demostrat que sigui eficaç.[117]
- S'ha suggerit que la marihuana podria tenir un efecte beneficial sobre la malaltia de Crohn. Dos estudis publicats el 2013 semblaren confirmar aquesta hipòtesi,[118][119] tot i que cap dels dos no inclogué un nombre elevat de pacients.
Curs
[modifica]La malaltia de Crohn és una malaltia crònica que actualment no es pot curar. Els períodes de millora es van alternant amb brotades durant els quals els símptomes s'agreugen. Els tractaments disponibles permeten a la majoria de pacients mantenir un pes saludable i la mortalitat associada a la malaltia és relativament baixa. Tanmateix, la malaltia de Crohn augmenta el risc de patir càncer d'intestí prim i de còlon.[120] Depenent de la persona, pot ser un trastorn benigne, moderat o greu. Alguns pacients només en tenen una brotada i altres tenen símptomes contínuament. Els malalts solen recaure, tot i que a vegades passen anys o fins i tot dècades abans que el trastorn torni a manifestar-se. La majoria de pacients viuen tants anys com una persona sana.[121]
Complicacions
[modifica]| Complicacions de la malaltia de Crohn i de la colitis ulcerosa | |||
|---|---|---|---|
| Malaltia de Crohn | Colitis ulcerosa | ||
| Deficiència de nutrients | Risc elevat | ||
| Risc de patir càncer de còlon |
Baix | Considerable | |
| Prevalença de complicacions extraintestinals[122] | |||
| Iritis/uveïtis | Dones | 2,2% | 3,2% |
| Homes | 1,3% | 0,9% | |
| Colangitis esclerosant primària |
Dones | 0,3% | 1% |
| Homes | 0.4% | 3% | |
| Espondilitis anquilosant |
Dones | 0,7% | 0,8% |
| Homes | 2,7% | 1,5% | |
| Piodèrmia gangrenosa |
Dones | 1,2% | 0,8% |
| Homes | 1,3% | 0,7% | |
| Eritema nodós | Dones | 1,9% | 2% |
| Homes | 0,6% | 0,7% | |

La malaltia de Crohn pot provocar diversos tipus de complicació mecànica als intestins, incloent-hi oclusions, fístules i abscessos. L'oclusió sol sorgir d'estrenyiments o adherències que redueixen el diàmetre de la llum de l'intestí i bloquen el pas dels continguts intestinals. També es poden formar fístules entre dues nanses d'intestí, entre l'intestí i la bufeta urinària, entre l'intestí i la vagina i entre l'intestí i la pell. Els abscessos són focus d'infecció que han estat aïllats per pus. En els malalts de Crohn, poden aparèixer a l'abdomen o la zona perianal. La malaltia de Crohn és la causa d'un 10% de les fístules vesicoentèriques i la causa més habitual de fístules ileovesicals.[123]
La malaltia de Crohn també augmenta el risc de patir càncer a l'àrea inflamada. Per exemple, els pacients de malaltia de Crohn amb afectació de l'intestí prim tenen un risc més elevat de tenir càncer de l'intestí prim. De manera similar, els pacients amb colitis de Crohn tenen un risc relatiu de desenvolupar càncer de còlon igual a 5,6.[124] Es recomana fer colonoscòpies periòdiques a les persones que han tingut la malaltia de Crohn des de fa vuit anys o més, per tal de detectar un possible càncer de còlon.[125] Alguns estudis han indicat que la quimioprotecció podria servir per prevenir el càncer colorectal en els pacients amb colitis de Crohn. S'han suggerit dos agents: els folats i els preparats de mesalazina.[126]
Els malalts de Crohn poden patir malnutrició per molts motius diferents, incloent-hi una minva en el consum d'aliments i la malabsorpció. Aquest risc és més elevat en els pacients als quals s'ha practicat una resecció de l'intestí prim, que poden haver de prendre suplements orals per consumir més calories. En els casos més greus, pot ser necessari recórrer a la nutrició parenteral total (NPT). La majoria de pacients amb malaltia de Crohn moderada o greu han de consultar un dietista que els ajudi a mantenir una dieta correcta.[127]
La malaltia de Crohn pot provocar complicacions importants, incloent-hi oclusió intestinal, abscessos, perforació i hemorràgia.[128] També pot causar problemes durant l'embaràs. Alguns medicaments poden fer mal al fetus o la mare. Es pot un obstetre i un gastroenteròleg sobre la malaltia de Crohn i els medicaments associats per prendre mesures preventives. En alguns casos, la malaltia remet durant l'embaràs. Alguns fàrmacs també poden afectar el recompte d'espermatozoides o reduir d'altres maneres la capacitat dels homes de concebre.[129]
Epidemiologia
[modifica]S'ha pogut esbrinar la incidència de la malaltia de Crohn gràcies a estudis poblacionals duts a terme a Noruega i els Estats Units (6 i 7,1 casos a l'any per cada 100.000 persones, respectivament). La Fundació Americana per a la Colitis i la Malaltia de Crohn n'estima la prevalença en aproximadament 149:100.000, mentre que els NIH avancen la xifra d'entre 28 i 199 per cada 100.000 persones.[130][131] La malaltia de Crohn té una major incidència als països nòrdics i, dins d'un mateix país, a les regions septentrionals.[132] Es creu que la incidència de la malaltia és similar a Europa, però més baixa a Àsia i Àfrica.[130] És més comuna entre els jueus asquenazites[133] i els fumadors.[134]
La incidència de la malaltia de Crohn té una distribució bimodal: tendeix a afectar adolescents i adults joves, a més de gent d'entre 50 i 70 anys, mentre que als grups d'edat entre aquests dos pics que presenten símptomes similars se'ls sol diagnosticar síndrome de l'intestí irritable (SII).[14] Rarament apareix durant la infància; quan ho fa, afecta predominantment el sexe femení.[135] Tanmateix, si es tenen en compte tots els grups d'edat, la preferència femenina de la malaltia de Crohn és molt minsa.[136] Els pares, germans o fills de malalts de Crohn tenen una probabilitat entre 3 i 20 vegades superior de desenvolupar aquest trastorn.[137] Estudis de bessons han demostrat una concordança superior al 55% per la malaltia de Crohn.[138]
Història
[modifica]Tant Giovanni Battista Morgani (1682-1771) com el metge escocès Thomas Kennedy Dalziel (1861-1924) descrigueren casos de malalties inflamatòries intestinals.[139] L'any 1904, el cirurgià polonès Antoni Leśniowski fou el primer a descriure la ileitis terminalis. Tanmateix, com que el nom de Crohn precedia el de Leśniowski en l'ordre alfabètic, la malaltia acabà sent coneguda com a «malaltia de Crohn» arreu del món. Polònia és l'únic país on es continua coneixent com a «malaltia de Leśniowski-Crohn». El gastroenteròleg estatunidenc de l'Hospital Mount Sinai (Nova York) Burrill Bernard Crohn en descrigué catorze casos el 1932 i n'informà l'Associació Mèdica Nord-americana amb el títol Terminal ileitis: A new clinical entity ('Ileïtis terminal: una nova entitat clínica'). El mateix any, Crohn i els seus col·laboradors Leon Ginzburg i Gordon Oppenheimer publicaren una sèrie de casos titulada Regional ileitis: a pathological and clinical entity ('Ileïtis regional: una entitat patològica i clínica').[9]
Recerca
[modifica]A Seattle, un equip d'investigació sobre trasplantaments al·logènics en la malaltia de Crohn està duent a terme un assaig clínic de fase 2 per curar la malaltia de Crohn amb un trasplantament de medul·la òssia, basant-se en el fet que pacients amb malaltia de Crohn que han rebut un tal trasplantament per un motiu diferent s'han curat d'aquesta malaltia.[140]
Investigadors del University College de Londres han posat en dubte la conveniència de reprimir el sistema immunitari dels malalts de Crohn, suggerint que el problema podria raure en un sistema immunitari excessivament feble, no excessivament fort. El seu estudi revelà que els malalts de Crohn presentaven una resposta anormalment dèbil a les noves infeccions, evidenciada per la manca de flux de sang a la ferida. La resposta millorava si se'ls administrava citrat de sildenafil.[34]
Estudis recents amb teràpia helmíntica o ancilòstoms per tractar la malaltia de Crohn i altres trastorns immunitaris (no vírics) han tingut resultats prometedors.[141]
Molts estudis preclínics han demostrat que l'activació dels receptors de cannabinoides CB1 i CB2 intervé en les funcions biològiques del tracte digestiu.[142] En els animals, l'activació dels receptors CB1 i CB2 té un potent efecte antiinflamatori.[143] Els cannabinoides i la modulació del sistema endocannabinoides és un mitjà terapèutic innovador per tractar una àmplia varietat de trastorns digestius, incloent-hi les malalties inflamatòries intestinals.[144]
- El metotrexat és un antimetabòlit antagonista del folat que també es fa servir com a agent quimioterapèutic. Ajuda a mantenir en remissió els pacients que han deixat de prendre corticoesteroides.[145]
- El metronidazole i la ciprofloxacina són antibiòtics que s'utilitzen per tractar malaltia de Crohn amb afectació colònica o perianal, tot i que aquesta indicació no ha estat aprovada per l'Administració d'Aliments i Fàrmacs dels Estats Units.[146] També serveixen per tractar complicacions, com ara abscessos i altres infeccions associades a la malaltia de Crohn.[14]
- La talidomida ha mostrat ser eficaç per revertir els signes endoscòpics de la malaltia.[147]
Hi ha indicis que el bacteri Mycobacterium avium paratuberculosis (MAP) podria ser un agent causal de la malaltia de Crohn (vegeu Paratuberculosi). Per tant, s'està investigant l'erradicació de MAP com a opció terapèutica.[148]
Referències
[modifica]- ↑ 1,0 1,1 1,2 1,3 «Malaltia inflamatòria intestinal». Canal Salut. Departament de Salut de la Generalitat de Catalunya, 8 març 2023. [Consulta: 8 febrer 2025].
- ↑ Baumgart i Sandborn, 2012, p. 1.601.
- ↑ Cheng et al., 2019, p. 283.
- ↑ Sorini et al., 2018, p. 7.
- ↑ Hedin et al., 2017, p. 359 i 360.
- ↑ Lakatos et al., 2013, p. 1.013.
- ↑ Burisch et al., 2013, p. 324 i 325.
- ↑ 8,0 8,1 8,2 Feldman, Friedman i Brandt, 2016, «Crohn's Disease» (B. E. Sands i C. A. Siegel).
- ↑ 9,0 9,1 9,2 Crohn, Ginzburg i Oppenheimer, 1932.
- ↑ Schraut, 2002, p. 255 i 256.
- ↑ Gasche et al., 2000, p. 10.
- ↑ Givel, Mortensen i Roche, 2010, «Anorectal and Colonic Crohn's Disease» (N. Mortensen i S. Travis).
- ↑ Baumgart i Sandborn, 2012, p. 1.594.
- ↑ 14,0 14,1 14,2 14,3 14,4 14,5 14,6 14,7 Wu, George Y; Marcy L Coash i Senthil Nachimuthu. «Crohn Disease» (en anglès). eMedicine, 17-03-2010. [Consulta: 15 abril 2010].
- ↑ 15,0 15,1 15,2 Podolsky, Daniel K. «Inflammatory Bowel Disease» (en anglès). New England Journal of Medicine, 347, 6, 2002, pàg. 417–29. DOI: 10.1056/NEJMra020831. PMID: 12167685.
- ↑ Mueller, M. H.; M. E. Kreis, M. L. Gross, H. D. Becker, T. T. Zittel i E. C. Jehle «Anorectal functional disorders in the absence of anorectal inflammation in patients with Crohn's disease» (en anglès). British Journal of Surgery, 89, 8, 2002, pàg. 1027–31. DOI: 10.1046/j.1365-2168.2002.02173.x. PMID: 12153630.
- ↑ Kumar, Vinay; Abul K. Abbas i Nelson Fausto. «Ch 17: The Gastrointestinal Tract». A: Robbins and Cotran: Pathologic Basis of Disease (en anglès). 7a edició. Filadèlfia (Pennsilvània): Elsevier Saunders, 30 juliol 2004, p. 847. ISBN 0-7216-0187-1.
- ↑ Taylor, B.; Williams, G.; Hughes, L. i Rhodes J «The histology of anal skin tags in Crohn's disease: an aid to confirmation of the diagnosis» (en anglès). Int J Colorectal Dis, 4, 3, 1989, pàg. 197–9. DOI: 10.1007/BF01649703. PMID: 2769004.
- ↑ Fix, Oren K.; Jorge A. Soto, Charles W. Andrews i Francis A. Farraye «Gastroduodenal Crohn's disease» (en anglès). Gastrointestinel Endoscopy, 60, 6, 2004, pàg. 985. DOI: 10.1016/S0016-5107(04)02200-X. PMID: 15605018.
- ↑ 20,0 20,1 Beattie, R. M.; N. M. Croft, J. M. Fell, N. A. Afzal i R. B. Heuschkel «Inflammatory bowel disease» (en anglès). Archives of Disease in Childhood, 91, 5, 2006, pàg. 426–32. DOI: 10.1136/adc.2005.080481. PMC: 2082730. PMID: 16632672.
- ↑ Büller, H. A. «Problems in diagnosis of IBD in children» (en anglès). The Netherlands Journal of Medicine, 50, 2, 1997, pàg. S8–S11. DOI: 10.1016/S0300-2977(96)00064-2. PMID: 9050326.
- ↑ O'Keefe, S. J. «Nutrition and gastrointestinal disease» (en anglès). Scandinavian Journal of Gastroenterology Supplement, 31, 220, 1996, pàg. 52–9. DOI: 10.3109/00365529609094750. PMID: 8898436.
- ↑ Danese, Silvio; Stefano Semeraro, Alfredo Papa, Italia Roberto, Franco Scaldaferri, Giuseppe Fedeli, Giovanni Gasbarrini i Antonio Gasbarrini «Extraintestinal manifestations in inflammatory bowel disease» (en anglès). World Journal of Gastroenterology, 11, 46, 2005, pàg. 7227–36. Arxivat de l'original el 7 de juliol 2007. PMID: 16437620 [Consulta: 7 novembre 2009].
- ↑ «Diagnosis and therapeutic management of extra-intestinal manifestations of inflammatory bowel disease» (en anglès). Drugs, 72, 18, 2012, pàg. 2.333–2.349. DOI: 10.2165/11638120-000000000-00000. PMID: 23181971.
- ↑ Thrash, Breck; Patel, Mahir; Shah, Kejal R.; Boland, Richard; Menter, Alan «Cutaneous manifestations of gastrointestinal disease: part II» (en anglès). Journal of the American Academy of Dermatology, 68, 2, 2013, pàg. 211 e1-33. DOI: 10.1016/j.jaad.2012.10.036. PMID: 23317981.
- ↑ Bernstein, Michael; Sue Irwin i Gordon R. Greenberg «Maintenance infliximab treatment is associated with improved bone mineral density in Crohn's disease» (en anglès). The American Journal of Gastroenterology, 100, 9, 2005, pàg. 2031–5.. DOI: 10.1111/j.1572-0241.2005.50219.x. PMID: 16128948.
- ↑ 27,0 27,1 Crohn's disease. professionals.epilepsy.com. Consultat el 13 juliol 2007.
- ↑ Small bowel bacterial overgrowth (anglès)
- ↑ Zadik Y, Drucker S i Pallmon S «Migratory stomatitis (ectopic geographic tongue) on the floor of the mouth» (en anglès). J Am Acad Dermatol, 65, 2, Agost 2011, pàg. 459–60. DOI: 10.1016/j.jaad.2010.04.016. PMID: 21763590.
- ↑ Kornbluth, Asher; David B. Sachar «Ulcerative colitis practice guidelines in adults (update): American College of Gastroenterology, Practice Parameters Committee» (PDF) (en anglès). American Journal of Gastroenterology, 99, 7, Juliol 2004, pàg. 1371–85. DOI: 10.1111/j.1572-0241.2004.40036.x. PMID: 15233681 [Consulta: 7 novembre 2009].
- ↑ Crohn's Disease Overview (anglès)
- ↑ Braat H, Peppelenbosch MP i Hommes DW «Immunology of Crohn's disease» (en anglès). Annals of the New York Academy of Sciences, 1.072, Agost 2006, pàg. 135–54. DOI: 10.1196/annals.1326.039. PMID: 17057196.
- ↑ Henckaerts L, Figueroa C, Vermeire S i Sans M «The role of genetics in inflammatory bowel disease» (en anglès). Curr Drug Targets, 9, 5, Maig 2008, pàg. 361–8. DOI: 10.2174/138945008784221161. PMID: 18473763.
- ↑ 34,0 34,1 34,2 Marks DJ, Harbord MW, MacAllister R, Rahman FZ, Young J, Al-Lazikani B, Lees W, Novelli M, Bloom S i Segal AW «Defective acute inflammation in Crohn's disease: a clinical investigation» (en anglès). Lancet, 367, 9511, 2006, pàg. 668–78. DOI: 10.1016/S0140-6736(06)68265-2. PMID: 16503465.
- ↑ Comalada M i Peppelenbosch MP «Impaired innate immunity in Crohn's disease» (en anglès). Trends Mol Med, 12, 9, Setembre 2006, pàg. 397–9. DOI: 10.1016/j.molmed.2006.07.005. PMID: 16890491.
- ↑ «Crohn's disease has strong genetic link: study». Fundació Americana per a la Colitis i la Malaltia de Crohn, 16-04-2007. Arxivat de l'original el 2 de maig 2007. [Consulta: 7 novembre 2009].
- ↑ Ogura Y, Bonen DK, Inohara N et al.; Brant, SR; Bayless, TM; Kirschner, BS; Hanauer, SB; Nuñez, G; Cho, JH «A frameshift mutation in NOD2 associated with susceptibility to Crohn's disease» (en anglès). Nature, 411, 6837, 2001, pàg. 603–6. DOI: 10.1038/35079114. PMID: 11385577.
- ↑ Cuthbert A, Fisher S, Mirza M et al. «The contribution of NOD2 gene mutations to the risk and site of disease in inflammatory bowel disease» (en anglès). Gastroenterology, 122, 4, 2002, pàg. 867–74. DOI: 10.1053/gast.2002.32415. PMID: 11910337.
- ↑ Kaser, A; Lee, AH; Franke, A; Glickman, JN; Zeissig, S; Tilg, H; Nieuwenhuis, EE; Higgins, DE; Schreiber, S; Lee; Franke; Glickman; Zeissig «XBP1 links ER stress to intestinal inflammation and confers genetic risk for human inflammatory bowel disease» (en anglès). Cell. Cell Press, 134, 5, 05-09-2008, pàg. 743–756. DOI: 10.1016/j.cell.2008.07.021. PMC: 2586148. PMID: 18775308.
- ↑ Clevers, H «Inflammatory Bowel Disease, Stress, and the Endoplasmic Reticulum» (en anglès). N Engl J Med, 360, 7, 2009, pàg. 726–727. DOI: 10.1056/NEJMcibr0809591. PMID: 19213688.
- ↑ 41,0 41,1 R Shoda, K Matsueda, S Yamato i N Umeda «Epidemiologic analysis of Crohn disease in Japan: increased dietary intake of n-6 polyunsaturated fatty acids and animal protein relates to the increased incidence of Crohn disease in Japan». American Journal of Clinical Nutrition. The American Society for Clinical Nutrition, 64, 5, 1996, pàg. 741–745. PMID: 8615358.
- ↑ Cosnes J. «Tobacco and IBD: relevance in the understanding of disease mechanisms and clinical practice» (en anglès). Best Pract Res Clin Gastroenterol, 18, 3, Juny 2004, pàg. 481–96. DOI: 10.1016/j.bpg.2003.12.003. PMID: 15157822.
- ↑ Lesko S, Kaufman D, Rosenberg L et al. «Evidence for an increased risk of Crohn's disease in oral contraceptive users» (en anglès). Gastroenterology, 89, 5, 1985, pàg. 1046–9. PMID: 4043662.
- ↑ Reddy D, Siegel CA, Sands BE i Kane S «Possible association between isotretinoin and inflammatory bowel disease» (en anglès). The American journal of gastroenterology, 101, 7, juliol 2006, pàg. 1569–73. DOI: 10.1111/j.1572-0241.2006.00632.x. PMID: 16863562.
- ↑ Borobio E, Arín A, Valcayo A, Iñarrairaegui M, Nantes O i Prieto C «[Isotretinoin and ulcerous colitis]» (en castellà). An Sist Sanit Navar, 27, 2, 2004, pàg. 241–3. PMID: 15381956.
- ↑ Reniers DE i Howard JM «Isotretinoin-induced inflammatory bowel disease in an adolescent» (en anglès). Annals of Pharmacotherapy, 35, 10, Octubre 2001, pàg. 1214–6. Arxivat de l'original el 2012-06-29. DOI: 10.1345/aph.10368. PMID: 11675849 [Consulta: 17 desembre 2011]. Arxivat 2012-06-29 at Archive.is
- ↑ Fundació Americana per a la Colitis i la Malaltia de Crohn. About Crohn's Arxivat 2011-12-29 a Wayback Machine.. (anglès) Consultat el 30 setembre 2011.
- ↑ Lomer, M. C.; Hutchinson, C.;, Volkert, S. et al. «Dietary sources of inorganic microparticles and their intake in healthy subjects and patients with Crohn's disease» (en anglès). Br. J. Nutr., 92, 6, Desembre 2004, pàg. 947–55. PMID: 15613257.
- ↑ Powell JJ, Thoree V, Pele LC «Dietary microparticles and their impact on tolerance and immune responsiveness of the gastrointestinal tract» (en anglès). Br. J. Nutr., 98 Suppl 1, Octubre 2007, pàg. S59–63. DOI: 10.1017/S0007114507832922. PMC: 2737314. PMID: 17922962.
- ↑ Marks DJ i Segal AW. «Innate immunity in inflammatory bowel disease: a disease hypothesis» (en anglès). J Pathol., 214, 2, Gener 2008, pàg. 260–6. DOI: 10.1002/path.2291. PMC: 2635948. PMID: 18161747.
- ↑ Dessein R, Chamaillard M, Danese S «Innate immunity in Crohn's disease: the reverse side of the medal» (en anglès). J Clin Gastroenterol, 42, Suppl 3 Pt 1, Setembre 2008, pàg. S144–7. DOI: 10.1097/MCG.0b013e3181662c90. PMID: 18806708.
- ↑ Cobrin GM i Abreu MT «Defects in mucosal immunity leading to Crohn's disease» (en anglès). Immunol. Rev., 206, 2005, pàg. 277–95. DOI: 10.1111/j.0105-2896.2005.00293.x. PMID: 16048555.
- ↑ 53,0 53,1 Elson, C.; Cong, Y; Weaver, CT; Schoeb, TR; Mcclanahan, TK; Fick, RB; Kastelein, RA; Cong; Weaver; Schoeb; McClanahan «Monoclonal Anti–Interleukin 23 Reverses Active Colitis in a T Cell–Mediated Model in Mice» (en anglès). Gastroenterology, 132, 7, 2007, pàg. 2359–70. DOI: 10.1053/j.gastro.2007.03.104. PMID: 17570211.
- ↑ Prescott NJ, Fisher SA, Franke A et al.; Lewis, CM; Schreiber, S; Mathew, CG «A nonsynonymous SNP in ATG16L1 predisposes to ileal Crohn's disease and is independent of CARD15 and IBD5» (en anglès). Gastroenterology, 132, 5, 2007, pàg. 1665–71. DOI: 10.1053/j.gastro.2007.03.034. PMID: 17484864.
- ↑ Moises Velasquez-Manoff «The Worm Turns» (en anglès). The New York Times, 29-06-2008.
- ↑ «OVERVIEW: MAP and Crohn's Disease Research». Paratuberculosis Awareness & Research Association. Arxivat de l'original el 11 de setembre 2009. [Consulta: 7 novembre 2009].
- ↑ Sartor, R. «Mechanisms of Disease: pathogenesis of Crohn's disease and ulcerative colitis» (en anglès). Nature Clinical Practice Gastroenterology & Hepatology, 3, 7, juliol 2006, pàg. 390–407. DOI: 10.1038/ncpgasthep0528. PMID: 16819502.
- ↑ Naser SA i Collins MT «Debate on the lack of evidence of Mycobacterium avium subsp. paratuberculosis in Crohn's disease» (en anglès). Inflamm. Bowel Dis., 11, 12, 2005, pàg. 1123. DOI: 10.1097/01.MIB.0000191609.20713.ea. PMID: 16306778.
- ↑ Giaffer MH, Clark A i Holdsworth CD «Antibodies to Saccharomyces cerevisiae in patients with Crohn's disease and their possible pathogenic importance» (en anglès). Gut, 33, 8, 1992, pàg. 1071–5. DOI: 10.1136/gut.33.8.1071. PMC: 1379444. PMID: 1398231.
- ↑ Baumgart M et al. «Culture independent analysis of ileal mucosa reveals a selective increase in invasive Escherichia coli of novel phylogeny relative to depletion of Clostridiales in Crohn's disease involving the ileum» (en anglès). The ISME Journal, 1, 5, 2007, pàg. 403–18. DOI: 10.1038/ismej.2007.52. PMID: 18043660.
- ↑ «Possible links between Crohn's disease and Paratuberculosis» (PDF) (en anglès). EUROPEAN COMMISSION DIRECTORATE-GENERAL HEALTH & CONSUMER PROTECTION. [Consulta: 7 novembre 2009].
- ↑ Gui GP, Thomas PR, Tizard ML, Lake J, Sanderson JD i Hermon-Taylor J «Two-year-outcomes analysis of Crohn's disease treated with rifabutin and macrolide antibiotics» (PDF) (en anglès). J. Antimicrob. Chemother., 39, 3, Març 1997, pàg. 393–400. DOI: 10.1093/jac/39.3.393. PMID: 9096189.
- ↑ Cenac N, Andrews CN, Holzhausen M, et al.; Ferraz, JG; Shaffer, E; Vergnolle, N «Role for protease activity in visceral pain in irritable bowel syndrome» (en anglès). J. Clin. Invest., 117, 3, Març 2007, pàg. 636–47. DOI: 10.1172/JCI29255. PMC: 1794118. PMID: 17304351.
- ↑ Cenac N, Coelho AM, Nguyen C, et al.; Vergnolle, N «Induction of Intestinal Inflammation in Mouse by Activation of Proteinase-Activated Receptor-2» (en anglès). Am. J. Pathol., 161, 5, Novembre 2002, pàg. 1903–15. DOI: 10.1016/S0002-9440(10)64466-5. PMC: 1850779. PMID: 12414536.[Enllaç no actiu]
- ↑ Boorom KF, Smith H, Nimri L, et al. «Oh my aching gut: irritable bowel syndrome, Blastocystis, and asymptomatic infection» (en anglès). Parasit Vectors, 1, 1, octubre 2008, pàg. 40. DOI: 10.1186/1756-3305-1-40. PMC: 2627840. PMID: 18937874.
- ↑ Hugot, JP; Alberti, C; Berrebi, D; Bingen, E; Cézard, JP «Crohn's disease: the cold chain hypothesis» (en anglès). The Lancet, 362, 9400, 13-12-2003, pàg. 2012–2015. DOI: 10.1016/S0140-6736(03)15024-6.
- ↑ «Fridges blamed for Crohn's disease rise». Medical News Today, 12-12-2003 [Consulta: 16 gener 2012]. Arxivat 3 de gener 2009 a Wayback Machine. «Còpia arxivada». Arxivat de l'original el 2009-01-03. [Consulta: 16 gener 2012].
- ↑ Forbes, A; Kalantzis, T «Crohn's disease : the cold chain hypothesis» (en anglès). International Journal of Colorectal Disease. Springer Berlin / Heidelberg, 21, 5, Juliol 2006, pàg. 399–401. DOI: 10.1007/s00384-005-0003-7. ISSN: 0179-1958. PMID: 16059694.[Enllaç no actiu]
- ↑ Subramanian, S; Roberts, CL; Hart, CA; Martin, HM; Edwards, SW; Rhodes, JM; Campbell, BJ «Replication of Colonic Crohn's Disease Mucosal Escherichia coli Isolates within Macrophages and Their Susceptibility to Antibiotics» (en anglès). Antimicrobial Agents and Chemotherapy, 52, 2, Febrer 2008, pàg. 427–34. DOI: 10.1128/AAC.00375-07. PMC: 2224732. PMID: 18070962.
- ↑ Mpofu, CM; Campbell, BJ; Subramanian, S; Marshall–Clarke, S; Hart, CA; Cross, A; Roberts, CL; McGoldrick, A; Edwards, SW «Microbial Mannan Inhibits Bacterial Killing by Macrophages: A Possible Pathogenic Mechanism for Crohn's Disease» (en anglès). Gastroenterology, 133, 5, 2007, pàg. 1487–98. DOI: 10.1053/j.gastro.2007.08.004. PMID: 17919633.
- ↑ «New insights into Crohn's Disease» (en anglès). Arxivat de l'original el 2013-09-23. [Consulta: 16 gener 2012].
- ↑ Crawford, J. M. "The Gastrointestinal tract, Chapter 17". A Cotran, R. S.; Kumar V.; Robbins S. L. Robbins Pathologic Basis of Disease: 5th Edition. W.B. Saunders and Company, Filadèlfia, 1994. (anglès)
- ↑ HCP: Pill Cam, Capsule Endoscopy, Esophageal Endoscopy (anglès)
- ↑ Scheinfeld, NS; Teplitz, E; McClain, SA «Crohn's disease and lichen nitidus: a case report and comparison of common histopathologic features» (en anglès). Inflammatory Bowel Diseases, 7, 4, Novembre 2001, pàg. 314–8. DOI: 10.1097/00054725-200111000-00006. PMID: 11720321.
- ↑ 75,0 75,1 Hara, A. K.; Leighton, J. A.; Heigh, R. I.; Sharma, V. K.; Silva, A. C.; De Petris, G.; Hentz, J. G.; Fleischer, D. E. «Crohn Disease of the Small Bowel: Preliminary Comparison among CT Enterography, Capsule Endoscopy, Small-Bowel Follow-through, and Ileoscopy». Radiology, 238, 1, 2005, pàg. 128–34. DOI: 10.1148/radiol.2381050296. PMID: 16373764.
- ↑ Triester, SL; Leighton, JA; Leontiadis, GI; Gurudu, SR; Fleischer, DE; Hara, AK; Heigh, RI; Shiff, AD; Sharma, VK «A meta-analysis of the yield of capsule endoscopy compared to other diagnostic modalities in patients with non-stricturing small bowel Crohn's disease» (en anglès). The American Journal of Gastroenterology, 101, 5, 2006, pàg. 954–64. DOI: 10.1111/j.1572-0241.2006.00506.x. PMID: 16696781.
- ↑ Dixon, P.M.; Roulston, M.E.; Nolan, D.J. «The small bowel enema: A ten year review» (en anglès). Clinical Radiology, 47, 1, 1993, pàg. 46–8. DOI: 10.1016/S0009-9260(05)81213-9. PMID: 8428417.
- ↑ Carucci, Laura R; Levine, Marc S «Radiographic imaging of inflammatory bowel disease» (en anglès). Gastroenterology Clinics of North America, 31, 1, 2002, pàg. 93–117, ix. DOI: 10.1016/S0889-8553(01)00007-3. PMID: 12122746.
- ↑ Rajesh, A; Maglinte DD «Multislice CT enteroclysis: technique and clinical applications» (en anglès). Clinical Radiology, 61, 1, 2006, pàg. 31–9. DOI: 10.1016/j.crad.2005.08.006. PMID: 16356814.
- ↑ Zissin, R; Hertz M; Osadchy A; Novis B; Gayer G «Computed Tomographic Findings of Abdominal Complications of Crohn's Disease—Pictorial Essay» (PDF) (en anglès). Canadian Association of Radiologists Journal, 56, 1, 2005, pàg. 25–35. Arxivat de l'original el 14 d’agost 2006. PMID: 15835588 [Consulta: 7 novembre 2009].
- ↑ MacKalski, BA; Bernstein CN «New diagnostic imaging tools for inflammatory bowel disease» (en anglès). Gut, 55, 5, 2005, pàg. 733-41. DOI: 10.1136/gut.2005.076612. PMC: 1856109. PMID: 16609136.
- ↑ Goh, J.; O'Morain, C. A. «Nutrition and adult inflammatory bowel disease» (en anglès). Alimentary Pharmacology and Therapeutics, 17, 3, 2003, pàg. 307–20. DOI: 10.1046/j.1365-2036.2003.01482.x. PMID: 12562443.
- ↑ Chamouard, Patrick; Richert, Zoe; Meyer, Nicolas; Rahmi, Gabriel; Baumann, René «Diagnostic Value of C-Reactive Protein for Predicting Activity Level of Crohn's Disease» (en anglès). Clinical Gastroenterology and Hepatology, 4, 7, 2006, pàg. 882–7. DOI: 10.1016/j.cgh.2006.02.003. PMID: 16630759.
- ↑ Kaila, B; K Orr and C N Bernstein «The anti-Saccharomyces cerevisiae antibody assay in a province-wide practice: accurate in identifying cases of Crohn's disease and predicting inflammatory disease» (en anglès). The Canadian Journal of Gastroenterology, 19, 12, 2005, pàg. 717–21. Arxivat de l'original el 6 de maig 2011. PMID: 16341311 [Consulta: 2 juliol 2006].
- ↑ Israeli, E.; I. Grotto, B. Gilburd, R. D. Balicer, E. Goldin, A. Wiik; Y. Shoenfeld «Anti-Saccharomyces cerevisiae and antineutrophil cytoplasmic antibodies as predictors of inflammatory bowel disease» (en anglès). Gut, 54, 9, 2005, pàg. 1232–6. DOI: 10.1136/gut.2004.060228. PMC: 1774672. PMID: 16099791.
- ↑ Ferrante, M.; L. Henckaerts, M. Joossens, M. Pierik, S. Joossens, N. Dotan, G.L. Norman, R.T. Altstock, K. Van Steen, P. Rutgeerts, G. Van Assche; S.Vermeire «New serological markers in inflammatory bowel disease are associated with complicated disease behaviour» (en anglès). Gut, 56, 10, 2007, pàg. 1394–403. DOI: 10.1136/gut.2006.108043. PMC: 2000264. PMID: 17456509.
- ↑ Papp, M; Altorjay, I; Dotan, N; Palatka, K; Foldi, I; Tumpek, J; Sipka, S; Udvardy, M; Dinya, T «New serological markers for inflammatory bowel disease are associated with earlier age at onset, complicated disease behavior, risk for surgery, and NOD2/CARD15 genotype in a Hungarian IBD cohort» (en anglès). The American Journal of Gastroenterology, 103, 3, 2008, pàg. 665–81. DOI: 10.1111/j.1572-0241.2007.01652.x. PMID: 18047543.
- ↑ Seow, C.H.; J.M. Stempak, W. Xu, H. Lan, A.M. Griffiths, G.R. Greenberg, A.H. Steinhart, N. Dota; M.S. Silverberg «Novel anti-glycan antibodies related to inflammatory bowel disease diagnosis and phenotype» (en anglès). Am J Gastroenterol, 104, 6, 2009, pàg. 1426–34. DOI: 10.1038/ajg.2009.79. PMID: 19491856.
- ↑ Dotan, I. «Serologic markers in inflammatory bowel disease: tools for better diagnosis and disease stratification» (en anglès). Expert Rev Gastroenterol Hepatol, 1, 2, 2007, pàg. 265–74. DOI: 10.1586/17474124.1.2.265. PMID: 19072419.
- ↑ 90,0 90,1 90,2 Kornbluth, Asher; David B. Sachar «Ulcerative colitis practice guidelines in adults (update): American College of Gastroenterology, Practice Parameters Committee» (en anglès). American Journal of Gastroenterology, 99, 7, Juliol 2004, pàg. 1371–85. DOI: 10.1111/j.1572-0241.2004.40036.x. PMID: 15233681 [Consulta: 7 novembre 2009].
- ↑ 91,0 91,1 91,2 91,3 Hanauer, Stephen B; William Sandborn «Management of Crohn's disease in adults» (en anglès). American Journal of Gastroenterology, 96, 3, Març 2001, pàg. 635–43. DOI: 10.1111/j.1572-0241.2001.03671.x. PMID: 11280528 [Consulta: 7 novembre 2009].
- ↑ Broomé, Ulrika; Annika Bergquist «Primary sclerosing cholangitis, inflammatory bowel disease, and colon cancer» (en anglès). Seminars in Liver Disease, 26, 1, Febrer 2006, pàg. 31–41. DOI: 10.1055/s-2006-933561. PMID: 16496231.
- ↑ Baumgart DC; Sandborn WJ «Inflammatory bowel disease: clinical aspects and established and evolving therapies». The Lancet, 369, 9573, Maig 2007, pàg. 1.641–57. DOI: 10.1016/S0140-6736(07)60751-X. PMID: 17499606.
- ↑ Shepherd, NA «Granulomas in the diagnosis of intestinal Crohn's disease: a myth exploded?» (en anglès). Histopathology, 41, 2, agost 2002, pàg. 166–8. DOI: 10.1046/j.1365-2559.2002.01441.x. PMID: 12147095.
- ↑ Mahadeva, U; Martin, JP; Patel, NK; Price, AB «Granulomatous ulcerative colitis: a re-appraisal of the mucosal granuloma in the distinction of Crohn's disease from ulcerative colitis» (en anglès). Histopathology, 41, 1, Juliol 2002, pàg. 50–5. DOI: 10.1046/j.1365-2559.2002.01416.x. PMID: 12121237.
- ↑ 96,0 96,1 Pàgines 152-156 (Secció: Inflammatory bowel disease(IBD)) a:Elizabeth D Agabegi; Agabegi, Steven S.. Step-Up to Medicine (Step-Up Series) (en anglès), 2008. ISBN 0-7817-7153-6.
- ↑ Feller M, Huwiler K, Schoepfer A, Shang A, Furrer H, Egger M. «Long-term antibiotic treatment for Crohn's disease: systematic review and meta-analysis of placebo-controlled trials». Clin Infect Dis, 50, 4, pàg. 473-80. DOI: 10.1086/649923. PMID: 20067425.
- ↑ Section "Antibiotics and Ulcerative Colitis" in: Prantera C, Scribano ML «Antibiotics and probiotics in inflammatory bowel disease: why, when, and how». Curr. Opin. Gastroenterol., 25, 4, 2009, pàg. 329–33. DOI: 10.1097/MOG.0b013e32832b20bf. PMID: 19444096.
- ↑ 99,0 99,1 ; Nazario, B«Crohn's Disease: 54 Tips to Help You Manage». WebMD, 16-05-2007. [Consulta: 14 febrer 2008].
- ↑ Escott-Stump, Sylvia. Nutrition and Diagnosis-Related Care, 7th edition (en anglès). Baltimore (Maryland): Lippincott Williams & Wilkins, 2008, p. 1.020 (pàg. 431). ISBN 978-1-60831-017-3.
- ↑ Shanahan, Fergus «Crohn's disease» (en anglès). The Lancet, 359, 9300, 01-01-2002, pàg. 62–69. DOI: 10.1016/S0140-6736(02)07284-7.
- ↑ U.S. Food and Drug Administration (FDA) (22 abril 2008). "FDA Approves Cimzia to Treat Crohn's Disease" (en anglès). Nota de premsa. Consulta: 5 novembre 2009.
- ↑ Sandborn, William J.; Colombel, Jean Frédéric; Enns, Roberts; Feagan, Brian G.; Hanauer, Stephen B.; Lawrance, Ian C.; Panaccione, Remo; Sanders, Martin; Schreiber, Stefan «Natalizumab Induction and Maintenance Therapy for Crohn's Disease» (en anglès). New England Journal of Medicine, 353, 18, 2005, pàg. 1912–25. DOI: 10.1056/NEJMoa043335. PMID: 16267322.
- ↑ MacDonald, JK; McDonald, JWD «Natalizumab for induction of remission in Crohn's disease» (en anglès). Cochrane Database of Systematic Reviews, 1, 2007, pàg. CD006097. DOI: 10.1002/14651858.CD006097.pub2. PMID: 17253580. CD006097.
- ↑ Longmore, Murray; Ian Wilkinson, Tom Turmezei, Chee Kay Cheung. Oxford Handbook of Clinicial Medicine (en anglès). 7a edició. Oxford University Press, 2007, p. 266–7. ISBN 0-19-856837-1.
- ↑ Mowat C, Cole A, Windsor A et al. «Guidelines for the management of inflammatory bowel disease in adults» (en anglès). Gut, 60, 5, Maig 2011, pàg. 571–607. DOI: 10.1136/gut.2010.224154. PMID: 21464096.
- ↑ Tresca, AJ. «Resection Surgery for Crohn's Disease» (en anglès). About.com, 12-01-2007. Arxivat de l'original el 13 de novembre 2007. [Consulta: 14 febrer 2008].
- ↑ Ozuner G, Fazio VW, Lavery IC, Milsom JW, Strong SA «Reoperative rates for Crohn's disease following strictureplasty. Long-term analysis» (en anglès). Dis. Colon Rectum, 39, 11, 1996, pàg. 1199–203. DOI: 10.1007/BF02055108. PMID: 8918424.
- ↑ Jaskowiak, N. T.; Michelassi, F «Adenocarcinoma at a strictureplasty site in Crohn's disease» (resum) (en anglès). Diseases of the Colon & Rectum, 44, 2, 2001, pàg. 284–287.
- ↑ Short Bowel Syndrome Arxivat 2014-10-31 a Wayback Machine. al lloc web de l'Institut Nacional de la Diabetis i Malalties Digestives i Renals dels Estats Units. (anglès)
- ↑ Rhodes, M. «Intestinal transplant for Crohn's disease» (en anglès). Everyday Health, 24-10-2006. [Consulta: 22 març 2009].
- ↑ Caprilli, R; Gassull, MA; Escher, JC; Moser, G; Munkholm, P; Forbes, A; Hommes, DW; Lochs, H; Angelucci, E «European evidence based consensus on the diagnosis and management of Crohn's disease: special situations» (en anglès). Gut, 55 Suppl 1, Suppl 1, 2006, pàg. i36–58. DOI: 10.1136/gut.2005.081950c. PMC: 1859996. PMID: 16481630.
- ↑ «Use of complementary and alternative medicine in Germany – a survey of patients with inflammatory bowel disease» (en anglès). BioMed Central. [Consulta: 21 setembre 2010].
- ↑ «Star Scientific and Rock Creek Pharmaceuticals Report on the Beneficial Nutritional Effects of Anatabine in an Animal Model of Ulcerative Colitis» (en anglès). Star Scientific, Inc. [Consulta: 6 agost 2013].[Enllaç no actiu]
- ↑ Joos S; Maupai, Nathalie; Kohnen, Ralf; Kraehmer, Nils; Hahn, Eckhart G.; Schuppan, Detlef; Brinkhaus B; Maluche C; 3 «Acupuncture and moxibustion in the treatment of active Crohn's disease: a randomized controlled study» (en anglès). Digestion, 69, 3, 2004, pàg. 131–9. DOI: 10.1159/000078151. PMID: 15114043.
- ↑ Caprilli, R; Gassull, MA; Escher, JC; Moser, G; Munkholm, P; Forbes, A; Hommes, DW; Lochs, H; Angelucci, E «The second European evidence-based Consensus on the diagnosis and management of Crohn's disease: Special situations» (en anglès). Gut, 55, Suppl 1, 2006, pàg. i36–i58. DOI: 10.1136/gut.2005.081950c. PMC: 1859996. PMID: 16481630. «[...] l'índex d'activitat de la colitis es reduí significativament al grup de tractament, en comparació amb el grup d'acupuntura. Tanmateix, no s'havien reclutat prou subjectes i hi havia pocs pacients.»
- ↑ Smart, H L; Mayberry, J F; Atkinson, M «Alternative medicine consultations and remedies in patients with the irritable bowel syndrome» (en anglès). Gut, 27, 7, 1986, pàg. 826–8. DOI: 10.1136/gut.27.7.826. PMC: 1433575. PMID: 3755416.
- ↑ Naftali T, Bar-Lev Schleider L, Dotan I, Lansky EP, Sklerovsky Benjaminov F, Konikoff FM. «Cannabis induces a clinical response in patients with Crohn's disease: a prospective placebo-controlled study» (en anglès) p. 1.276-1.280, 2013 Oct.
- ↑ Weller, C. «Medical Marijuana Achieves ‘Complete Remission' Of Crohn's Disease; Drug Improves Appetite And Sleep Function, With No Side Effects» (en anglès). Medical Daily, 18-07-2013. Arxivat de l'original el 2 d’octubre 2013. [Consulta: 29 setembre 2013].
- ↑ «Crohn's disease - Prognosis» (en anglès). University of Maryland Medical Centre. [Consulta: 19 octubre 2012].
- ↑ Es defineix «prevalença» com a almenys cinc persones afectades per la complicació en un període de deu anys, segons: «The extra-intestinal complications of Crohn's disease and ulcerative colitis: a study of 700 patients» (en anglès). Medicine, 55, 5, 1976, pàg. 401–412. DOI: 10.1097/00005792-197609000-00004.
- ↑ Enterovesical Fistula (anglès)
- ↑ Ekbom A, Helmick C, Zack M i Adami H «Increased risk of large-bowel cancer in Crohn's disease with colonic involvement» (en anglès). Lancet, 336, 8711, 1990, pàg. 357–9. DOI: 10.1016/0140-6736(90)91889-I. PMID: 1975343.
- ↑ Collins P, Mpofu C, Watson A i Rhodes J «Strategies for detecting colon cancer and/or dysplasia in patients with inflammatory bowel disease» (en anglès). Cochrane Database Syst Rev, 2, 2006, pàg. CD000279. DOI: 10.1002/14651858.CD000279.pub3. PMID: 16625534.
- ↑ Lynne V McFarland «Colorectal cancer and dysplasia in inflammatory bowel disease» (en anglès). World Journal of Gastroenterology, 2008, pàg. 2665.
- ↑ Evans J, Steinhart A, Cohen Z i McLeod R «Home total parenteral nutrition: an alternative to early surgery for complicated inflammatory bowel disease» (en anglès). J Gastrointest Surg, 7, 4, 2003, pàg. 562–6. DOI: 10.1016/S1091-255X(02)00132-4. PMID: 12763417.
- ↑ «Complications of Crohn's Disease» (en anglès). Centocor Ortho Biotech. Arxivat de l'original el 4 de novembre 2012. [Consulta: 7 novembre 2009].
- ↑ Kaplan, C. «IBD and Pregnancy: What You Need to Know» (en anglès). Fundació Americana per a la Colitis i la Malaltia de Crohn, 21-10-2005. Arxivat de l'original el 17 de febrer 2012. [Consulta: 7 novembre 2009].
- ↑ 130,0 130,1 Hiatt, Robert A.; Leon Kaufman «Epidemiology of inflammatory bowel disease in a defined northern California population» (en anglès). Western Journal of Medicine, 149, 5, 1988, pàg. 541–6. PMC: 1026530. PMID: 3250100.
- ↑ Moum, B.; M. H. Vatn, A. Ekbom, E. Aadland, O. Fausa, I. Lygren, N. Stray, J. Sauar, T. Schulz «Incidence of Crohn's disease in four counties in southeastern Norway, 1990-93. A prospective population-based study. The Inflammatory Bowel South-Eastern Norway (IBSEN) Study Group of Gastroenterologists» (en anglès). Scandinavian Journal of Gastroenterology, 31, 4, 1996, pàg. 355–61. DOI: 10.3109/00365529609006410. PMID: 8726303.
- ↑ Shivananda, S.; J. Lennard-Jones, R. Logan, N. Fear, A. Price, L. Carpenter i M. van Blankenstein «Incidence of inflammatory bowel disease across Europe: is there a difference between north and south? Results of the European Collaborative Study on Inflammatory Bowel Disease (EC-IBD)» (en anglès). Gut, 39, 5, 1996, pàg. 690–7. DOI: 10.1136/gut.39.5.690. PMC: 1383393. PMID: 9014768.
- ↑ Baumgart i Sandborn, 2012, p. 1.590.
- ↑ Effects of light smoking consumption on the clinical course of Crohn's disease. Seksik P, Nion-Larmurier I, Sokol H, Beaugerie L, Cosnes J. Inflamm Bowel Dis. 2009 (en anglès)
- ↑ «Crohn's disease manifests differently in boys and girls» (en anglès). Fundació Americana per a la Colitis i la Malaltia de Crohn. Arxivat de l'original el 2008-02-16.
- ↑ «Who is affected by Crohn's disease» (en anglès). Healthwise. Arxivat de l'original el 2009-01-23. [Consulta: 28 juliol 2013].
- ↑ Satsangi J, Jewell DP, Bell JI «The genetics of inflammatory bowel disease» (en anglès). Gut, 40, 5, 1997, pàg. 572–4. PMC: 1027155. PMID: 9203931.
- ↑ Tysk C, Lindberg E, Järnerot G, Flodérus-Myrhed B «Ulcerative colitis and Crohn's disease in an unselected population of monozygotic and dizygotic twins. A study of heritability and the influence of smoking» (en anglès). Gut, 29, 7, 1988, pàg. 990–6. DOI: 10.1136/gut.29.7.990. PMC: 1433769. PMID: 3396969.
- ↑ Kirsner JB «Historical aspects of inflammatory bowel disease» (en anglès). J. Clin. Gastroenterol., 10, 3, 1988, pàg. 286-297. DOI: 10.1097/00004836-198806000-00012. PMID: 2980764.
- ↑ «New hope for Crohn's patients: immune-system transplants?» (en anglès).
- ↑ Croese J; Cooke, S; Melrose, W; Pritchard, D; Speare, R; O'neil J; Masson J; 3 «A proof of concept study establishing Necator americanus in Crohn's patients and reservoir donors» (en anglès). Gut, 55, 1, 2006, pàg. 136–7. DOI: 10.1136/gut.2005.079129. PMC: 1856386. PMID: 16344586.
- ↑ *Massa; Monory; Monory, K «Endocannabinoids and the gastrointestinal tract» (en anglès). Journal of Endocrinological Investigation, 29, (Suppl), 2007, pàg. 47–57. PMID: 16751708.
- ↑ Massa, F; Storr, M; Lutz, B «The endocannabinoid system in the physiology and pathophysiology of the gastrointestinal tract» (en anglès). Journal of Molecular Medicine, 83, 12, 2005, pàg. 944–54. DOI: 10.1007/s00109-005-0698-5. PMID: 16133420.
- ↑ Izzo, AA; Coutts, AA «Cannabinoids and the digestive tract» (en anglès). Handbook of Experimental Pharmacology, 168, 168, 2005, pàg. 573–98. DOI: 10.1007/3-540-26573-2_19. PMID: 16596788.
- ↑ Feagan, BG; Fedorak, RN; Irvine, EJ; Wild, G; Sutherland, L; Steinhart, AH; Greenberg, GR; Koval, J; Wong, CJ «A comparison of methotrexate with placebo for the maintenance of remission in Crohn's disease. North American Crohn's Study Group Investigators» (en anglès). New England Journal of Medicine, 342, 22, 2000, pàg. 1627–32. DOI: 10.1056/NEJM200006013422202. PMID: 10833208.
- ↑ Ursing B; Bergelin, I; Ganrot-Norlin, K; Hoevels, J; Huitfeldt, B; Järnerot, G; Krause, U; Nordle, O; Rosén, A; Alm T; Bárány F; 3 «A comparative study of metronidazole and sulfasalazine for active Crohn's disease: the cooperative Crohn's disease study in Sweden. II. Result» (en anglès). Gastroenterology, 83, 3, 1982, pàg. 550–62. PMID: 6124474.
- ↑ Cohen LB «Re: Disappearance of Crohn's ulcers in the terminal ileum after thalidomide therapy. Can J Gastroenterol 2004; 18(2): 101-104» (en anglès). Can. J. Gastroenterol., 18, 6, 2004, pàg. 419; author reply 419. PMID: 15230268.
- ↑ Agrawal, G., Borody, T. J.; Chamberlin, W.; Borody; Chamberlin «'Global warming' to Mycobacterium avium subspecies paratuberculosis» (en anglès). Future Microbiology, 9, 7, 2014, pàg. 829–832. DOI: 10.2217/fmb.14.52. ISSN: 1746-0913. PMID: 25156371.
Bibliografia
[modifica]- Baumgart; Sandborn, W. J. «Crohn's disease» (en anglès). The Lancet, 380, 9.853, 2012, pàg. 1.590-1.605. DOI: 10.1016/S0140-6736(12)60026-9. PMID: 22914295.
- Burisch, J.; Jess, T.; Martinato, M.; Lakatos, P. L. «The burden of inflammatory bowel disease in Europe» (en anglès). Journal of Crohn's and Colitis, 7, 4, 2013, pàg. 322-337. DOI: 10.1016/j.crohns.2013.01.010. ISSN: 18739946.
- Cheng, C.; Hua, J.; Tan, J.; Qian, W.; Zhang, L.; Hou, X. «Identification of differentially expressed genes, associated functional terms pathways, and candidate diagnostic biomarkers in inflammatory bowel diseases by bioinformatics analysis» (en anglès). Experimental and Therapeutic Medicine, 2019. DOI: 10.3892/etm.2019.7541. ISSN: 1792-0981.
- Crohn, B. B.; Ginzburg, L.; Oppenheimer, G. D. «Regional ileitis; a pathologic and clinical entity» (en anglès). Journal of the American Medical Association, 99, 16, 1932, pàg. 1.323-1.329. DOI: 10.1001/jama.1932.02740680019005.
- Givel, J.-C.; Mortensen, N. J.; Roche, B. Anorectal and Colonic Diseases (en anglès). 3a edició. Springer, 2010. DOI 10.1007/978-3-540-69419-9. ISBN 978-3-540-69418-2.
- Gasche, C.; Scholmerich, J.; Brynskov, J.; D'Haens, G.; Hauaner, S. B.; Irvine, E. J.; Jewell, D. P.; Rachmilewitz, D.; Sachar, D. B.; Sandborn, W. J.; Sutherland, L. R. «A simple classification of Crohn's disease: report of the Working Party for the World Congresses of Gastroenterology, Vienna 1998» (en anglès). Inflammatory Bowel Diseases, 6, 1, 2000, pàg. 8-15. DOI: 10.1002/ibd.3780060103.
- Hedin, C. R.; van der Gast, C. J.; Stagg, A. J.; Lindsay, J. O.; Whelan, K. «The gut microbiota of siblings offers insights into microbial pathogenesis of inflammatory bowel disease» (en anglès). Gut Microbes, 8, 4, 2017, pàg. 359-365. DOI: 10.1080/19490976.2017.1284733. ISSN: 1949-0976.
- Lakatos, P. L.; Vegh, Z.; Lovasz, B. D.; David, G.; Pandur, T.; Erdelyi, Z.; Szita, I.; Mester, G.; Balogh, M.; Szipocs, I.; Molnar, C.; Komaromi, E.; Golovics, P. A.; Mandel, M.; Horvath, A.; Szathmari, M.; Kiss, L. S.; Lakatos, L. «Is Current Smoking Still an Important Environmental Factor in Inflammatory Bowel Diseases? Results from a Population-based Incident Cohort» (en anglès). Inflammatory Bowel Diseases, 19, 5, 2013, pàg. 1.010-1.017. DOI: 10.1097/MIB.0b013e3182802b3e. ISSN: 1078-0998.
- Sands, B. E.; Siegel, C. A. Sleisenger and Fordtran's Gastrointestinal and Liver Disease (en anglès). 10a edició. Saunders, 2016. ISBN 978-1-4557-4692-7.
- Schraut, W. H. «The surgical management of Crohn's disease» (en anglès). Gastroenterology Clinics of North America, 31, 1, 2002, pàg. 255-263. DOI: 10.1016/S0889-8553(01)00023-1.
- Sorini, C.; Cardoso, R. F.; Gagliani, N.; Villablanca, E. J. «Commensal Bacteria-Specific CD4+ T Cell Responses in Health and Disease» (en anglès). Frontiers in Immunology, 9, 2018. DOI: 10.3389/fimmu.2018.02667. ISSN: 1664-3224.
Enllaços externs
[modifica]
